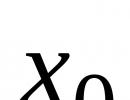Vzorec pro výpočet železa v těle. Přípravky železa (ATC B03A). Těžký nedostatek železa
Totema. Komplexní přípravek s obsahem glukonátu železa, glukonátu mědi a glukonátu manganu. Poskytuje přímý vstup redukovaného dvojmocného železa a stopových prvků do těla. Používá se k léčbě a prevenci anémie z nedostatku železa včetně těhotných žen a předčasně narozených dětí. Lék je dostupný ve formě perorálního roztoku v ampulích, což zajišťuje rychlejší vstřebávání a lepší snášenlivost. Před použitím by měl být obsah ampulky rozpuštěn ve vodě s cukrem nebo bez cukru nebo v jiném nápoji, který neobsahuje alkohol. Je vhodné užívat lék před jídlem. Z vedlejší efekty Mohou se objevit poruchy trávicího traktu. Černá stolice by měla být považována za normální.
Doplněk železa: Pharma-med Lady's formula iron plus
Pharma-med dámské železo plus vzorec. Jedná se o vysoce účinný vzorec; obsahující vitamíny, minerály a léčivé byliny, určený k léčbě a prevenci anémie z nedostatku železa. Droga obsahuje síran železnatý a stimulanty krvetvorby, jako je vitamin B12 a kyselina listová. Léčivé rostliny, které tvoří přírodní základ drogy (vojtěška, kořen hortenzie, kořen juky, kořen aralie, červená kapie), také aktivně pomáhají stimulovat krvetvorbu a zvyšují biologickou dostupnost železa. Doporučuje se k léčbě a prevenci anémie z nedostatku železa, včetně těhotných žen, jako terapie druhého řádu pro anémii jiné etiologie, se silnou a nestabilní menstruací (zejména v dospívání), po ztrátě krve, v pooperační období, s vegetariánskou stravou. Užívejte 1 tabletu denně s jídlem.
Doplněk železa: Fenyuls
Fenyuls. Lék je dostupný ve formě kapslí obsahujících přesně vypočítané množství mikrodialyzačních granulí. Každá granule je vytvořena speciální technologií, která umožňuje železu a vitamínům udržovat stabilní koncentraci v krvi, působit dlouhodobě a zároveň předcházet nebezpečí předávkování. Postupné uvolňování železa z kapsle odstraňuje lokální podráždění sliznice trávicího traktu, projevující se bolestmi břicha, kovovou pachutí, ztmavnutím zubů a dásní, nevolností, říháním a nevolností při stolici. Každá kapsle obsahuje optimální množství lehce stravitelného dvojmocného elementárního železa (45 mg), vitamíny B1, B2, B5, nikotinamid, kyselinu askorbovou. Komplex vitamínů obnovuje narušený metabolismus sacharidů, bílkovin a tuků. Optimální dávka železa na jednorázovou dávku, stejně jako vitamin C, snižuje riziko rozvoje prooxidačního účinku železa. Fenyuls se doporučuje při skrytém nedostatku železa, anémii z nedostatku železa, ženám během těhotenství a kojení, během menstruační cyklus, s intenzivní pohybovou aktivitou, hypo- a avitaminóza skupiny B. Od vedlejší efekty V případě individuální nesnášenlivosti se mohou objevit dyspeptické poruchy a alergické reakce.
Doplněk železa: Ferroglobin B12
Ferroglobin B12. Komplex vitamínů a mikroelementů pro normalizaci hematopoetického systému a pohody. Obsahuje železo, zinek, vitamíny skupiny B včetně B12, kyselinu listovou, lysin, vitamín C ve speciální tekuté formě pro nejlepší vstřebávánížláza. Doporučeno pro děti od 1 roku, dospívající, ženy před a během těhotenství, osoby jakéhokoli věku po úrazu, nemoci či operaci, vegetariány a sportovce. K dostání v 200 ml lahvích ve formě sirupu, který má jemnou pomerančovou příchuť, je připraven na bázi medu a sladu a neobsahuje konzervanty ani alkohol. Dobře se vstřebává, jemně působí zažívací trakt, nezpůsobuje dyspepsii. Ideální pro děti a dospělé, kteří mají potíže s polykáním tablet a kapslí.
Příprava železa: Ferro-fólie
Ferro fólie. Kombinovaný přípravek obsahující síran železnatý (dvojmocná forma iontů železa) s kyselinou askorbovou, vitamínem B12 a kyselinou listovou. Tato kombinace zajišťuje dobré vstřebávání iontů železa (vitamín C pomáhá udržovat železo v dvojmocném stavu, kyselina listová zvyšuje jeho vstřebávání 2-3x). Díky rychlé syntéze hemoglobinu (vitamín B12 a kyselina listová mají stimulační účinek) je dosaženo rychlé eliminace klinických příznaků anémie z nedostatku železa. Enterosolventní povlak a řepkový olej obsažené v kapsli mohou snížit počet nežádoucích dyspeptických příznaků.
Doplněk železa: Heferol
Heferol. Antianemický lék obsahující fumarát železa - 350 mg (včetně železa - 115 mg) v jedné kapsli. Zapouzdřené léková forma Lék zajišťuje rovnoměrné postupné uvolňování železa do gastrointestinálního traktu a také zabraňuje přímému kontaktu železa se žaludeční sliznicí, což snižuje riziko podráždění. Heferol účinně doplňuje nedostatek železa při krvácení (včetně hypermenorey a metroragie), v těhotenství a kojení, intenzivním růstu a pubertě a při nedostatečném příjmu železa do organismu z potravy. Neexistují žádné informace o použití u dětí mladších 12 let. Užívejte 1 kapsli 1x denně. Užívání 1 kapsle denně poskytuje terapeutickou dávku elementárního železa. Lék by měl být užíván 30 minut před jídlem. Průběh léčby je v průměru od 6 do 12 týdnů. Po normalizaci hladin hemoglobinu by měl lék pokračovat ještě nějakou dobu.
Vitamíny na anémii
Při nízké krevní tlak Doporučit můžeme dražé Activanad-N, které obsahuje spolu s vitamíny C, B1, B2, PP lehkou aktivační dávku kofeinu. Pro stimulaci krvetvorby (i po ztrátě krve) multivitaminy obsahující zvýšené dávky železa a vitamínů C, B1, B2, PP, kyselina listová podílí se na aktivaci vstřebávání železa a syntéze hemoglobinu. Mezi tyto léky patří především Fefolvit; Jemu blízký Fesovit neobsahuje kyselinu listovou a Fenyuls navíc obsahuje nižší dávky železa. Lék, jako je Ferrofolik 500, obsahuje dávku železa 3krát větší než v jiných lécích, stejně jako terapeutické dávky kyseliny listové a askorbové, což určuje indikace k použití - pouze anémie z nedostatku železa. Vysoká dávkaželezo působí dráždivě na žaludeční sliznici, což zhoršuje snášenlivost léku a může vést k jeho vysazení. Mírnější účinek spojený s o něco menší dávkou železa je charakteristický pro kapsle Irrovit (obsahují spolu se železem kyselinu askorbovou, kyselinu listovou a vitamín B12) a dražé Irradian (neobsahuje kyselinu listovou, dávka vitamínu B12 je zvýšená 3krát). Vzhledem k tomu, že poslední dva léky obsahují terapeutické dávky kyanokobalaminu, lze je použít nejen při nedostatku železa, ale také při anémii z nedostatku B12.
Protože různé přípravky obsahují různá množství železa v různých chemické formy Výpočet terapeutické dávky by měl být proveden pouze na elementárním železe.
Je lepší používat parenterální léky ne denně, ale v intervalech 1–2 dnů. Během prvních 1–3 podání můžete snížit denní dávku elementárního železa na polovinu.
Kurzová dávka elementárního železa se vypočítá podle vzorce:
Množství elementárního železa (mg) = = BW´ (78 – 0,35 ´ Hb),
Kde MT- tělesná hmotnost (kg); Hb- hemoglobin (g/l).
Kurzová dávka léku obsahujícího železo se vypočítá takto:
Množství léku na kúru (ml) = = KJ: SJP,
Kde KJ– kúra dávka železa (mg); SZhP– obsah železa (mg) v 1 ml drogy.
Počet injekcí se vypočítá podle vzorce:
Počet vstřiků = CDP: SDP,
Kde KDP- průběhová dávka léku (ml); SDP- denní dávka léku (ml).
Parenterálně byste neměli podávat více než 100 mg železa denně, což zajišťuje úplné nasycení transferinu. U dětí do 2 let je denní dávka perorálně podávaného železa 25–50 mg, u dětí starších 2 let - 50–100 mg.
Jednorázová dávka léků:
Děti s hmotností do 5 kg - 0,5 ml;
Od 6 do 10 kg - 1 ml;
Děti starší jednoho roku - 1,5–2 ml;
Dospívající - 4 ml.
Klinické sledování dětí s anémií z nedostatku železa
Dispenzarizace u dětského lékaře v akutní období 1-2x za měsíc
syats, během období remise jednou za 3 měsíce. Hematolog dle indikací. Kontakt
věnujte pozornost celkovému stavu, stavu jater, sleziny, gastrointestinálního traktu, srdce
cévní systémy. Krevní test jednou za 2 týdny, během remise -
Jednou za 3 měsíce, definice sérové železo. Odhlášen přes
rok v normální ukazatele hemogramy. Preventivní očkování
po 6 měsících, kdy se krevní obraz normalizuje.
Lékařské vyšetření dětí s hemolytické anémie(D 55 – D 59)
Dispenzarizace: dětský lékař 1x měsíčně, hematolog 2x ročně,
další specialisté podle indikací. Krevní test s počítáním retikulocytů
tov, mikrosférity 1krát za měsíc; bilirubin, transaminázy - jednou za 3 měsíce.
Hodiny tělesné výchovy ve škole jsou kontraindikovány. Postižení
se vydává při chudokrevných krizích častěji než 1x ročně s poklesem
Hb méně než 100 g/l. S Minkowski-Choffardovou anémií lze vzít děti
S dispenzární registrace 4 roky po splenektomii bez re-
tsidivov. Preventivní očkování dle situace.
654.7.6. Klinické vyšetření dětí s aplastickou anémií (D60 -D 64)
Klinické pozorování: pediatr a hematolog 1x měsíčně, ostatní
indikační specialisté. Pozor na: bledost, krvácení
chelický syndrom, stav jater, sleziny, kardiovaskulárního systému,
dysfunkce gastrointestinálního traktu. Krevní test s počtem krevních destiček jednou za každý
Měsíc. Hodiny tělesné výchovy ve škole jsou kontraindikovány. Postižení
se vydávají pro vrozenou a získanou aplastickou anémii a hy-
poplastické stavy na pozadí změn v periferní krvi (Hb
pod 100 g/l, trombocyty pod 100x109
/l, leukocytů méně než 4x109
/l) na dobu
před dosažením 18 let věku. Preventivní očkování individuálně s přihlédnutím
objem epidemiologické situace. Pozorování před přenosem do dospělosti
(LGD) – konstituční anomálie doprovázená difuzní hyperplazií lymfoidní tkáň(generální nárůst lymfatické uzliny a brzlíku), dysfunkce endokrinního systému, prudká změna reaktivity těla.
Nejcharakterističtějším znakem PH je sklon k výraznému přetrvávajícímu zvětšení lymfatických uzlin a brzlíku. Lymfatické uzliny jsou mnohočetné, ale měkké, pohyblivé a nebolestivé. Charakterizované zvýšením téměř všech skupin, stejně jako mezenterických a mediastinálních, lymfatických folikulů zadní stěny hltanu, jazyka, zvětšení patrových a nosohltanových mandlí. Adenoidní vegetace vedou k poruše nosního dýchání, prodloužené rýmě, vzniku adenoidního typu obličeje a zhoršují prokrvení mozku, což je u dětí s LGD spojeno s určitou emoční letargií, nehybností a fyzickou nečinností. Při těžké hyperplazii thymu se rozvíjejí známky komprese dýchací trakt: nízká zabarvení a chrapot hlasu, házení hlavy během spánku, hlučné dýchání, smíšená dušnost, zhoršení ve spánku a ve vodorovné poloze, „kokrhání“ při pláči, „bezpříčinný“ kašel. V periferní krvi se zjišťuje lymfocytóza a monocytóza.
V praxi rodinného lékaře velká důležitost má ve sledované rodině prevenci genotypově podmíněných onemocnění. Multifaktoriálně dědičná patologie v první fázi má nespecifické klinické projevy, které jsou klasifikovány jako diatéza nebo konstituční anomálie. S věkem správná organizace péče, režim, výživa, projevy diatézy u většiny dětí mizí a jen v některých případech přecházejí v jedno či druhé chronické onemocnění. Obecně se uznává, že se rozlišují exsudativně-katarální, lymfaticko-hypoplastické a neuroartritické anomálie konstituce. Diagnóza diatézy je stanovena s ohledem na rodokmen dítěte, povahu těhotenství, klinické projevy a laboratorní výzkum.
Exsudativně-katarální diatéza nejčastější konstituční anomálie. Asi 28 % dětí v prvním roce života má nějaké klinické projevy diatézy. Jejich vývoj je spojen s dědičně podmíněnými změnami některých enzymatických systémů. V tomto případě dochází ke snížené histaminoktické schopnosti krve, nízké aktivitě karboxypeptidázy, acetylcholinesterázy, monoaminooxidázy, což napomáhá ke zvýšení propustnosti trávicího traktu pro bílkoviny. U dětí s exsudativně-katarální diatézou dochází v organismu ke zpoždění sodíku, chloru, vody a biogenních aminů, což je způsobeno nerovnováhou činnosti nadledvin se zvýšenou mineralokortikoidní funkcí. Mezi příbuznými dětí s exsudativně-katarální diatézou jsou pacienti s alergickými onemocněními: bronchiální astma, senná rýma, potravinové alergie, atopická dermatitida atd.
Exsudativně-katarální diatéza je charakterizována převážně katarálními lézemi epiteliálních cest a kůže alergické povahy s tendencí k sekundární mikrobiální infekci. Známky exsudativní-katarální diatézy u mnoha dětí jsou pozorovány již v prvních měsících života. Šedé mastné šupiny (rula), šupinaté olupování a zarudnutí kůže na obličeji („mléčná krusta“), plenková vyrážka v oblasti záhybů krku, dlaní, podpaží a tříselných dutin. skalp. U dětí v druhé polovině života a po roce se často objevují erytematózně-vezikulární vyrážky, projevující se dermatitidou a ekzémem.
Ze sliznic U dětí s exsudativně-katarální diatézou se často vyskytuje blefaritida, konjunktivitida, katar horních cest dýchacích, vulvovaginitida, balanitida, infekce močové cesty. Děti mívají nestabilní stolici nebo přetrvávající zácpu. Děti s klinickými projevy diatézy se při přijetí do dětského kolektivu zpravidla zařazují do skupiny lidí, kteří často trpí onemocněním dýchacích cest.
Laboratorní vyšetření často odhalí středně těžkou leukocytózu, eozinofilii, lymfocytózu a monocytózu a mírné zvýšení ESR. Druhý granulo-agranulocytární crossover u dětí s exsudativně-katarální diatézou je pozorován později, přibližně ve věku 6-7 let. Z patogenetických markerů je důležité zvýšení imunoglobulinu E v krvi, snížení nebo absence sekreční složky imunoglobulinu A v sekretech sliznic a nízká aktivita T-supresorových lymfocytů.
Prevence klinických projevů exsudativně-katarální diatézy začíná dlouho před narozením dítěte a je založena na vytvoření hypoalergenního života pro těhotnou ženu. Děti s touto ústavní anomálií by měly zůstat na kojení. Ze stravy kojící matky jsou vyloučeny obligátní a kauzálně významné alergeny. Při zavedení doplňkových potravin se reakce dítěte na nové jídlo zaznamená do potravinového deníku. Je tedy možné vyloučit produkty, na které existuje individuální citlivost. Při smíšeném a umělém krmení je nutné pokud možno snížit množství kravské mléko a živočišný tuk, který je ze 30 % nahrazen rostlinným olejem.
Léčba: v případě alergických projevů je dítě předepsáno antihistaminika (suprastin, tavegil, ketotifen). Patogenetická léčba projevů exsudativně-katarální diatézy je založena na zvýšení prahu permeability epitelu gastrointestinálního traktu pro proteiny. V tomto ohledu se těmto dětem doporučuje používat léky na ochranu membrán(vitamíny A, E, B 6) ve věkově specifických dávkách spolu s přípravky obsahující minerální látky(panangin, asparkam). Pokud není možné pomocí výše uvedených metod udržet uspokojivý stav dítěte. Pokud není možné pomocí výše uvedených metod udržet uspokojivý stav dítěte, doporučuje se léčba intalem nebo nalcromem perorálně. S přihlédnutím k existující trávicí dysenzymeopatii je možné použít enzymy(Pancreatin, Mezim-Forte atd.) za předpokladu, že na ně není alergická reakce. Jinak lze krátkodobě předepsat kyselinu chlorovodíkovou s pepsinem do zlepšení charakteru stolice. Střevní syndrom s exsudativně-katarální diatézou zpravidla vede k rozvoji střevní dysbiózy. V tomto ohledu je použití oprávněné bakteriální přípravky(bifidum-bakterin, lakto-bakterin, ve vyšším věku - coli-bakterin), stejně jako krmení fermentovanými mléčnými směsmi připravenými se speciálními bakteriálními startovacími kulturami (biobakton, „Narine“).
Je široce používán při léčbě kožních a gastrointestinálních projevů exsudativně-katarální diatézy. fytoterapie(koupele z bylin velbloudího trnu, lávového listu, kalamusového oddenku, dubové kůry, oregana, třezalky, ovesných otrub), škrobová koupel. Vnitřně se užívá tzv. „aerin čaj“: Při silném svědění použijte sedativa , obsahující brom, kozlík lékařský, mateřídoušku.
Aplikace na kůži masti obsahující zinek nebo papaverin, krém Unna. Během období remise se používají k prevenci exacerbace adaptogenní léky.
Lymfaticko-hypoplastická diatéza spojené s hypofunkcí sympatiko-nadledvinového systému, sníženou glukokortikoidní funkcí kůry nadledvin, nedostatečností imunokompetentní funkce kůry nadledvin a nedostatečností imunokompetentní funkce lymfoidní tkáně. Mezi příbuznými dětí s touto konstituční anomálií jsou pacienti s chronickým onemocněním nosohltanu a dýchacích cest.
Takové děti mají hyperplazii lymfatické tkáně se současnou hypoplazií některých endokrinních žláz a vnitřní orgány. Často vykazují abnormální vývoj brzlíku a odchylky ve vytváření buněčné a humorální imunity. Diatéza se nejčastěji projevuje v raném a předškolním věku.
Navenek děti vypadají letargicky, pastovitě, jejich tělesná hmotnost přesahuje průměrnou normu. Podkožní tuk nadměrně vyvinutý, svalový systém je špatně vyjádřen. Tělo je poměrně krátké, končetiny jsou protáhlé, hrudní koš zúžený. Mandle jsou hypertrofované a uvolněné. Často jsou nalezeny výrazné adenoidní výrůstky. Hmatné jsou četné zduřené podkožní lymfatické uzliny. Brzlík je zvětšený.
Děti s lymfaticko-hypoplastickou diatézou jsou náchylné k častým Respiračních onemocnění různého původu. Často se u nich rozvine broncho-obstrukční syndrom. Zánětlivá onemocnění nosohltanu se často vyskytuje s projevy lymfadenitidy. Na stresové situace může dojít k syndromu náhlého úmrtí. Často s touto konstituční anomálií dochází k kožním a respiračním alergickým reakcím, což způsobuje podobnost lymfaticko-hypoplastické a exsudativně-katarální diatézy.
V krvi u těchto dětí je pozorována mírná leukocytóza, relativní nebo absolutní lymfocytóza, někdy monocytóza a neutropenie.
Léčba: Doporučuje se časné otužování, pravidelné kurzy masáží a gymnastiky. Z diety Nadměrné množství tuků, lehce stravitelných sacharidů, soli a tekutin je vyloučeno. V chladném období a na jaře se těmto dětem doporučuje předepisovat komplexní vitamínové přípravky(„Aevit“, „Undevit“, „Alphabet“ atd.), obsahující vitamíny A, E, C, B. Účinnost kurzů byla prokázána adaptogenní léky. Včasné sanitace nosohltanu(konzervativní nebo chirurgické) jak pro dítě, tak pro rodinné příslušníky.
U dětí s lymfaticko-hypoplastickou diatézou v důsledku pozdního vývoje imunitní systém, o problematice preventivních očkování se rozhoduje individuálně s přihlédnutím ke konzultaci imunologa. Takové děti je vhodné očkovat později v souladu s imunogramem.
Neuroartritická diatéza (kyselina močová) Je založena na geneticky podmíněném narušení aktivity řady enzymů zapojených do procesu syntézy kyseliny močové. Rodokmen těchto dětí zahrnuje dnu, urolitiázu, cholelitiázu, osteochondrózu, hypertonické onemocnění, ischemická choroba srdce, migrény, „ostruhy“, „ostny“.
U dětí s neuroartritickou diatézou je hmotnost často snížena, ale může být také zvýšena v důsledku nadměrného ukládání tuku. Dochází k porušení od nervový systém ve formě nočních děsů, tikoidní hyperkineze, logoneurózy, méně často účinných křečí, anorexie, enurézy. Charakteristické jsou periodické záchvaty acetonemického zvracení. Jedním z hlavních příznaků je artralgie, která je závislá na počasí. Někdy se vyskytuje abdominální syndrom spojený s dyskinezí gastrointestinálního traktu.
Děti s touto konstituční anomálií zrychlily duševní vývoj, často s jednostranným talentem.
Alergické projevy s touto diatézou jsou vzácné. Častěji jsou pozorovány při kombinaci neuroartritické a exsudativní katarální diatézy a mají charakter suchého ekzému. V krvi těchto dětí je zvýšený obsah kyseliny močové, v moči se často vyskytuje uraturie, acetonurie, glykosurie a oxalurie.
Léčba: je to založeno na korekce výživy. Ze stravy jsou vyloučeny vedlejší produkty: játra, ledviny, mozek, jazyk, stejně jako konzervy, kakao, čokoláda, masové vývary, šproty, ořechy, fazole, hrách, fazole. Doporučuje se mléčně-zeleninová strava: ovoce, zelenina, vejce, obiloviny, ovocné a bobulovité šťávy, vařené maso (v první polovině dne), rostlinný olej. Tak jako postní dny jsou zobrazeny ovoce a brambory. Zvyšte příjem tekutin zejména večer, k čemuž se doporučují mírně zásadité vody (Smirnovskaja, Slavjanovskaja) a citrátové směsi.
V případě exacerbace neuroartritické diatézy se předepisuje oxid hořečnatý, vitamín B6, ATP, kokarboxyláza a v těžkých případech alopurinol. Děti se záchvaty acetonemického zvracení jsou hospitalizovány v nemocnici.
Alergická diatéza znamená připravenost na senzibilizaci, alergické reakce a dědičné choroby. Vrozené vlastnosti imunity, metabolismus, neurovegetativní systém.
Nemá žádné charakteristické ústavní znaky. Děti jsou častěji hyperstenické, v prvním roce mají známky atopická dermatitida. Často se jedná o děti se zvýšenou nervovou vzrušivostí a podrážděností, poruchami spánku, sníženou chutí k jídlu a náladové. Zpravidla mají zvětšená játra a známky dyskineze Žlučových cest nebo cholecystitida, dysbakterióza. Často se vyvinou chronická ložiska infekce, hyperplazie periferních lymfatických uzlin, sleziny a prodloužená nízká horečka. Je tam vleklý průběh infekční choroby, zejména respirační, vyskytující se s obstrukční složkou. Děti nesnášejí velké tělesné cvičení. Projev atopické diatézy v alergické onemocnění v prvním roce života se vyskytuje častěji ve formě atopické dermatitidy, v předškolním věku - ve formě respiračních alergií vč. bronchiální astma, ve škole - ekzém, neurodermatitida, dermatorespirační alergie.
Rozlišují se následující typy alergické diatézy: atopická, autoimunitní, infekčně-alergická.
Atopická diatéza: pozitivní rodinná alergická anamnéza. Jak na otcovské, tak na mateřské linii (zejména pokud je oboustranná). Vyznačuje se vysokou syntézou Ig E, zvýšením počtu Th 2 pomocníků, nerovnováhou v produkci interleukinů (IL) (zvýšená syntéza IL4 při snížené syntéze γ-interferonu), deficitem celkových a sekrečních Ig A, insuficience fagocytární aktivity neutrofilů a makrofágů.
Autoimunitní diatéza – zvýšená citlivost kůže na UV záření. Výrazné zvýšení hladiny γ-globulinů v krvi, častá detekce LE-buněk antinukleárních faktorů ve stavu úplné klinické pohody, polyklonální aktivita B-lymfocytů, ale i T-pomocníků s poklesem aktivita T-supresorů, zvýšená blast transformace lymfocytů, zvýšená úroveň v krvi Ig M, nedostatek komplementu C3. Vrozený sklon k autoimunitní onemocnění Vyskytuje se 2x častěji u žen než u mužů.
Infekční alergická diatéza – dlouhá období zvýšení ESR A nízká horečka po ARVI a onemocněních nosohltanu, výskyt po těchto onemocněních symptomů, jako je artralgie a kardialgie. U této varianty alergické diatézy jsou děti náchylné k vaskulárním lézím (vaskulitida).
LÉČBA DYSTROFIE
Pokud je zjištěna podvýživa plodu, upraví se strava těhotné ženy, předepisují se vitamíny, methionin, vazodilatátory a antispasmodika, která zlepšují krevní oběh placenty. Po narození, pokud je sací nebo polykací reflex oslaben, je dítě krmeno hadičkou. Frekvence krmení 7-8x denně. Výpočet objemu a denního obsahu kalorií se provádí stejným způsobem jako u postnatální podvýživy. V prvních 7 dnech života dávají pouze mateřské mléko, při zlepšení stavu se podává 5-7 g tvarohu denně. Zásady péče jsou stejné jako u předčasně narozených dětí. Během prvního týdne, zejména při malnutrici II. a III. stupně, je indikována transfuze plazmy a vitaminoterapie (vitamíny B1, B6, B12 v dávkách odpovídajících věku). Do konce prvního měsíce, jak se stav zlepšuje, jsou předepsány anabolické steroidy a apilac.
U postnatální malnutrice 1. stupně se léčba provádí ambulantně, u malnutrice 2. a 3. stupně - v nemocnici (nejlépe na boxových odděleních). Hlavními principy léčby jsou odstranění příčiny podvýživy, dietní terapie, organizace správné péče o dítě, odstranění metabolických poruch a nedostatku vitamínů, provádění stimulační terapie a dezinfekce infekčních ložisek v těle. Charakter léčebných opatření je stanoven individuálně v závislosti na příčinách a závažnosti podvýživy. Když se během kontrolního výpočtu zjistí, že výživa nepokrývá potřeby těla živin a energie, provést potřebnou korekci. Pokud tedy dítě v prvních měsících života v důsledku hypogalaktie dostává nedostatečné množství mateřského mléka, je předepsáno přikrmování dárcovským mlékem nebo umělou výživou. Při zjištění nedostatku některé živiny ve stravě při smíšeném a umělém krmení se tato látka podává dodatečně (např. při nedostatku bílkovin se obvykle předepisuje kefír, tvaroh, bílkovinné mléko, bílkoviny a mastné kyseliny) ; nedostatek sacharidů se odstraňuje pomocí cukrového sirupu, který se přidává do jídla a pitné vody; Pro doplnění chybějícího množství tuku použijte 10-20% smetanu. Používají také speciální mléčné formule s vysokým obsahem té či oné látky a v těžkých případech se uchylují intravenózní podání roztoky glukózy, proteinové hydrolyzáty.
Při provádění dietoterapie se používá dvoufázová metoda výživy: v první fázi se vyjasňuje potravinová tolerance, ve druhé je předepsána zvýšená výživa, která pokrývá potřeby živin a obnovuje vyčerpané zásoby. U podvýživy I. stupně trvá první fáze obvykle 1-3 dny; Kalorický obsah a objem potravy může být oproti normě mírně snížen v závislosti na chuti k jídlu a potravinové toleranci. Ve druhé fázi by dítě mělo přijímat bílkoviny, sacharidy a kalorie na 1 kg správné tělesné hmotnosti a tuky na 1 kg skutečné tělesné hmotnosti.
U podvýživy II. a III. stupně trvá první fáze minimálně 5-7 dní, během nichž se předepisují 2/3, 1/2 nebo 1/3 požadovaného denního kalorického příjmu. Výpočet bílkovin a sacharidů pro II. stupeň podvýživy se provádí na správnou tělesnou hmotnost, pro III. stupeň podvýživu na přibližně správnou tělesnou hmotnost (skutečná hmotnost + 20 % z toho). Výpočty tuku jsou založeny na skutečné tělesné hmotnosti. Množství potravy chybějící v objemu doplníme ovocnými a zeleninovými odvary, 5% roztokem glukózy a šťávami. Počet krmení se zvyšuje ze 7-8 (u podvýživy II. stupně) na 10krát (u III. stupně) za den a odpovídajícím způsobem se snižuje objem porcí. V prvních dnech se doporučuje krmit dítě prvního roku života mateřským mlékem.
Ve fázi zesílené výživy se postupně zvyšuje množství stravy, zavádí se kojenecká výživa, následně se zavádějí příkrmy, aby byl zajištěn normální denní kalorický příjem. V tomto období se při přirozeném krmení denní množství bílkovin vypočítává na 2-2,5 g/kg (do 1 měsíce věku) nebo 2,5-3 g/kg (nad 1 měsíc věku). Při umělém krmení upravenými mléčnými přípravky, jako je „Malyutka“, „Malysh“, „Detolakt“, „Vitalakt“, by množství bílkovin mělo být 3,5 g/kg za den a s nepřizpůsobenými přípravky – 4 g/kg na den. den. Množství tuků a sacharidů se postupně přizpůsobuje věkové normě.
Léčba pacientů s podvýživou III. stupně, kteří jsou v extrémně vážném stavu, začíná totální parenterální výživou nebo krmením sondou. Při parenterální výživě 1. den by měl být denní kalorický obsah podávaných roztoků 60 kcal/kg (zabrání se tak odbourávání tělu vlastních bílkovin), dále se postupně zvyšuje na věkovou potřebu a v případě potřeby se zvyšuje o dalších 10-15%. Potřeba bílkovin je doplňována roztoky aminokyselin (1. den se podávají v dávce 0,6-0,7 g/kg s postupným zvyšováním dávky na 2,0-2,5 g/kg denně). Potřebu tuku pokrývají tukové emulze, jejichž denní dávka je zpočátku 0,5 g/kg, poté se pomalu zvyšuje na 3-4 g/kg. Potřeba sacharidů se vypočítá na základě chybějícího množství kalorií, používá se 10 nebo 20% roztok glukózy tak, aby pacient přijal 15 g/kg sacharidů denně. Roztoky glukózy a aminokyselin jsou distribuovány rovnoměrně po celý den a tukové emulze jsou podávány frakčně (každých 6 hodin), někdy současně s heparinem (50 jednotek/hodinu). Od 3.-4. dne je nutné nasadit kokarboxylázu, vitamíny C, B6 a přijmout opatření zaměřená na odstranění hypokalemie, hypokalcémie, hypermagnezémie. Celková parenterální výživa by neměla být podávána po dlouhou dobu. Když se celkový stav dítěte zlepšuje, přechází na smíšenou parenterálně-enterální výživu. Zpočátku se potrava zavádí do gastrointestinálního traktu pomocí sondy, čímž se sníží množství parenterálně podávaných roztoků. Pro děti nízký věk Mateřské mléko se podává perorálně a v jeho nepřítomnosti upravené mléčné formule (v případě nedostatku laktázy mléčné směsi, které neobsahují laktózu). Děti starší 6 měsíců. Lze předepsat enpity (bílkoviny, tuky). Jakmile to stav pacienta dovolí, přechází zcela na enterální výživu ústy. Postupně se strava rozšiřuje a přibližuje se fyziologické.
Při podvýživě způsobené enzymopatiemi spec terapeutická výživa v závislosti na povaze zjištěné patologie. Při intoleranci laktózy se tedy doporučuje užívání nízkolaktózových směsí, ve kterých je laktózy výrazně méně než v mléce. S podvýživou vyplývající z vývojových vad zažívací ústrojí, endokrinní patologie, léze centrálního nervového systému. léčit základní onemocnění.
Všem dětem s podvýživou, bez ohledu na její příčinu, jsou předepsány vitamíny, enzymové přípravky(například pepsin, abomin, pankreatin, panzinorm, festal), stimulanty (apilak, dibazol, v těžkých případech - anabolické hormony, imunoglobulin, plazma), masáže, cvičební terapie, UV záření.
Dítě by mělo být ve světlé, pravidelně větrané místnosti, ozařované baktericidní lampou, při teplotě 24-27°. Při absenci ohnisek infekce jsou organizovány procházky pod širým nebem nebo na verandě (při teplotách vzduchu pod - 5 °). Teplé koupele (38°C) se doporučují denně (pokud neexistují kontraindikace).
Děti s podvýživou jsou pod dispenzární pozorování dětského lékaře a jsou vyšetřovány lékařem minimálně 1x za 2 týdny. Při každém vyšetření se provádí antropometrie, výpočet a korekce výživy. Pravidelně se předepisují enzymatické přípravky, vitamíny, stimulanty, masáže a cvičební terapie.
Prognóza malnutrice I. a II. stupně v případě včasné a adekvátní léčby bývá příznivá. Při podvýživě III. stupně může úmrtnost dosáhnout 30–50 %.
Prevence nitroděložní malnutrice zahrnuje dodržování denního režimu a racionální výživy ženy během těhotenství; vyloučení pracovních rizik a dalších faktorů, které mají nepříznivý vliv na plod (viz Předporodní ochrana plodu); systematické sledování stavu těhotné ženy a plodu, včasná léčba patologických stavů těhotné ženy (například toxikóza těhotných žen) a hypoxie plodu.
V postnatálním období je nutné sledovat výživu kojící matky. Důležité mít včasná diagnóza a léčba hypogalaktie. Je nutné rychle převést dítě na smíšenou nebo umělou výživu, zavést doplňkové potraviny podle věku (viz Krmení dětí), sledovat dynamiku přibírání dítěte a dodržovat pravidla péče o něj.
Hypostatura je podvýživa u dětí prvního roku života, projevující se především růstovou retardací; tělesná hmotnost pro danou výšku je blízká normálu. Odpočinek klinické příznaky odpovídají zpravidla podvýživě I. stupně. Léčba je stejná jako u malnutrice I. stadia, je nutné předepsat anabolické steroidy dříve. Prognóza je příznivá.
Paratrofie (nemoc z mouky, moučná porucha příjmu potravy, pseudotloustnutí) je chronická porucha výživy u malých dětí, ke které dochází při konzumaci převážně sacharidů bohatých potravin s nízkým obsahem bílkovin a vyznačuje se mírným nadbytkem tělesné hmotnosti oproti normě na hydrolabilitu tkání. Poprvé ji popsal A. Czerny u dětí, které byly pro nedostatek mléka převedeny na jednostrannou stravu z moučných výrobků (moučné odvary nebo polévky bez přídavku másla a mléka), v důsledku čehož příjem bílkovin a tuků do těla dítěte byl znatelně snížen. Pokud se příjem bílkovin prudce nesnížil, pak „moučné“ děti zpočátku dokonce přibíraly na váze na pozadí rostoucí bledosti a pastovitosti. V moderní podmínky Rozvoj paratrofie je možný u dětí krmených z láhve, pokud jsou krmeny převážně sacharidovými potravinami s nízkým obsahem bílkovin (například krupice) a nedostatečným množstvím mléčných výrobků ve stravě.
Při paratrofii dochází k narušení všech typů metabolismu, rozvoji hydrolability tkání, hypovitaminóze, křivici, anémii, snižuje se odolnost organismu vůči infekci. Tloušťka podkoží u dítěte je obvykle zvětšená, zejména na břiše a na bocích, ale palpace odhalí uvolněnost a pastovitost. Mohou se objevit otoky očních víček a hřbetu rukou a nohou. Růst dítěte obvykle odpovídá jeho věku. Kůže je bledá, suchá. Sníží se turgor tkání a svalový tonus. Psychomotorický vývoj je poněkud opožděn. V některých případech je pozorována emoční labilita, poruchy spánku a snížená chuť k jídlu. Stolice je nestabilní, často častá, stolice je tekutá s příměsí zeleně a hlenu, někdy zpěněná. Dítě často trpí akutními respiračními infekcemi virová onemocnění které mají vleklý průběh a jsou často komplikovány zánětem středního ucha a zápalem plic. Při interkurentních onemocněních a ztrátě chuti k jídlu se snadno rozvíjí dehydratace a tělesná hmotnost dítěte rychle klesá.
Paratrofie je často mylně ztotožňována s obezitou (většinou I. stupně), která vzniká v důsledku nadměrné konzumace potravin bohatých na sacharidy, při dostatečném příjmu bílkovin a tuků. Obézní děti jsou aktivní, jejich pokožka je sametová, není zde žádná bledost ani pastovitost; nadměrná tělesná hmotnost je způsobena nadměrným, generalizovaným vývojem podkožní tkáně.
Léčba paratrofie spočívá v organizaci správné výživy přiměřené věku. Měli byste omezit potraviny obsahující velký počet sacharidy (např. nahraďte kaši zeleninovými jídly). Strava je obohacena o bílkoviny - jsou zobrazeny fermentované mléčné směsi (například Biolact), tvaroh, proteinový enpit. Jsou předepsány vitamíny B1, B2, B6, B12, A, stimulanty (pentoxyl, methyluracil, dibazol), masáže, cvičební terapie. Prognóza je většinou příznivá. Prevence spočívá ve sledování výživy dětí, které jsou na smíšené a umělé výživě.
Catad_tema Anémie z nedostatku železa - články
Faktory, které určují správnost a účinnost léčby u dětí s anémií z nedostatku železa
I. S. Tarasova, V. M. Černov / Otázky praktické pediatrie, 2011, vol. 6, č. 3I.S. Tarasová, V.M. Černov
Federální vědecké a klinické centrum pro dětskou hematologii, onkologii a imunologii Ministerstva zdravotnictví a sociálního rozvoje Ruska, Moskva
Přednáška je věnována léčbě anémie z nedostatku železa u dětí. Podrobně jsou zvažovány: výpočet optimální dávky perorálních doplňků železa; výběr moderní drogažláza; aplikace nejúčinnějšího terapeutického plánu; sledování účinnosti léčby a její ceny. Jsou diskutovány nevýhody a výhody základních přípravků železa. Byla prokázána vysoká účinnost nového terapeutického plánu léčby anémie z nedostatku železa s použitím 100% dávky železa v průběhu celé kúry. Výpočty beroucí v úvahu množství elementárního železa v jedné tabletě, počet tablet v balení a potřebu léku na léčebný cyklus ukázaly, že náklady na léčbu anémie z nedostatku železa pomocí přípravků na bázi trojmocného železa hydroxid-polymaltózový komplex je vyšší než při použití přípravků se solí železa. Tento rozdíl však není tak velký, jak by se při srovnání nákladů na jedno balení léků mohlo zdát. Vyšší náklady by neměly sloužit jako základ pro odmítnutí použití přípravků trojmocného železa na bázi komplexu hydroxid-polymaltóza, protože jejich dobrá snášenlivost a absence nežádoucích účinků určují vysokou adherenci pacienta k terapii, která v konečném důsledku rozhoduje o jejím úspěchu.
Klíčová slova: děti, anémie z nedostatku železa, doplňky železa, dávky, terapeutický plán, efektivita, náklady na léčbu, Maltofer
Faktory určující správnost a účinnost léčby dětí s anémií z nedostatku železa
I.S.Tarašová, V.M.Černov
Federální vědecké a klinické centrum dětské hematologie, onkologie a imunologie, Ministerstvo veřejného zdraví a sociálního rozvoje Ruské federace, Moskva;
Přednáška se zabývá léčbou anémie z nedostatku železa u dětí. Je uveden podrobný popis výpočtu optimálních dávek perorálních léků obsahujících železo; volba moderního léku na železo; použití nejúčinnějšího terapeutického léčebného plánu; kontrola účinnosti léčby a její cena. Jsou diskutovány nedostatky a přínosy hlavních léků obsahujících železo. Je prokázána vysoká účinnost nového terapeutického plánu léčby anémie z nedostatku železa s užíváním 100% dávky medikace železa po celou dobu léčby. Výpočty beroucí v úvahu množství elementárního železa v tabletě, počet tablet v balení a požadavky na léky pro léčebný cyklus ukázaly, že náklady na průběh léčby anémie z nedostatku železa s použitím komplexů hydroxid železitý (III) s polymaltózou je vyšší než při užívání léků na bázi soli železa. Tento rozdíl však není tak velký, jak by se mohlo zdát v porovnání s cenou jednoho balení léku. Vyšší cena by neměla být důvodem k odmítnutí užívání železitých léčiv na bázi hydroxid-polymaltózového komplexu, protože jejich dobrá tolerance a absence nežádoucích účinků zajišťuje vysokou adherenci pacienta k terapii, což z dlouhodobého hlediska podmiňuje jeho úspěch. Klíčová slova: anémie z nedostatku železa, léky na železo, dávky, terapeutický plán, efektivita, náklady na léčbu, Maltofer
Při zahájení léčby anémie z nedostatku železa (IDA) je nutné znovu zkontrolovat, zda je diagnóza správná. V pediatrické praxi je 90 % všech anémií způsobeno nedostatkem železa. Zbývajících 10 % je doprovázeno anémií chronická onemocnění, časná anémie nedonošených, dědičná a získaná hemolytická a aplastická anémie. U těchto anémií jsou doplňky železa nejen neúčinné, ale u některých z nich jsou kontraindikovány.
Výpočet dávky doplňku železa
V Rusku je léčba IDA určována protokolem schváleným Ministerstvem zdravotnictví a sociálního rozvoje Ruska dne 22. října 2004 - „Protokol pro léčbu pacientů. Anémie z nedostatku železa“. Vytvoření tohoto protokolu skupinou předních specialistů u nás bylo významným posunem vpřed, neboť „vyzbrojil“ lékaře společným chápáním problému nedostatku železa, kritérií jeho diagnostiky, principů léčby, managementu pacientů s nedostatkem železa. IDA a hodnocení kvality jejich života.
Léčba IDA u dětí má z pohledu pediatra některé rysy, které by měly být zohledněny v léčebném protokolu. Za prvé, použití přípravků se solí dvojmocného železa u dětí do 3 let v dávce 5-8 mg/kg tělesné hmotnosti denně, jak je doporučeno v Protokolu, způsobuje u mnoha pacientů toxicitu a není odůvodněné terapeutického hlediska.
Při výpočtu dávek přípravků ze soli železa vycházíme z doporučení Světová organizace zdraví (WHO) (tabulka 1). Podobná dávka přípravků se solí železa (3 mg/kg tělesné hmotnosti denně) pro děti do 3 let je uvedena v příručce pro lékaře schválené moskevským ministerstvem zdravotnictví v roce 2004.
Různý věk dětí (od novorozeneckého období do pozdního dospívání) a v souladu s tím různé tělesné hmotnosti (3,2-70 kg nebo více) vyžadují individuální výpočet dávky doplňků železa pro každé dítě.
„Protokol“ doporučuje vypočítat dávku léku na základě komplexu hydroxidu a polymaltózy (HPC) trojmocného železa se zaměřením na věk dětí, nikoli na jejich tělesnou hmotnost. Domníváme se, že v pediatrické praxi by dávka přípravků železa (III) na základě CPC měla být 5 mg/kg tělesné hmotnosti denně bez ohledu na věk; To je dávka, kterou doporučuje výše zmíněný manuál pro lékaře.
Výběr doplňku železa
Volba doplňku železa pro léčbu IDA je úkolem ošetřujícího lékaře. Lék předepisuje lékař s přihlédnutím k jeho vlastním zkušenostem, informacím o nových lécích získaných na výstavách, z lékařských časopisů nebo internetu a finančním možnostem rodičů nemocného dítěte (nákup léku na celý průběh léčby) . Nelze přitom pominout skutečnost, že ve světové praxi byla tendence nahrazovat přípravky solí dvojmocného železa méně toxické přípravky trojmocného železa na bázi HPA.
Po mnoho let se při léčbě IDA u dětí i dospělých používaly přípravky se solí železa a podávání síranu železnatého bylo považováno za „zlatý standard“ terapie, takže není náhoda, že většinu přípravků ze solí železa představují tato konkrétní sloučenina (tabulka 2). Kromě toho má nejvyšší absorpci síran železnatý, následovaný glukonátem železnatým, chloridem a fumarátem, protože tato kvalita klesá.
Užívání přípravků ze soli železa je však spojeno s mnoha problémy a nežádoucími účinky:
Možnost předávkování a dokonce otravy v důsledku nekontrolovaného vstřebávání gastrointestinální trakt(GIT);
interakce s ostatními léky a jídlo;
výrazná kovová chuť drog;
zbarvení skloviny zubů a dásní, někdy trvalé;
časté odmítání léčby pacienty (až 30–35 % těch, kteří léčbu zahájili), tedy nízká compliance.
Situace se zásadně změnila s vývojem trojmocných trojmocných přípravků na bázi CHP. Vlastnosti struktury tohoto komplexu: vysoká molekulová hmotnost, přítomnost jádra z hydroxidu železitého sestávajícího z 260 atomů, vysoký obsah železa v jádru (asi 27 %), polymaltózový obal. Strukturou a mocenstvím je molekula trojmocného železa na bázi HPA podobná molekule feritinu.
Přípravky železa (III) na bázi HPA mají následující hlavní vlastnosti a výhody:
Vysoká účinnost;
vysoká bezpečnost, žádné riziko předávkování, intoxikace a otravy;
žádné ztmavnutí dásní a zubů;
příjemná chuť;
vynikající snášenlivost, která určuje vysokou poddajnost;
nedostatek interakce s jinými léky a potravinami;
přítomnost antioxidačních vlastností.
Důvody neúčinnosti léčby doplňky železa:
Použití nízkých dávek;
zkrácení doby trvání léčby vinou pacienta nebo lékaře;
malabsorpce;
léčba chronické posthemoragické anémie bez identifikace a/nebo odstranění zdroje krevní ztráty.
Je extrémně vzácné, že IDA nelze vyléčit standardní terapií železem. Nedávno američtí vědci zjistili, že chronický
onemocnění a nedostatečná odpověď na léčbu suplementy železa u IDA jsou způsobeny přítomností různých mutací v genu TMPRSS6. Předpokládá se, že objevené mutace vedou k nadměrné syntéze proteinu hepcidin, který reguluje dva důležité procesy v těle: vstřebávání železa ve střevě a jeho uvolňování z makrofágů při procesu reutilizace.
Terapeutický léčebný plán pro IDA
V ruské pediatrické praxi je již řadu let přijat tzv. „lichoběžníkový“ terapeutický plán pro léčbu IDA u dětí (obrázek). Tento plán byl navržen pro přípravky ze soli železa, protože jiné v té době prostě neexistovaly. V souladu s tímto plánem byla v prvních 3-5 dnech postupně zvyšována dávka přípravků se solí železa tak, aby u pacienta nezpůsobovaly podráždění gastrointestinální sliznice. Plná (100%) dávka přípravku se solí železa byla užívána po dobu 1,5-3 měsíců v závislosti na závažnosti anémie s následným snížením na 50% do konce léčby. Tento plán, stejně jako většina ostatních, byl vyvinut empiricky a jeho účinnost nebyla nikdy potvrzena randomizovanými studiemi.
Vznik přípravků železa (III) na bázi HPA si vynutil přehodnocení léčebného plánu pro IDA.
Pod vedením zaměstnanců Federálního vědeckého a klinického centra pro dětskou hematologii, onkologii a imunologii Ministerstva zdravotnictví a sociálního rozvoje Ruska byla provedena randomizovaná studie s cílem porovnat účinnost dvou léčebných plánů pro IDA. různé míry závažnost u dětí a dospívajících: tradiční „lichoběžníkový“ a nový, který zahrnuje užívání 100% dávky přípravku železa (III) založeného na GPA po celou dobu léčby. Během studie byla hodnocena snášenlivost léku Maltofer (Vifor International, Švýcarsko) a účinnost terapie v časném (retikulocytární reakce, zvýšení hemoglobinu - Hb) a pozdním období (normalizace Hb, sérové koncentrace železa a sérového feritinu). . Byla prokázána účinnost substituční terapie u dětí a dospívajících s IDA přípravkem železa (III) na bázi GPA. Po ukončení léčby bylo dosaženo normalizace koncentrace Hb u 96,9 %, sérového železa - u 73,4 %, sérového feritinu - u 60,9 % pacientů. Malý počet (6,3 %) nežádoucích účinků (zácpa během 1. měsíce léčby) a 100% adherence pacientů k léčbě vedly k závěru, že preparát železa (III) na bázi GPA je optimálním lékem pro léčbu IDA. u dětí a dospívajících.
Výkres.Terapeutický „lichoběžníkový“ plán pro léčbu IDA, používaný v Rusku.
Prokázala se také výhoda použití 100% dávky preparátu železa (III) na bázi GPA po celou dobu léčby: normalizace koncentrace železa v séru byla zaznamenána u 90,6 %, sérového feritinu u 75 % dětí a dospívajících. Při použití tradičního „lichoběžníkového“ plánu léčby byla tato čísla 56,3 a 46,9 %.
Lékař může posoudit účinnost léčby IDA na základě řady kritérií. Nejčasnějším kritériem odpovědi, indikujícím správnost diagnózy a účinnost léčby, je reakce retikulocytů. Po 7–10 dnech od začátku užívání doplňků železa se počet retikulocytů zvýší, obvykle o 1–2 % (10–20 %Ó) oproti původnímu. Pro posouzení účinnosti léčby IDA pomocí doplňků železa můžete také použít kritéria vyvinutá Centrem pro kontrolu a prevenci nemocí v USA (Centers for Disease Control - CDC). Podle těchto kritérií by se do konce 4. týdne léčby IDA měla koncentrace Hb zvýšit o 10 g/l a hematokrit o 3 % oproti výchozím hodnotám.
Mezi pozdní kritéria účinnosti léčby IDA patří normalizace koncentrací Hb a sérového feritinu.
Za lék na IDA se považuje překonání tkáňové sideropenie a obnovení zásob železa v těle. Dnes je mezinárodně uznávaným ukazatelem zásob železa v těle sérový feritin, navzdory některým existujícím omezením (protein akutní fáze zánět), nutnost odběru krve ze žíly a poměrně vysoká cena jejího stanovení.
Náklady na léčbu IDA u dětí
Podle některých lékařů je jediným limitujícím faktorem pro plošné a plošné zavádění přípravků železa (III) na bázi CGP jejich vyšší cena (2-3x) ve srovnání se solnými přípravky. Spočítali jsme skutečné náklady na léčbu IDA s použitím přípravků ze soli železa a přípravku železa (III) na základě GPC (tabulka 3) Při výpočtech byly použity průměrné maloobchodní ceny přípravků železa v moskevských lékárnách k 30. lednu 2011 . Ukázalo se, že s přihlédnutím k množství elementárního železa obsaženého v jedné tabletě, počtu tablet v balení a potřebě léku pro průběh léčby IDA, náklady na ni při použití železa (III) přípravek na bázi HPA je vyšší, ale ne o tolik, jak by se mohlo zdát při srovnání nákladů na jedno balení léků. Nižší cenu jednoho balení přípravku železité soli a nákup léku jen z tohoto důvodu jsme nazvali „syndrom lékárnického pultu“. Je třeba zdůraznit, že vyšší náklady by neměly sloužit jako základ pro odmítnutí používání přípravků obsahujících železo (III) na bázi CHP. Jejich výše zmíněné výhody, především dobrá snášenlivost a absence nežádoucích účinků, určují vysokou adherenci pacienta k terapii (compliance), která v konečném důsledku rozhoduje o úspěchu léčby.
|
Tabulka 3. Hlavní charakteristiky různých přípravků železa pro léčbu anémie z nedostatku železa u dětí |
||||
|
Charakteristický |
Droga |
|||
|
Aktiferrin |
Tardiferon |
Ferroplex |
Maltofer |
|
|
Formulář vydání |
prášky, |
Žvýkací tablety; |
||
|
|
blistr obsahuje 10 tobolek; 2 blistry v balení |
potažené; 10 tablet v blistru; 3 blistry v balení |
100 kusů v balení |
blistr obsahuje 10 tablet; 3 blistry v balení |
|
Sloučenina železa |
Síran železitý Fe 2+ |
Síran železitý Fe 2+ |
Síran železitý Fe 2+ |
Hydroxidový polymaltózový komplex Fe 3 + |
|
železo v balení, mg |
|
|
|
|
|
Průměrná maloobchodní cena |
||||
|
balení v moskevských lékárnách |
|
|
|
|
|
k 30.01.2011, rub. |
|
|
|
|
|
Cena 1 mg elementálu |
||||
|
žehlit, třít. |
|
|
|
|
|
Dávka, mg/kg tělesné hmotnosti |
||||
|
Náklady na léčbu*, rub. |
||||
|
„Náklady na 90denní léčbu anémie z nedostatku železa se počítají pro dítě vážící 30 kg. |
||||
Domníváme se, že lékaři by se měli plně orientovat na ekonomickou stránku problematiky a vysvětlit rodičům výhody léčby IDA přípravky železa (III) na bázi GPA.
Literatura
1. Hertl M. Diferenciální diagnostika v pediatrii. M.: Medicína, 1990; 2:512.
2. Protokol pro léčbu pacienta. Anémie z nedostatku železa. M.: Newdiamed, 2005; 76.
3. WHO, UNICEF, UNU. IDA: prevence, hodnocení a kontrola: zpráva o společné konzultaci WHO/UNICEF/UNU. Ženeva, WHO; 1998.
4. Světová zdravotnická organizace. Anémie z nedostatku železa: hodnocení, prevence a kontrola. Průvodce pro programové manažery. Ženeva, 2001 (WHO/NHD/01.3): 132.
5. Rumyantsev A.G., Korovina N.A., Chernov V.M. a další Diagnostika a léčba anémie z nedostatku železa u dětí. Metodická příručka pro lékaře. M., 2004; 45.
6. Samsygina G.A. Anémie z nedostatku železa u dětí. Farmakologové a farmakokinetika moderních ferofarmak. V knize: Nedostatek železa a anémie z nedostatku železa / ed. N. S. Kislyak a kol., M.: Slovanský dialog, 2001; 108-13.
7. Dvoretsky L.I., Zaspa E.A. Anémie z nedostatku železa v praxi porodníka-gynekologa. Ruský lékařský časopis 2008; 16(29): 1898-906.
8. Maltofer. Monografie o drogách. 3. vyd. M.: Mega Pro, 2001; 96.
9. Finberg K., Heeney M., Campagna D., et al. Mutace v TMPRSS6 způsobují železo-refrakterní anémii z nedostatku železa (IRIDA). Nat Genet 2008; 40(5):569-71.
10. Mayansky N.A., Semikina E.L. Hepcidin: hlavní regulátor metabolismu železa a nový diagnostický marker. Diagnostické problémy v pediatrii 2009;1(1): 18-23.
11. Ozhegov E.A., Tarasova I.S., Ozhegov A.M. atd. Srovnávací účinnost dvou terapeutické plány léčba anémie z nedostatku železa u dětí a dospívajících. Problematika hematologie/onkologie a imunopatologie v pediatrii 2005; 4(1): 14-9.
12. Ozhegov E.A. Optimalizace léčby anémie z nedostatku železa u dětí a dospívajících. Autorský abstrakt. diss. ...bonbón. Miláček. Sci. M., 2005; 23.
13. Doporučení k prevenci a kontrole nedostatku železa ve Spojených státech. Centra pro kontrolu a prevenci nemocí. MMWR Recomm Rep 1998; 47(RR-3): 1-29.
Andrey K. má 11 měsíců a váží 10 kg. Hemoglobin 80 g/l, erytrocyty - 2,6x10 12 /l. Klinická diagnóza: anémie, střední, deficitní, hypochromní, hyporegenerativní, normocytární. Terapeutická dávka je 5-8 mg elementárního železa na 1 kg tělesné hmotnosti a den.
Denní dávka elementární železo pro dítě o hmotnosti 10 kg je 80 mg. K léčbě byl zvolen Ferrocal, jehož 1 tableta obsahuje 40 mg elementárního železa. Požadavek na 80 mg elementárního železa denně splní 2 tablety jmenovaného léku. Denní dávka je rozdělena do 3 dávek. Droga se podává po jídle. Kurz - 3-4 týdny.
Příklad výpočtu dávky přípravků železa pro parenterální použití při léčbě anémie z nedostatku
VaneD. 1 rok, jeho tělesná hmotnost je 10 kg. Hemoglobin 69 g/l, erytrocyty - 2,4x10 12 /l. Klinická diagnóza: anémie, těžká, deficitní, hyporegenerativní, hypochromní, mikrocytární.
Výpočet průběhu dávky parenterálně podávaných přípravků železa se provádí podle vzorce:
mg železa na kúru = P x (78 - 0,35 x HB), kde
P - tělesná hmotnost v kg;
Hb - aktuální obsah hemoglobinu vg/l.
Kurzová dávka železa pro tohoto pacienta bude - 10 x (78 - 0,35 x 69) = 540 mg
K léčbě byl zvolen ferbitol, jehož 1 ml obsahuje 50 mg železa. Denně maximální dávka lék ne více než 1 ml. Roztok se vstřikuje do vnějšího horního kvadrantu gluteální oblast, hluboko intramuskulárně, v 0,5% roztoku novokainu, denně nebo v denních intervalech.
Korekce nedostatku železa u tohoto pacienta bude provedena v průběhu 11 injekcí.
Příklad dietoterapie
9měsíční dítě (porodní hmotnost 3200 g, délka 50 cm) má skutečnou tělesnou hmotnost 9000 g. Umělé krmení. Diagnóza: nedostatečná anémie, střední závažnost, hypochromní, regenerační.
6,00 - acidofilní směs "Baby" - 200,0
10,00 - pohanková kaše - 160,0
žloutek - 1/ 2
ovocné pyré - 50,0
14.00 - zeleninová polévka s masovým vývarem - 30.0
zeleninové pyré - 130,0
s rostlinným olejem - 6,0
masové kuličky - 50,0
18,00 - tvaroh a zeleninová směs - 200,00
jablečná šťáva - 40,0
22.00 - acidofilní směs "Baby" - 200.00
SCHÉMA DISPENZAČNÍHO POZOROVÁNÍ A REHABILITACE RANÝCH DĚTÍ OHROŽENÝCH ANÉMIÍ A MAJÍCÍ ANÉMII
| Četnost kontrol specialisty | Při vyšetření věnujte pozornost: | Další výzkum | Hlavní způsoby obnovy | Délka pozorování | Preventivní očkování | ||
| Hrozí annosti, s chronickými nemocemi, děti s | anémie: předčasná onemocnění E ztráta krve, | mladé, čerstvé maminky, děti zejména během jejich | e od vícečetné těhotenství s projevy diatézy, s vysokým td, novorozenci, kteří měli rosol | oxykóza II fyzických a střevních a | vývoj těhotenství, infekce | ||
| Pediatr - do 1 roku měsíčně, poté 1x za čtvrtletí | Emoční tonus, chuť k jídlu, barva a stav kůže a sliznic, stav parenchymálních orgánů, kardiovaskulární systém, hematologické parametry | Krevní test na hemoglobin ve 3, 6, 12 měsících, při registraci do předškolního vzdělávání a poté alespoň 2krát ročně v období podzim-zima | Předporodní prof-ka: všem ženám s rizikem vzniku anémie z nedostatku železa v posledním trimestru těhotenství se doporučuje předepisovat racionální stravu a ochranný režim. Po dobu 4-5 týdnů užívejte doplňky železa v dávce 200-300 mg denně. V prvních 10 dnech jsou doplňky železa kombinovány s kokarboxylázou, lipamidem a pantothenátem vápenatým. Postnatální prevence: racionální krmení, správný celkový hygienický režim, vzduchování, masáže, gymnastika, podávání doplňků železa (do 3 let v dávce 20 mg elementárního železa v dávce 3x denně, starší děti - 1 tableta. | Minimálně 1 rok | Neexistují žádné kontraindikace | ||
| denně hemostimulin nebo feroccal po dobu 1-2 měsíců. v zimě a na jaře) nebo předepisování komplexu léků skládajícího se z thiaminu, kyseliny lipoové a pantothenátu vápenatého na 10 dní, pro děti v 1. a 3. měsíci života, pro děti ve 2. polovině života, doplňky železa v dávce 5 -8 mg denně během 6-8 týdnů. s jmenováním thiaminu, kyseliny lipoové, pantothenátu vápenatého v prvních 10 dnech | |||||||
| Anémie | |||||||
| Pediatr jednou měsíčně po dobu 6 měsíců, poté dle indikace | Krevní test měsíčně po dobu 6 měsíců, u předčasně narozených dětí - až do 2 let věku | Racionální krmení, procházky, masáže, gymnastika. Předepisování doplňků železa v 1/2 terapeutické dávce na 6 měsíců, pro nedonošené děti do 2 let. | Minimálně 6 měsíců | Povoleno 1 měsíc po zrušení registrace | |||
Pro výpočet dávky chemoterapie se používá stupnice, která zohledňuje hmotnost a výšku. Všechny léky jsou počítány na m2. pro přepočet dávek použijte vzorec: D mg/kg x K = D m2, Kde
D mg/kg – dávka v mg/kg tělesné hmotnosti;
NA– koeficient rovný 25 pro děti;
D m2– dávka v mg/m2 tělesného povrchu.
Příklad přepočtu mg/m2 na mg/kg: pro dítě je známa dávka 750 mg/m2; převedeme na dávku na kilogram tělesné hmotnosti 750 mg/m2: 25 = 30 mg/kg.

9. Poskytněte pomoc v nouzi u život ohrožujících stavů: krvácení různé lokalizace, těžký anemický syndrom, hemartróza, hemolytická krize (dle situačních úkolů) .
Krvácení z nosu.
1. Vytvořte klidné prostředí.
2. Posaďte dítě se sklopenou hlavou.
3. Stiskněte prstem křídlo přepážky na krvácející straně po dobu 2-3 minut.
4. Chlad na přepážku (ledový obklad, hadřík navlhčený studenou vodou).
5. Vložte gázovou turundu nebo vatový tampon namočený v trombinu, hemostatické houbě, fibrinu a 5% kyselině aminokapronové do odpovídající poloviny nosu. Při neúčinnosti vyšetření lékařem ORL k provedení tamponády.
Děložní krvácení s trombocytopenickou purpurou, trombocytopatií.
1. Rýma na žaludek.
2. Hormonální hemostáza (konzultace s gynekologem).
3. Methylprednisolon 30 mg/kg intravenózně.
4. IVIG 1g/kg-1-2 dny IV/kapka dlouhodobou infuzí
Krvácení z poškozené kůže, ran ústní dutina, extrakce zubu pro hemofilii.
1. Ošetření krvácející oblasti tampony napuštěnými trombinem, tromboplastinem, hemostatickou houbou, kyselinou aminokapronovou 5 %.
2. Pokud je to možné, přiložte na povrch rány tlakový obvaz.
3. Kdy gastrointestinální krvácení: směs (0,25 suchého trombinu + 0,5 suchého prášku kyseliny aminokapronové + 3 ml 0,1% roztoku adrenalinu + 150 ml vody) perorálně, 15-20 ml každé 2 hodiny.
4. Substituční terapie: Přípravek faktoru VIII nebo IX od 30 do 60 IU kg/den v závislosti na stupni krvácení.
Zastavení krvácení z libovolného místa u leukémie, aplastické anémie, syndromu DIC prováděné podle zásad uvedených výše na pozadí léčby základního onemocnění.
Hemartróza
1. Dočasná imobilizace poškozené končetiny z plastu (3-5 dní) ve fyziologické poloze.
2. Léky VIII nebo IX faktor 30-40 IU/kg/den intravenózně p. pomalu.
3. Včasná aspirace rozlité krve.
4. Zavedení hydrokortizonu 10-15 mg na 10 kg tělesné hmotnosti do kloubní dutiny.
Těžký anemický syndrom(bledost kůže, sucho v ústech, dušnost, nepravidelný puls, snížený krevní tlak, Hb pod 50 g/l).
1. Hmota červených krvinek 10-15 ml/kg intravenózně.
2. Doplňky železa intravenózně (venofer)
Vzorec pro výpočet celkového nedostatku železa v těle:
Když známe tělesnou hmotnost pacienta a koncentraci Hb pomocí níže uvedeného vzorce, můžeme vypočítat celkový nedostatek železa v těle. Zvláštností této formule je, že zohledňuje železo v depu, které tvoří významnou část celkového množství železa. Pokles zásob železa v depu lze prokázat koncentrací VP.
Obecný nedostatek železa (mg) = 0,24 x váha pacienta (kg) x (Hb norma (g/l) – Hb pacienta (g/l)) + zásoba železa (mg)
Koeficient 0,24 = 0,0034 x 0,07 x 1000
Objem krve (7 % tělesné hmotnosti)
Převod gramů na miligramy
Depot železa u pacientů s tělesnou hmotností:
Méně než 35 kg – 15 mg/kg, cílová Hb 130 g/l
Více než 35 kg – 500 mg, cílová Hb 150 g/l
Znáte-li obecný nedostatek železa v těle (v mg) a množství železa v 1 ampuli léku (například Venofer 100 mg), můžete vypočítat požadovaný počet ampulí na léčebný cyklus pomocí vzorce:
Počet ampulí k podání = celkový nedostatek železa / 100 mg
3. Preparáty železa r.o (maltofer, ferrum lek) - 5 mg/kg, (doba trvání závisí na závažnosti anémie).
Hemolytická krize.
Léčba těžké akutní hemolytické krize (pokles hemoglobinu na 50 - 60 g/l a červených krvinek na 2 miliony v 1 μl krve a méně) se provádí pouze v nemocničním prostředí s povinnou transfuzí červených krvinek 10 ml na 1 kg tělesné hmotnosti, v případě regenerační krize se současně předepisuje GKS-
prednisolon 2 mg na 1 kg tělesné hmotnosti denně nebo ekvivalentní množství jiných kortikosteroidů. Se zlepšením stavu pacienta se dávky těchto léků snižují.
Při otoku mozku je indikován mannitol, sorbitol, Lasix a intravenózní 20% roztok glukózy. V případech rostoucí azotemie, vysoká úroveň urea v krvi (více než 25 mmol/l/den), hyperkalémie (více než 7,5 mmol/l) se provádí hemodialýza.