Формула рассчитывающая железо в организме. Препараты железа (АТХ B03A). Выраженный дефицит железа
Тотема. Комплексный препарат, содержащий железа глюконат, меди глюконат и марганца глюконат. Обеспечивает прямое поступление в организм восстановленного двухвалентного железа и микроэлементов. Применяется для лечения и профилактики железодефицитной анемии, в т. ч. у беременных женщин и недоношенных грудных детей. Препарат выпускается в виде раствора для приема внутрь в ампулах, что обеспечивает более быстрое всасывание и лучшую переносимость. Перед приемом содержимое ампулы следует растворить в воде с сахаром или без или в любом другом питье, не содержащем спирт. Принимать препарат желательно перед едой. Из побочных эффектов могут отмечаться желудочно-кишечные расстройства. Окрашивание кала в черный цвет следует рассматривать как нормальное.
Препарат железа: Фарма-мед леди"с формула железо плюс
Фарма-мед леди"с формула железо плюс. Это высокоэффективная формула; содержащая витамины, минералы и лекарственные травы, предназначенная для лечения и профилактики железодефицитной анемии. В состав препарата входят сульфат железа и такие стимуляторы гемопоэза, как витамин В12 и фолиевая кислота. Лекарственные растения, составляющие натуральную основу препарата (люцерна, корень гортензии, корень юкки, корень аралии, красный стручковый перец), также активно способствуют стимуляции кроветворения и повышают биодоступность железа. Рекомендуется для лечения и профилактики железодефицитной анемии, в том числе у беременных женщин, в качестве терапии второго порядка при анемиях другой этиологии, при обильных и неустановившихся месячных (особенно в подростковый период), после потери крови, в послеоперационный период, при вегетарианских диетах. Принимать по 1 таблетке в день вместе с приемом пищи.
Препарат железа: Фенюльс
Фенюльс. Препарат выпускается в виде капсул, содержащих строго рассчитанное количество микродиализных гранул. Каждая гранула создана по специальной технологии, которая позволяет железу и витаминам поддерживать стабильную концентрацию в крови, оказывать длительное действие и, одновременно, предотвращать опасность передозировки. Постепенное выделение железа из капсулы исключает местное раздражение слизистой оболочки пищеварительного тракта, проявляющееся болями в животе, металлическим привкусом, потемнением зубов и десен, тошнотой, отрыжкой, расстройством стула. В каждой капсуле содержится оптимальное количество легкоусвояемого двухвалентного элементарного железа (45 мг), витамины В1, В2, В5, никотинамид, аскорбиновая кислота. Комплекс витаминов восстанавливает нарушенный метаболизм углеводов, белков и жиров. Оптимальная доза железа для разового приема, а также витамина С уменьшает опасность развития прооксидантного действия железа. Фенюльс рекомендован при скрытом дефиците железа, железодефицитной анемии, женщинам в период беременности и кормления грудью, во время менструального цикла, при интенсивных физических нагрузках, гипо- и авитаминозах группы В. Из побочных действий при индивидуальной непереносимости могут отмечаться диспепсические расстройства, аллергические реакции.
Препарат железа: Ферроглобин В12
Ферроглобин В12. Комплекс витаминов и микроэлементов для нормализации кроветворной системы и самочувствия. Содержит в специальной жидкой форме железо, цинк, витамины группы В, включая В12, фолиевую кислоту, лизин, витамин с для наилучшего усвоения железа. Рекомендуется детям от 1 года, подросткам, женщинам до и в период беременности, людям любого возраста после травм, болезни или операций, вегетарианцам и спортсменам. Выпускается во флаконах по 200 мл в виде сиропа, который имеет нежный апельсиновый вкус, приготовлена на основе меда и солода, не содержит консервантов и алкоголя. Хорошо усваивается, мягко воздействует на пищеварительный тракт, не вызывает диспепсии. Идеален для детей и взрослых, испытывающих трудности при глотании таблеток и капсул.
Препарат железа: Ферро-фольгамма
Ферро-фольгамма. Комбинированный препарат, содержащий сульфат железа (двухвалентная форма иона железа) с аскорбиновой кислотой, витамином В12 и Фолиевой кислотой. Такое сочетание обеспечивает хорошую всасываемость ионов железа (витамин С способствует сохранению железа в двухвалентном состоянии, фолиевая кислота увеличивает его всасывание в 2-3 раза). За счет быстрого синтеза гемоглобина (стимулирующее влияние оказывают витамин В12 и фолиевая кислота) достигается быстрое устранение клинических признаков железодефицитной анемии. Кишечнорастворимая оболочка и содержащееся в капсуле рапсовое масло позволяют уменьшить количество нежелательных диспепсических симптомов.
Препарат железа: Хеферол
Хеферол. Антианемический препарат, содержащий железа фумарат - 350 мг (в т.ч. железа - 115 мг) в одной капсуле. Капсулированная лекарственная форма препарата обеспечивает равномерное постепенное высвобождение железа в желудочно-кишечный тракт, а также позволяет избежать прямого контакта железа со слизистой оболочкой желудка, что уменьшает риск ее раздражения. Хеферол эффективно восполняет недостаток железа при кровотечениях (включая гиперменорею и метроррагии), в период беременности и кормления грудью, интенсивного роста и полового созревания, при недостаточном поступлении железа в организм с пищей. Информация о применении у детей в возрасте до 12 лет отсутствует. Принимать по 1 капсуле 1 раз в день. Прием 1 капсулы в день обеспечивает терапевтическую дозу элементарного железа. Препарат следует принимать за 30 мин до еды. Курс лечения в среднем составляет от 6 до 12 недель. Прием препарата следует продолжать в течение некоторого времени после нормализации уровня гемоглобина.
Витамины при анемии
При низком артериальном давлении можно рекомендовать драже Активанад-N, содержащее наряду с витаминами С, В1, В2, РР легкую активирующую дозу кофеина. Для стимуляции кроветворения (в том числе после кровопотери) могут быть рекомендованы поливитамины, содержащие повышенные дозы железа и витаминов С, В1,В2, РР, фолиевой кислоты, участвующих в активизации всасывания железа и синтезе гемоглобина. К таким препаратам, в первую очередь, относится Фефолвит; близкий к нему Фесовит не содержит фолиевую кислоту, а Фенюльс, кроме того, содержит более низкие дозы железа. Такой препарат, как Ферро-фолик 500, содержит дозу железа в 3 раза большую, чем в других препаратах, а также лечебные дозы фолиевой и аскорбиновой кислот, что определяет показания к применению - только железодефицитные анемии. Высокая доза железа оказывает раздражающее действие на слизистую желудка, что ухудшает переносимость препарата и может обусловить его отмену. Более мягкий эффект, связанный с несколько меньшей дозой железа, характерен для капсул Ирровит (содержат, наряду с железом, аскорбиновую, фолиевую кислоты и витамин В12) и драже Иррадиан (не содержит фолиевой кислоты, доза витамина В12 увеличена в 3 раза). Так как последние два препарата содержат лечебные дозы цианокобаламина, то они могут быть использованы не только при железодефицитных, но и В12-дефицитных анемиях.
Так как в различных препаратах содержится неодинаковое количество железа в разных химических формах, расчет лечебной дозы должен проводиться только по элементарному железу.
Парентеральные препараты лучше использовать не ежедневно, а с интервалом в 1–2 дня. При первых 1–3 введения можно уменьшить суточную дозу элементарного железа наполовину.
Курсовая доза элементарного железа рассчитывается по формуле:
Количество элементарного железа (мг) = = МТ ´ (78 – 0,35 ´ Hb),
где МТ - масса тела (кг); Hb - гемоглобин (г/л).
Курсовую дозу железосодержащего препарата рассчитывают так:
Количество препарата на курс (мл) = = КДЖ: СЖП,
где КДЖ – курсовая доза железа (мг); СЖП – содержание железа (мг) в 1 мл препарата.
Курсовое количество инъекций рассчитывают по формуле:
Количество инъекций = КДП: СДП,
где КДП - курсовая доза препарата (мл); СДП - суточная доза препарата (мл).
Парентерально не следует водить более 100 мг железа в сутки, дающих полное насыщение трансферрина. У детей до 2 лет суточная доза перентерально вводимого железа составляет 25–50 мг, у детей старше 2 лет - 50–100 мг.
Разовая доза препаратов:
Дети с массой тела до 5 кг - 0,5 мл;
От 6 до 10 кг - 1 мл;
Дети старше года - 1,5–2 мл;
Подростки - 4 мл.
Диспансерное наблюдение за детьми с железодефицитной анемией
Диспансерное наблюдение педиатром в остром периоде 1- 2 раза в ме-
сяц, в период ремиссии 1 раз в 3 месяца. Гематолог по показаниям. Обраща-
ют внимание на общее состояние, состояние печени, селезенки, ЖКТ, сер-
дечно-сосудистой систем. Анализ крови 1 раз в 2 недели, в период ремиссии -
1 раз в 3 месяца, определение сывороточного железа. С учета снимают через
год при нормальных показателях гемограммы. Профилактические прививки
через 6 месяцев при нормализации показателей крови.
Диспансеризация детей с гемолитическими анемиями (D 55 -D 59)
Диспансерное наблюдение: педиатр 1 раз в мес., гематолог 2 раз в год,
другие специалисты по показаниям. Анализ крови с подсчетом ретикулоци-
тов, микросферитов 1 раз в месяц; билирубин, трансаминазы - 1 раз в 3 мес.
Занятия в школе физкультурой противопоказаны. Инвалидность
оформляется при анемических кризах чаще одного раз в год со снижением
Нb менее 100г/л. При анемии Минковского-Шоффара дети могут быть сняты
с диспансерного учета через 4 года после спленэктомии при отсутствии ре-
цидивов. Профилактические прививки по ситуации.
654.7.6. Диспансеризация детей с апластическими анемиями (D60 -D 64)
Диспансерное наблюдение: педиатр и гематолог 1 раз в месяц, другие
специалисты по показаниям. Обращают внимание на: бледность, геморраги-
ческий синдром, состояние печени, селезенки, сердечно-сосудистой системы,
нарушение функции ЖКТ. Анализ крови с подсчетом тромбоцитов 1 раз в
месяц. Занятия в школе физкультурой противопоказаны. Инвалидность
оформляют при врожденных и приобретенных апластических анемиях и ги-
попластических состояниях на фоне изменений периферической крови (Нb
ниже 100 г/л, тромбоциты ниже 100х109
/л, лейкоциты менее 4х109
/л) сроком
до достижения 18-ти лет. Профилактические прививки индивидуально, с уче-
том эпидемиологической ситуации. Наблюдение до передачи во взрослую
(ЛГД) – аномалия конституции, сопровождающаяся диффузной гиперплазией лимфоидной ткани (генерализованное увеличение лимфатических узлов и вилочковой железы), дисфункцией эндокринной системы, резким изменением реактивности организма.
Наиболее характерной чертой ЛГДявляется склонность к значительному стойкому увеличению лимфатических узлов, тимуса. Лимфоузлы множественные, но мягкие, подвижные и безболезненные. Характерно увеличение практически всех групп, а так же мезентериальных и медиастенальных, лимфатических фолликулов задней стенки глотки, языка, увеличение небных и носоглоточных миндалин. Аденоидные вегетации приводят к нарушению носового дыхания, затяжным ринитам, формированию аденоидного типа лица, ухудшают кровоснабжение мозга, с чем связана некоторая эмоциональная вялость, малоподвижность, гиподинамия у детей с ЛГД. При выраженной гиперплазии тимуса развиваются признаки сдавления дыхательных путей: низкий тембр и осиплость голоса, запрокидывание головы во время сна, шумное дыхание, смешанная одышка, усиливающаяся во сне и в горизонтальном положении, «петушиный крик» при плаче, «беспричинный» кашель. В периферической крови выявляется лимфоцитоз, моноцитоз.
В практике семейного врача большое значение имеет профилактика генотипически обусловленных в наблюдаемой семье заболеваний. Мультифакториально наследуемая патология на первом этапе имеет неспецифические клинические проявления, которые классифицируются как диатез или аномалия конституции. С возрастом при правильной организации ухода, режима, питания проявления диатеза у большинства детей исчезают и лишь у части трансформируются в то или иное хроническое заболевание. Общепринято выделять экссудативно-катаральную, лимфатико-гипопластическую и нервно-артритическую аномалию конституции. Диагноз диатеза устанавливается с учетом родословной ребенка, характера течения беременности, клинических проявлений и лабораторных исследований.
Экссудативно-катаральный диатез наиболее часто встречаемая аномалия конституции. Около 28% детей первого года жизни имеют те или иные клинические проявления диатеза. Развитие их связано с наследственно обусловленными сдвигами в некоторых ферментативных системах. При этом отмечаются сниженная гистаминопектическая способность крови, малая активность карбокси-пептидазы, ацетилхолинэстеразы, моноаминоксидазы, что способствует повышению проницаемости желудочно-кишечного тракта для белков. У детей с экссудативно-катаральным диатезом обнаруживается задержка в организме натрия, хлора, воды и биогенных аминов, что обусловлено дисбалансом деятельности надпочечников с усилением минералокортикоидной функции. Среди родственников детей с экссудативно-катаральным диатезом имеются больные аллергическими заболеваниями: бронхиальной астмой, поллинозом, пищевой аллергией, атопическим дерматитом и т.д.
Экссудативно-катаральный диатез характеризуется преимущественно катаральным поражением эпителиальных трактов и кожи аллергического характера со склонностью к вторичной микробной инфекции. Признаки экссудативно-катарального диатеза у многих детей отмечаются уже в первые месяцы жизни. На волосистой части головы обнаруживаются серые жирные чешуйки (гнейс), чешуйчатое шелушение и покраснение кожи на лице («молочная корка»), опрелости в области складок шеи, ладоней, подмышечных и паховых впадин. У детей второго полугодия жизни и после года нередко отмечаются эритематозно-везикулезные высыпания, проявляющиеся дерматитом, экземой.
Со стороны слизистых у детей с экссудативно-катаральным диатезом часто отмечаются блефариты, конъюнктивиты, катары верхних дыхательных путей, вульвовагиниты, баланиты, инфекции мочевыводящих путей. У детей отмечается склонность к неустойчивому стулу или к упорным запорам. Дети с клиническими проявлениями диатеза при поступлении в детский коллектив пополняют, как правило группу часто болеющих респираторными заболеваниями.
При лабораторном обследовании нередко выявляются умеренный лейкоцитоз, эозинофилия, лимфо- и моноцитоз, небольшое увеличение СОЭ. Второй грануло-агранулоцитарный перекрест у детей с экссудативно-катаральным диатезом отмечается позднее, примерно в 6-7 летнем возрасте. Среди патогенетических маркеров важно повышение иммуноглобулина Е в крови, снижение или отсутствие секреторного компонента иммуноглобулина А в секретах слизистых оболочек, низкая активность лимфоцитов Т-супрессоров.
Профилактика клинических проявлений экссудативно-катарального диатеза начинается задолго до появления ребенка и основана на создании гипоаллергенного быта беременной женщины. Дети с этой аномалий конституции должны как можно дольше оставаться на грудном вскармливании. Из диеты кормящей матери исключаются облигатные и причинно-значимые аллергены. При введении прикорма реакция ребенка на новую пищу отмечается в пищевом дневнике. Таким образом, возможно исключение продуктов, на которые имеется индивидуальная чувствительность. При смешанном и искусственном вскармливании необходимо, по возможности, уменьшить количество коровьего молока и животного жира, который на 30% заменяется растительным маслом.
Лечение: при условии аллергических проявлений ребенку назначаются антигистаминные препараты (супрастина, тавегила, кетотифена). В основе патогенетического лечения проявлений экссудативно-катарального диатеза лежит повышение порога проницаемости эпителия желудочно-кишечного тракта для белков. В связи с этим таким детям показано применение мембранопротективных препаратов (витаминов А, Е, В 6) в возрастных дозировках совместно с минералосодержащими препаратами (панангин, аспаркам). В случае, если не удается поддержать удовлетворительное состояние ребенка вышеназванными методами. В случае если не удается поддержать удовлетворительное состояние ребенка вышеназванными методами, рекомендуется лечение инталом, налкромом перорально. С учетом имеющей место пищеварительной дисферментопатии возможно применение ферментов (панкреатин, мезим-форте и т.д.) при условии отсутствия аллергической реакции к ним. В противном случае кратковременно можно назначить соляную кислоту с пепсином до улучшения характера стула. Интестинальный синдром при экссудативно-катаральном диатезе, как правило, приводит к развитию дисбактериоза кишечника. В связи с этим оправдано применение бактериальных препаратов (бифидум-бактерина, лакто-бактерина, в старшем возрасте – коли-бактерина), а также вскармливание кисломолочными смесями, приготовленными на специальных бактериальных заквасках (биобактон, «Нарине»).
В лечении кожных и желудочно-кишечных проявлений экссудативно-катарального диатеза широко применяется фитотерапия (ванны из трав верблюжьей колючки, лавового листа, корневища аира, коры дуба, душицы, зверобоя, овсяных отрубей), крахмальная ванна. Внутрь применяется так называемый «аерин чай»: При выраженном зуде применяются седативные препараты , содержащие бром, валериану, пустырник.
Накожно применяются мази , содержащие цинк или папаверин, крем Унна. В период ремиссии для профилактики обострения применяются адаптогенные препараты.
Лимфатико-гипопластический диатез сопряжен с гипофункцией симпатико-адреналовой системы, снижением глюкокортикоидной функции коры надпочечников, недостаточностью иммунокомпетентной функции коры надпочечников, недостаточноятьюиммунокомпетентной функции лимфоидной ткани. Среди родственников детей с этой аномалией конституции отмечаются больные хроническими заболеваниями носоглотки и респираторного тракта.
У таких детей отмечается гиперплазия лимфоидной ткани при одновременной гипоплазии некоторых эндокринных желез и внутренних органов. У них нередко обнаруживается аномалия развития вилочковой железы и отклонения в формировании клеточного и гуморального иммунитетов. Диатез чаще проявляется в раннем и дошкольном возрасте.
Внешне дети выглядят вялыми, пастозными, масса тела у них превышает средненормативные показатели. Подкожно-жировая клетчатка развита избыточно, мышечная система выражена слабо. Туловище относительно короткое, конечности удлиненные, грудная клетка сужена. Миндалины гипертрофированы, рыхлые. Нередко обнаруживаются значительные аденоидные разрастания. Прощупываются многочисленные набухшие подкожные лимфатические узлы. Вилочковая железа увеличена.
Дети с лимфатико-гипопластическим диатезом склонны к частым респираторным заболеваниям различного генеза. У них нередко развивается бронхообструктивный синдром. Воспалительные заболевания носоглотки часто протекают с проявлениями лимфаденита. При стрессовых ситуациях может возникнуть синдром внезапной смерти. Нередко при этой аномалии конституции возникают кожные и респираторные аллергические реакции, что обуславливает сходство лимфатико-гипопластического и экссудативно-катарального диатеза.
В крови у таких детей отмечается небольшой лейкоцитоз, относительный или абсолютный лимфоцитоз, иногда моноцитоз, нейтропения.
Лечение: рекомендуется проведение раннего закаливания, регулярных курсов массажа и гимнастики. Из диеты исключается избыточное количество жиров, легкоусвояемых углеводов, соли и жидкости. В холодное время года и весной таким детям рекомендуется назначение комплексных витаминных препаратов («Аевит», «Ундевит», «Алфавит» и др.), содержащих в своем сосатве витамины группы А, Е, С, В. Доказана эффективность курсов адаптогенных препаратов. Необходима своевременная санация носоглотки (консервативная или оперативная) как у ребенка, так и у членов семьи.
У детей с лимфатико-гипопластическим диатезом, ввиду позднего становления иммунной системы, вопрос о профилактических прививках решается индивидуально с учетом консультации иммунолога. Желательно более позднее прививание таких детей в соответствии с иммунограммой.
Нервно-артритический диатез (мочекислый) В его основе лежит генетически детерминированное нарушение активности ряда ферментов, принимающих участие в процессе синтеза мочевой кислоты. В родословной таких детей отмечается подагра, мочекаменная, желчекаменная болезнь, остеохондроз, гипертоническая болезнь, ишемическая болезнь сердца, мигрень, «шпоры», «шипы».
У детей с нервно-артритическим диатезом масса чаще снижена, но может быть и повышена за счет избыточного отложения жира. Отмечаются нарушения со стороны нервной системы в виде ночных страхов, тикоидных гиперкинезов, логоневрозов, реже эффективных судорог, анорексии, энуреза. Характерны периодически возникающие приступы ацетонемической рвоты. Одним из ведущих симптомов являются артралгии, которые носят метеозависимый характер. Иногда отмечается абдоминальный синдром, связанный с дискинезиями желудочно-кишечного тракта.
У детей с данной аномалией конституции отмечается ускоренное психическое развитие, нередко с односторонней одаренностью.
Аллергические проявления при этом диатезе редки. Чаще они отмечаются при сочетании нервно-артритического и экссудативно-катарального диатезов и носят характер сухой экземы. В крови у таких детей повышено содержание мочевой кислоты, в моче часты уратурия, ацетонурия, глюкозурия, оксалурия.
Лечение: в его основе лежит коррекция питания . Из диеты исключаются субпродукты: печень, почки, мозги, язык, а также консервы, какао, шоколад, мясные бульоны, шпроты, орехи, бобы, горох, фасоль. Рекомендуется молочно-растительная диета: фрукты, овощи, яйца, крупы, фруктово-ягодные соки, мясо отварное (в первую половину дня), растительное масло. В качестве разгрузочных дней показаны фруктовые, картофельные. Увеличивают потребление жидкости, особенно в вечернее время, для чеого рекомендуются слабощелочные воды (Смирновская, Славяновская), цитратные смеси.
При обострении нервно-артритического диатеза назначают оксид магния, витамин В 6 , АТФ, кокарбоксилазу, в тяжелых случаях аллопуринол. Детей с приступами ацетонемической рвоты госпитализируют в стационар.
Аллергический диатез означает готовность к возникновению сенсибилизации, аллергических реакций и заболеваний вследствие наследственных. Врожденных особенностей иммунитета, обмена веществ, нейровегетативной системы.
Характерных конституциональных черт не имеет. Дети чаще гиперстеники, на первом году имеют признаки атопического дерматита. Часто это дети с повышенной нервной возбудимостью и раздражительностью, расстройствами сна, сниженным аппетитом, капризные. Как правило у них увеличена печень, имеются признаки дискинезии желчных путей или холецистита, дисбактериоза. Нередко развиваются хронические очаги инфекции, гиперплазия периферических лимфатических узлов, селезенки, длительные субфебрилитеты. Отмечается затяжное течение инфекционных заболеваний, особенно респираторных, протекающих с обструктивным компонентом. Дети плохо переносят большие физические нагрузки. Манифестация атопического диатеза в аллергическое заболевание на первом году жизни происходит чаще в виде атопического дерматита, в дошкольном возрасте – в виде респираторных аллергозов, в т.ч. бронхиальной астмы, в школьном – экземы, нейродермита, дерматореспираторных аллергозов.
Выделяют следующие варианты аллергического диатеза: атопический, аутоиммунный, инфекционно-аллергический.
Атопический диатез: положительные данные семейного аллергологического анамнеза. Как по отцовской, так и по материнской линиям (особенно при двустороннем характере). Характеризуется высоким синтезом Ig E, увеличением количества Th 2 -хелперов, дисбалансом продукции интерлейкинов (ИЛ) (повышение синтеза ИЛ4 при сниженном синтезе γ-интерферона), дефицитом общего и секреторного Ig А, недостаточностью фагоцитарной активности нейтрофилов и макрофагов.
Аутоиммунный диатез – повышенная чувствительность кожи к УФ-облучению. Значительное повышение уровня γ-глобулинов в крови, нередкое выявление LE-клеток антинуклеарных факторов в состоянии полнго клинического благополучия, поликлональная активность В-лимфоцитов, а так же Т-хелперов при снижении активности Т-супрессоров, повышенная бластная трансформация лимфоцитов, повышенный уровень в крови Ig М, дефицит комплемента С3. Врожденная склонность к аутоиммунным заболеваниям у женщин встречается в 2 раза чаще, чем у мужчин.
Инфекционно-аллергический диатез – длительные периоды повышения СОЭ и субфебрильной температуры после ОРВИ и заболеваний носоглотки, возникновение после этих заболеваний таких симптомов, как артралгии и кардиалгии. При этом варианте аллергического диатеза дети склонны к сосудистым поражениям (васкулитам).
ЛЕЧЕНИЕ
ДИСТРОФИЙ
При выявлении гипотрофии плода проводят коррекцию питания беременной, назначают витамины, метионин, а также сосудорасширяющие и спазмолитические средства, улучшающие плацентарное кровообращение. После рождения при ослабленном сосательном или глотательном рефлексе кормление ребенка проводится через зонд. Частота кормлений 7-8 раз в сутки. Расчет объема и суточной калорийности проводят так же, как и при постнатальной гипотрофии. В первые 7 дней жизни дают только грудное молоко, затем при улучшении состояния вводят 5-7 г творога в сутки. Принципы ухода такие же, как за недоношенными детьми. В течение первой недели, особенно при гипотрофии II и III степени, показаны переливание плазмы, витаминотерапия (витамины В1, В6, В12 в возрастных дозировках). К концу первого месяца на фоне улучшения состояния назначают анаболические стероиды, апилак.
При постнатальной гипотрофии I степени лечение проводят амбулаторно, при гипотрофии II и III степени - в стационаре (желательно в боксированных палатах). Основными принципами лечения являются устранение причины гипотрофии, диетотерапия, организация правильного ухода за ребенком, устранение метаболических нарушений и витаминной недостаточности, проведение стимулирующей терапии, санация очагов инфекции в организме. Характер лечебных мероприятий определяется индивидуально в зависимости от причин и степени тяжести гипотрофии. Когда при контрольном расчете устанавливают, что питание не покрывает потребности организма в пищевых веществах и энергии, осуществляют необходимую коррекцию. Так, если ребенок первых месяцев жизни из-за гипогалактии у матери получает недостаточное количество грудного молока, назначают докорм донорским молоком или молочными смесями. Если выявляют дефицит какого-либо пищевого вещества в рационе при смешанном и искусственном вскармливании, это вещество вводят дополнительно (например, при недостатке белков обычно назначают кефир, творог, белковое молоко, белковые и жировые энпиты); дефицит углеводов устраняют с помощью сахарного сиропа, который добавляют в пищу и в воду для питья; для восполнения недостающего количества жиров используют 10-20% сливки. Применяют также специальные молочные смеси с повышенным содержанием того или иного вещества, а в тяжелых случаях прибегают к внутривенному введению растворов глюкозы, белковых гидролизатов.
При проведении диетотерапии используют двухфазный метод питания: в первой фазе уточняют переносимость пищи, во второй назначают усиленное питание, покрывающее потребности в пищевых веществах и восстанавливающее исчерпанные резервы. При гипотрофии I степени первая фаза длится обычно 1-3 дня; калорийность и объем пищи могут быть несколько уменьшены по сравнению с нормой в зависимости от аппетита и переносимости пищи. Во вторую фазу ребенок должен получать белки, углеводы и калории из расчета на 1 кг долженствующей массы тела, а жиры - из расчета на 1 кг фактической массы тела.
При гипотрофии II и III степени первая фаза длится не менее 5-7 дней, в это время назначают 2/3, 1/2 или 1/3 необходимой суточной калорийности. Расчет белков и углеводов при гипотрофии II степени проводят на долженствующую массу тела, при гипотрофии III степени на приблизительно долженствующую массу тела (фактическую массу + 20% от нее). Расчет жиров осуществляют на фактическую массу тела. Недостающее по объему количество пищи восполняют фруктовыми и овощными отварами, 5% раствором глюкозы, соками. Число кормлений увеличивают от 7-8 (при гипотрофии II степени) до 10 раз (при гипотрофии III степени) в сутки, объем порций соответственно уменьшают. Кормить ребенка первого года жизни в первые дни рекомендуют грудным молоком.
В фазе усиленного питания количество пищи постепенно увеличивают, вводят молочные смеси, затем продукты прикорма с тем, чтобы обеспечить нормальную суточную калорийность. В этом периоде при естественном вскармливании суточное количество белка рассчитывают, исходя из 2-2,5 г/кг (в возрасте до 1 месяца) или 2,5-3 г/кг (в возрасте старше 1 месяца). При искусственном вскармливании адаптированными молочными смесями типа «Малютка», «Малыш», «Детолакт», «Виталакт» количество белка должно составлять 3,5 г/кг в сутки, а неадаптированными - 4 г/кг в сутки. Количество жиров и углеводов постепенно доводят до возрастной нормы.
Лечение больных с гипотрофией III степени, находящихся в крайне тяжелом состоянии, начинают с полного парентерального питания или кормят через зонд. При парентеральном питании в 1-й день суточная калорийность вводимых растворов должна составлять 60 ккал/кг (это предупреждает распад собственных белков организма), затем она постепенно повышается до возрастной потребности, а при необходимости ее увеличивают еще на 10-15%. Потребность в белке восполняется растворами аминокислот (в 1-е сутки их вводят из расчета 0,6-0,7 г/кг. постепенно увеличивая дозу до 2,0-2,5 г/кг в сутки). Потребность в жире покрывается за счет жировых эмульсий, суточная доза которых составляет вначале 0,5 г/кг, затем медленно повышается до 3-4 г/кг. Потребность в углеводах рассчитывается на недостающее количество калорий, используют 10 или 20% раствор глюкозы с тем, чтобы в сутки больной получал 15 г/кг углеводов. Растворы глюкозы и аминокислот распределяют равномерно в течение суток, а жировые эмульсии вводят дробно (каждые 6 ч), иногда одновременно с гепарином (50 ЕД/ч). С 3-4-го дня необходимо применять кокарбоксилазу, витамины С, В6, проводить мероприятия, направленные на устранение гипокалиемии, гипокальциемии, гипермагниемии. Полное парентеральное питание не следует осуществлять длительно. По мере улучшения общего состояния ребенка переходят на смешанное парентерально-энтеральное питание. Вначале пищу вводят в желудочно-кишечный тракт с помощью зонда, уменьшая количество парентерально вводимых растворов. Детям раннего возраста внутрь дают грудное молоко, а при его отсутствии - адаптированные молочные смеси (при лактазной недостаточности молочные смеси, не содержащие лактозу). Детям старше 6 мес. можно назначать энпиты (белковый, жировой). Как только позволит состояние больного, переходят полностью на энтеральное питание через рот. Постепенно диету расширяют, приближая ее к физиологической.
В случае гипотрофии, обусловленной ферментопатиями, назначают специальное лечебное питание в зависимости от характера выявленной патологии. Так, при непереносимости лактозы показано использование низколактозных смесей, в которых лактозы значительно меньше, чем в молоке. При гипотрофии, возникшей на фоне пороков развития пищеварительной системы, эндокринной патологии, поражений ц.н.с. проводят лечение основного заболевания.
Всем детям с гипотрофией независимо от ее причины назначают витамины, ферментные препараты (например, пепсин, абомин, панкреатин, панзинорм, фестал), стимулирующие средства (апилак, дибазол, в тяжелых случаях - анаболические гормоны, иммуноглобулин, плазма), массаж, ЛФК, УФ-облучение.
Ребенок должен находиться в светлом, регулярно проветриваемом, облучаемом бактерицидной лампой помещении, при температуре 24-27°. При отсутствии очагов инфекции организуют прогулки на открытом воздухе или веранде (при температуре воздуха ниже - 5°). Ежедневно (при отсутствии противопоказаний) рекомендуются теплые ванны (38°).
Дети с гипотрофией находятся под диспансерным наблюдением педиатра, осматриваются врачом не реже 1 раза в 2 недели. При каждом осмотре проводятся антропометрия, расчет и коррекция питания. Периодически назначают ферментные препараты, витамины, стимулирующие средства, массаж, ЛФК.
Прогноз при гипотрофии I и II степени в случае своевременного и адекватного лечения, как правило, благоприятный. При гипотрофии III степени летальность может достигать 30-50%.
Профилактика внутриутробной гипотрофии включает соблюдение режима дня и рациональное питание женщины во время беременности; исключение производственных вредностей и других факторов, оказывающих неблагоприятное влияние на плод (см. Антенатальная охрана плода); систематический контроль за состоянием беременной и плода, своевременное лечение патологических состояний беременной (например, токсикозов беременных) и гипоксии плода.
В постнатальном периоде необходимо следить за питанием кормящей матери. Важное значение имеют ранняя диагностика и лечение гипогалактии. Следует своевременно переводить ребенка на смешанное или искусственное вскармливание, вводить прикорм по возрасту (см. Вскармливание детей), контролировать динамику нарастания массы тела ребенка, соблюдение правил ухода за ним.
Гипостатура - недостаточность питания у детей первого года жизни, проявляющаяся преимущественно задержкой роста; масса тела для данного роста близка к норме. Остальные клинические симптомы соответствуют, как правило, гипотрофии I степени. Лечение такое же, как при гипотрофии I степени, необходимо раньше назначать анаболические стероиды. Прогноз благоприятный.
Паратрофия (мучная болезнь, мучное расстройство питания, псевдоупитанность) - хроническое расстройство питания у детей раннего возраста, возникающее при питании преимущественно богатыми углеводами продуктами с низким содержанием белка и характеризующееся небольшим превышением массы тела по сравнению с нормой за счет гидролабильности тканей. Впервые описана Черни (A. Czerny) у детей, которых вследствие недостатка молока переводили на одностороннее питание мучными продуктами (мучные отвары или супы без добавок масла и молока), в результате чего заметно снижалось поступление в организм ребенка белков и жиров. Если поступление белка уменьшалось нерезко, то вначале «мучные» дети даже прибавляли в весе на фоне нарастающей бледности и пастозности. В современных условиях развитие паратрофии возможно у детей, находящихся на искусственном вскармливании, при кормлении преимущественно углеводной пищей с низким содержанием белка (например, манной кашей) и недостаточном количестве в рационе молочных продуктов.
При паратрофии нарушаются все виды обмена веществ, развивается гидролабильность тканей, возникают гиповитаминоз, рахит, анемия, снижается сопротивляемость организма к инфекции. Толщина подкожной клетчатки у ребенка обычно увеличена, особенно на животе и в области бедер, но при пальпации выявляются рыхлость, пастозность. Могут отмечаться отеки век, тыльной поверхности кистей и стоп. Рост ребенка, как правило, соответствует возрасту. Кожа бледная, сухая. Тургор тканей и тонус мышц снижены. Психомоторное развитие несколько задерживается. В ряде случаев наблюдаются эмоциональная лабильность, нарушение сна, снижение аппетита. Стул неустойчивый, нередко учащенный, испражнения жидкие с примесью зелени и слизи, иногда пенистые. Ребенок часто болеет острыми респираторными вирусными заболеваниями, которые принимают затяжное течение и нередко осложняются отитом, пневмонией. При интеркуррентных заболеваниях, потере аппетита легко развивается дегидратация, масса тела ребенка быстро уменьшается.
Паратрофию нередко ошибочно отождествляют с ожирением (чаще I степени), которое развивается вследствие чрезмерного потребления продуктов, богатых углеводами, при достаточном поступлении белков и жиров. Дети с ожирением активны, кожа у них бархатистая, бледность и пастозность отсутствуют; превышение массы тела обусловлено избыточным, генерализованным развитием подкожной клетчатки.
Лечение паратрофии заключается в организации правильного, соответствующего возрасту питания. Следует ограничить пищу, содержащую большое количество углеводов (например, каши заменить овощными блюдами). Рацион обогащают белками - показаны кисломолочные смеси (например, «Биолакт»), творог, белковый энпит. Назначают витамины В1, В2, В6, В12, А, стимулирующие средства (пентоксил, метилурацил, дибазол), массаж, ЛФК. Прогноз, как правило, благоприятный. Профилактика состоит в контроле за питанием детей, находящихся на смешанном и искусственном вскармливании.
Catad_tema Железодефицитная анемия - статьи
Факторы, определяющие правильность и эффективность лечения детей с железодефицитной анемией
И.С.Тарасова, В.М.Чернов / Вопросы практической педиатрии, 2011, т. 6, №3И.С.Тарасова, В.М.Чернов
Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии Минздравсоцразвития России, Москва
Лекция посвящена лечению железодефицитной анемии у детей. Подробно рассмотрены: расчет оптимальной дозы пероральных препаратов железа; выбор современного препарата железа; применение наиболее эффективного терапевтического плана; контроль эффективности лечения и его стоимость. Обсуждены недостатки и достоинства основных препаратов железа. Доказана высокая эффективность нового терапевтического плана лечения железодефицитной анемии с применением 100% дозы препарата железа в течение всего курса. Расчеты, учитывающие количество элементарного железа в одной таблетке, количество таблеток в упаковке и потребности в препарате на курс лечения показали, что стоимость курса лечения железодефицитной анемии с использованием препаратов трехвалентного железа на основе гидроксид-полимальтозного комплекса выше, чем при применении солевых препаратов железа. Однако эта разница не так велика, как это может показаться при сравнении стоимости одной упаковки препаратов. Более высокая стоимость не должна служить основанием для отказа от использования препаратов трехвалентного железа на основе гидроксид-полимальтозного комплекса, поскольку их хорошая переносимость и отсутствие нежелательных явлений обусловливают высокую приверженность больного к терапии, что, в конечном итоге, определяет ее успех.
Ключевые слова: дети, железодефицитная анемия, препараты железа, дозы, терапевтический план, эффективность, стоимость лечения, Мальтофер
Factors determining correctness and effectiveness of treating children with iron-deficiency anemia
I.S.Tarasova, V.M.Chernov
Federal Scientific and Clinical Center of Pediatric Hematology, Oncology and Immunology, Ministry of Public Health and Social Development of the Russian Federation, Moscow;
The lecture deals with treatment of iron deficiency anemia in children. A detailed account is given of calculating optimal doses of peroral iron drugs; choice of a modern iron drug; use of the most effective therapeutic treatment plan; control of effectiveness of treatment and its cost. Shortcomings and benefits of the main iron drugs are discussed. High effectiveness of a new therapeutic treatment plan for iron deficiency anemia with using a 100% dose of iron medication during the whole course has been proven. Calculations taking into account the amount of elemental iron in a tablet, the number of tablets in a package and drug requirements for a course of treatment showed that the cost of the course of treatment of iron deficiency anemia with using ferric (III) hydroxide polymaltose complexes is higher than in using iron salt drugs. However, this difference is not so great as it might seem as compared to the cost of one drug package. A higher cost should not be the reason to reject the use of ferric iron drugs based on hydroxide-polymaltose complex, since their good tolerance and absence of adverse effects ensure high adherence of a patient to therapy, which, in the long run, conditions its success. Key words: iron-deficiency anemia, iron drugs, doses, therapeutic plan, effectiveness, cost of treatment, Maltofer
Приступая к лечению железодефицитной анемии (ЖДА), необходимо еще раз проверить, правильно ли установлен диагноз. В детской практике 90% всех анемий являются железодефицитными . Остальные 10% - это анемии, сопровождающие хронические заболевания, ранняя анемия недоношенных, наследственные и приобретенные гемолитические и апластические анемии. При этих анемиях препараты железа не только неэффективны, но при некоторых из них противопоказаны.
Расчет дозы препарата железа
В России лечение ЖДА определяется протоколом, утвержденным Минздравсоцразвития России 22 октября 2004 г. - «Протокол ведения больных. Железодефицитная анемия» . Создание этого протокола группой ведущих специалистов нашей страны явилось значительным движением вперед, поскольку «вооружило» врачей единым пониманием проблемы дефицита железа, критериями его диагностики, принципами лечения, ведения больных ЖДА, оценки качества их жизни.
С точки зрения врача-педиатра, лечение ЖДА у детей имеет некоторые особенности, которые следует учитывать в лечебном протоколе. Прежде всего, применение у детей в возрасте до 3 лет солевых препаратов двухвалентного железа в дозе 5-8 мг/кг массы тела в сутки, как это рекомендовано в «Протоколе», вызывает проявления токсичности у многих больных и не оправдано с терапевтической точки зрения.
При расчете доз солевых препаратов железа мы используем рекомендации Всемирной организации здравоохранения (ВОЗ) (табл. 1). Аналогичная доза солевых препаратов железа (3 мг/кг массы тела в сутки) для детей в возрасте до 3 лет указана и в пособии для врачей, утвержденном Департаментом здравоохранения Москвы в 2004 г. .
Различный возраст детей (от периода новорожденности до старшего подросткового периода) и, соответственно, различная масса тела (3,2-70 кг и более) делают необходимым индивидуальный расчет дозы препарата железа для каждого ребенка.
В «Протоколе» рекомендуют рассчитывать дозу препарата на основе гидроксидполимальтозного комплекса (ГПК) трехвалентного железа, ориентируясь на возраст детей, а не на массу их тела. Мы считаем, что в детской практике доза препаратов железа (III) на основе ГПК должна составлять 5 мг/кг массы тела в сутки независимо от возраста; именно эту дозу рекомендует упомянутое выше пособие для врачей .
Выбор препарата железа
Выбор препарата железа для лечения ЖДА является задачей лечащего врача. Врач назначает препарат с учетом собственного опыта, информации о новых препаратах, полученной на выставках, из медицинских журналов или Интернета, материальных возможностей родителей больного ребенка (приобретение препарата на весь курс лечения). Вместе с тем, нельзя игнорировать тот факт, что в мировой практике наметилась тенденция смены солевых препаратов двухвалентного железа на менее токсичные препараты железа (III) на основе ГПК.
Многие годы в лечении ЖДА у детей и взрослых применяли солевые препараты железа, а назначение сульфата железа считали «золотым стандартом» терапии, поэтому не случайно, что большинство солевых препаратов железа представлено именно этим соединением (табл. 2). Кроме того, самой высокой всасываемостью обладает сульфат железа, затем - по мере уменьшения этого качества - следуют глюконат, хлорид и фумарат железа.
Однако применение солевых препаратов железа сопряжено со многими проблемами и нежелательными явлениями :
Возможность передозировки и даже отравлений вследствие неконтролируемого всасывания в желудочно-кишечном тракте (ЖКТ);
взаимодействие с другими лекарственными препаратами и пищей;
выраженный металлический привкус препаратов;
окрашивание эмали зубов и десен, иногда стойкое;
частый отказ пациентов от лечения (до 30-35% от начавших лечение), то есть низкая комплаентность.
Ситуация принципиально изменилась с разработкой препаратов железа (III) на основе ГПК. Особенности строения этого комплекса: высокая молекулярная масса, наличие ядра трехвалентной гидроокиси железа, состоящего из 260 атомов, высокое содержание железа в ядре (около 27%), полимальтозная оболочка. По строению и валентности молекула препарата железа (III) на основе ГПК похожа на молекулу ферритина.
Препараты железа (III) на основе ГПК обладают следующими основными свойствами и преимуществами :
Высокая эффективность;
высокая безопасность, отсутствие риска передозировки, интоксикации и отравлений;
отсутствие потемнения десен и зубов;
приятный вкус;
отличная переносимость, определяющая высокую комплаентность;
отсутствие взаимодействия с другими лекарственными препаратами и пищей;
наличие антиоксидантных свойств.
Причины неэффективности лечения препаратами железа:
Применение низких доз;
сокращение длительности курса лечения по вине больного или врача;
нарушение всасываемости;
лечение хронической постгеморрагической анемии без выявления и/или без устранения источника кровопотери.
Крайне редко не удается достичь излечения ЖДА с помощью стандартной терапии препаратами железа. Недавно американские ученые установили, что хроническое течение
заболевания и отсутствие ответа на лечение препаратами железа при ЖДА обусловлены наличием различных мутаций в гене TMPRSS6 . Предполагается, что обнаруженные мутации приводят к избыточному синтезу гепцидина -белка, который регулирует в организме два важных процесса: всасывание железа в кишечнике и высвобождение его из макрофагов в процессе реутилизации .
Терапевтический план лечения ЖДА
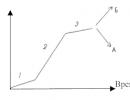
В российской педиатрической практике многие годы был принят так называемый «трапециевидный» терапевтический план лечения ЖДА у детей (рисунок). Этот план был рассчитан на солевые препараты железа, поскольку других тогда просто не существовало. В соответствии с этим планом в первые 3-5 дней дозу солевых препаратов железа постепенно повышали, чтобы не вызвать у больного раздражения слизистой оболочки ЖКТ. Полную (100%) дозу солевого препарата железа применяли в течение 1,5-3 мес в зависимости от степени тяжести анемии с последующим ее снижением до 50% к окончанию лечения. Этот план, как и большинство других, был разработан эмпирическим путем, и его эффективность никогда не была подтверждена рандомизированными исследованиями.
Появление препаратов железа (III) на основе ГПК заставило пересмотреть план лечения ЖДА.
Под руководством сотрудников Федерального научно-клинического центра детской гематологии, онкологии и иммунологии Минздравсоцразвития России было проведено рандомизированное исследование по сравнению эффективности двух планов лечения ЖДА различной степени тяжести у детей и подростков: традиционного «трапециевидного» и нового, предусматривающего прием 100% дозы препарата железа (III) на основе ГПК в течение всего периода лечения. Во время исследования оценивали переносимость препарата Мальтофер («Вифор Интернэшнл», Швейцария) и эффективность терапии в ранние (ретикулоцитарная реакция, прирост концентрации гемоглобина - Hb) и поздние сроки (нормализация концентрации Hb, сывороточного железа и сывороточного ферритина). Была доказана эффективность заместительной терапии у детей и подростков с ЖДА препаратом железа (III) на основе ГПК. После завершения курса лечения нормализация концентрации Hb была достигнута у 96,9%, сывороточного железа - у 73,4%, сывороточного ферритина - у 60,9% больных. Незначительное количество (6,3%) нежелательных явлений (запор в течение 1-го месяца лечения) и 100% приверженность пациентов к лечению позволили заключить, что препарат железа (III) на основе ГПК является оптимальным препаратом для терапии ЖДА у детей и подростков .
Рисунок. Терапевтический «трапециевидный» план лечения ЖДА, используемый в России.
Также было доказано преимущество использования 100% дозы препарата железа (III) на основе ГПК в течение всего курса лечения: нормализация концентрации сывороточного железа была зафиксирована у 90,6%, сывороточного ферритина - у 75% детей и подростков. При использовании традиционного «трапециевидного» плана лечения эти цифры составили 56,3 и 46,9% соответственно .
Об эффективности лечения ЖДА врач может судить по ряду критериев. Наиболее ранним критерием ответа, свидетельствующим о правильности установления диагноза и об эффективности лечения, является ретикулоцитарная реакция. Через 7-10 дней от начала применения препаратов железа повышается количество ретикулоцитов, обычно на 1-2% (10-20%о) по сравнению с исходным. Для оценки эффективности лечения ЖДА препаратами железа также можно использовать критерии, разработанные Центрами по контролю и профилактике заболеваний в США (Centers for Disease Control - CDC). Согласно этим критериям, к концу 4-й недели лечения ЖДА концентрация Hb должна повыситься на 10 г/л, а гематокрит - на 3% по сравнению с исходными значениями .
К поздним критериям эффективности лечения ЖДА следует отнести нормализацию концентрации Hb и сывороточного ферритина.
Излечением от ЖДА считают преодоление тканевой сидеропении и восстановление запасов железа в организме. На сегодняшний день признанным на международном уровне маркером запасов железа в организме является ферритин сыворотки крови, несмотря на некоторые существующие ограничения (белок острой фазы воспаления), необходимость забора крови из вены и относительно высокую стоимость его определения.
Стоимость лечения ЖДА у детей
По мнению некоторых врачей, единственным сдерживающим моментом для повсеместного и широкого внедрения препаратов железа (III) на основе ГПК является более высокая их стоимость (в 2-3 раза) по сравнению с солевыми препаратами. Мы рассчитали реальную стоимость курса лечения ЖДА с применением солевых препаратов железа и препарата железа (III) на основе ГПК (табл. 3) При расчетах были использованы средние розничные цены на препараты железа в московских аптеках на 30.01.2011. Оказалось, что с учетом количества элементарного железа, содержащегося в одной таблетке, количества таблеток в упаковке и потребности в препарате на курс лечения ЖДА стоимость последнего при использовании препарата железа (III) на основе ГПК выше, но не настолько, как это может показаться при сравнении стоимости одной упаковки препаратов. Более низкую стоимость одной упаковки солевого препарата железа и приобретение лекарства только по этому признаку мы назвали «синдромом аптечной стойки». Следует подчеркнуть, что более высокая стоимость не должна служить основанием для отказа от использования препаратов железа (III) на основе ГПК. Упомянутые ранее их преимущества, прежде всего, хорошая переносимость и отсутствие нежелательных явлений обусловливают высокую приверженность больного к терапии (комплаентность), что, в конечном итоге, определяет успех лечения.
|
Таблица 3. Основные характеристики различных препаратов железа для лечения железодефицитной анемии у детей |
||||
|
Характеристика |
Препарат |
|||
|
Актиферрин |
Тардиферон |
Ферроплекс |
Мальтофер |
|
|
Форма выпуска |
Таблетки, |
Жевательные таблетки; |
||
|
|
в блистере 10 капсул; 2 блистера в упаковке |
покрытые оболочкой; 10 таблеток в блистере; 3 блистера в упаковке |
100 штук в упаковке |
в блистере 10 таблеток; 3 блистера в упаковке |
|
Соединение железа |
Сульфат железа Fe 2 + |
Сульфат железа Fe 2 + |
Сульфат железа Fe 2 + |
Гидроксидполимальтозный комплекс Fe 3 + |
|
железа в упаковке, мг |
|
|
|
|
|
Средняя розничная цена |
||||
|
упаковки в аптеках Москвы |
|
|
|
|
|
на 30.01.2011, руб. |
|
|
|
|
|
Стоимость 1 мг элементарного |
||||
|
железа, руб. |
|
|
|
|
|
Доза, мг/кг массы тела |
||||
|
Стоимость курса лечения*, руб. |
||||
|
"Стоимость курса лечения железодефицитной анемии длительностью 90 дней рассчитана для ребенка с массой тела 30 кг. |
||||
Мы считаем, что практикующие врачи должны быть полностью ориентированы в экономической части вопроса и объяснять родителям преимущества лечения ЖДА с помощью препаратов железа (III) на основе ГПК.
Литература
1. Хертл М. Дифференциальная диагностика в педиатрии. М.: Медицина, 1990; 2: 512.
2. Протокол ведения больных. Железодефицитная анемия. М.: Ньюдиамед, 2005; 76.
3. WHO, UNICEF, UNU. IDA: prevention, assessment and control: report of joint WHO/UNICEF/UNU consultation. Geneva, WHO; 1998.
4. World Health Organization. Iron deficiency anemia: assessment, prevention and control. A guide for programme managers. Geneva, 2001 (WHO/NHD/01.3): 132.
5. Румянцев А.Г., Коровина Н.А., Чернов В.М. и др. Диагностика и лечение железодефицитной анемии у детей. Методическое пособие для врачей. М.,2004; 45.
6. Самсыгина Г.А. Железодефицитные анемии у детей. Фармакологи и фармакокинетика современных ферропепаратов. В кн.: Дефицит железа и железодефицитная анемия / под ред. Н.С.Кисляк и др. М.: Славянский диалог, 2001; 108-13.
7. Дворецкий Л.И., Заспа Е.А. Железодефицитные анемии в практике акушера-гинеколога. Русский медицинский журнал 2008; 16(29): 1898-906.
8. Мальтофер. Монография по препарату. 3-е изд. М.: Мега Про, 2001; 96.
9. Finberg K., Heeney M., Campagna D., et al. Mutations in TMPRSS6 cause iron-refractory iron deficiency anemia (IRIDA). Nat Genet 2008; 40(5):569-71.
10. Маянский Н.А., Семикина Е.Л. Гепцидин: основной регулятор обмена железа и новый диагностический маркер. Вопросы диагностики в педиатрии 2009;1(1): 18-23.
11. Ожегов Е.А., Тарасова И.С., Ожегов А.М. и др. Сравнительная эффективность двух терапевтических планов лечения железодефицитной анемии у детей и подростков. Вопросы гематологии/онкологии и иммунопатологии в педиатрии 2005; 4(1): 14-9.
12. Ожегов Е.А. Оптимизация лечения железодефицитной анемии у детей и подростков. Автореф. дисс. ... канд. мед. наук. М., 2005; 23.
13. Recommendations to prevent and control iron deficiency in the United States. Centers for Disease Control and Prevention. MMWR Recomm Rep 1998; 47(RR-3): 1-29.
У Андрея К. 11 месяцев масса тела 10 кг. Гемоглобин 80 г/л, эритроциты - 2,6х10 12 /л. Клинический диагноз: анемия, среднетяжелая, дефицитная, гипохром-ная, гипорегенераторная, нормоцитарная. Лечебная доза составляет 5-8 мг элементарного железа на 1 кг массы тела в сутки.
Суточная доза элементарного железа для ребенка с массой 10 кг составляет 80 мг. Для лечения выбран феррокаль, в 1 таблетке которого содержится 40 мг элементарного железа. Потребность в количестве 80 мг элементарного железа в сутки будет выполнена 2 таблетками названного препарата. Суточная доза делится на 3 приема. Препарат дается после еды. Курс - 3-4 недели.
Пример расчета дозы препаратов железа для парентерального применения при лечении дефицитных анемий
ВанеД. 1 год, масса его тела 10 кг. Гемоглобин 69 г/л, эритроциты - 2,4х10 12 /л. Клинический диагноз: анемия, тяжелая, дефицитная, гипорегенераторная, гипохромная, микроцитарная.
Расчет курсовой дозы парентерально вводимых препаратов железа проводится по формуле:
мг железа на курс = Р х(78 - 0,35 х Нв) , где
Р - масса тела в кг;
Нв - фактическое содержание гемоглобина в г/л.
Курсовая доза железа у данного больного составит - 10 х(78 - 0,35 х 69) = 540 мг
Для лечения выбран фербитол, в 1 мл которого содержится 50 мг железа. Ежедневная максимальная доза препарата не более 1 мл. Раствор вводится в наружный верхний квадрант ягодичной области, глубоко внутримышечно, в 0,5% растворе новокаина, ежедневно или с суточным интервалом.
Коррекция дефицита железа у данного больного будет выполнена курсом 11 инъекций.
Примерный вариант диетотерапии
Ребенок 9 месяцев (масса тела при рождении 3200 г, длина - 50 см) имеет фактическую массу тела 9000 г. Вскармливание искусственное. Диагноз: анемия дефицитная, средней тяжести, гипохромная, регенераторная.
6.00 - ацидофильная смесь "Малыш" - 200,0
10.00 - каша гречневая - 160,0
желток - 1/2
фруктовое пюре - 50,0
14.00 - суп овощной на мясном бульоне - 30,0
овощное пюре - 130,0
с растительным маслом - 6,0
мясные фрикадельки - 50,0
18.00 - творожно-овощная смесь - 200,0
сок яблочный - 40,0
22.00 - ацидофильная смесь "Малыш" - 200,0
СХЕМА ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ И РЕАБИЛИТАЦИИ ДЕТЕЙ РАННЕГО ВОЗРАСТА, УГРОЖАЕМЫХ ПО АНЕМИИ И ПЕРЕНЕСШИХ АНЕМИЮ
| Частота осмотра специалистами | При осмотре обратить внимание на: | Дополнительные исследования | Основные пути оздоровления | Длительность наблюдения | Профилактические прививки | ||
| Угрожаемые по а- ности, при хронич дети, имеющи | немии: недоноше еских заболеван е кровопотери, | енные, рожденны иях матери, дети особенно в перио | е от многоплодной беременности при т с проявлениями диатеза, с высокими т д новорожденности, перенесшие желу | оксикозеII полови емпами физическ дочно-кишечные и | ны беремен- ого развития, нфекции | ||
| Педиатр - ежемесячно до 1 года, затем 1 раз в квартал | Эмоциональный тонус, аппетит, цвет и состояние кожи и слизистых оболочек, состояние паренхиматозных органов, сердечно-сосудистой системы, гематологические показатели | Анализ крови на гемоглобин в 3, 6, 12 месяцев, при оформлении в ДДУ, а затем не реже, чем 2 раза в год в осенне-зимний период | Антенатальная проф-ка: всем женщинам с риском развития железоде-фицитной анемии в последний триместр беременности рекомендуется назначение рациональной диеты, охранительного режима. В течение 4-5 недель прием препаратов железа в дозе 200-300 мг в сутки. В первые 10 дней препараты железа сочетают с кокарбоксилазой, липамидом, панто-тенатом кальция. Постнатальная профилактика: рациональное вскармливание, правильный общегигиенический режим, аэрация, массаж, гимнастика, назначение препаратов железа (до 3-х лет в дозе 20 мг элем.железа на прием 3 раза в день, детям старшего возраста - по 1 табл. | Не менее 1 года | Противопоказаний нет | ||
| в день гемостимулин или фероккаль сроком на 1-2 мес. зимой и весной) или назначение комплекса препаратов, состоящего из тиамина, липое-вой кислоты и пантотената кальция в течение 10 дней, детям на 1 и 3 мес.жизни, детям 2-го полугодия жизни препаратов железа в дозе 5-8 мг в сутки в течение 6-8 нед. с назначением в первые 10 дней тиамина, липоевой кислоты, пантотената кальция | |||||||
| Анемия | |||||||
| Педиатр 1 раз в месяц в течение 6 месяцев, затем-по показаниям | Анализ крови ежемесячно в течение 6 месяцев, у недоношенных детей - до достижения 2-х летнего возраста | Рациональное вскармливание, прогулки, массаж, гимнастика. Назначение препаратов железа в 1/2 лечебной дозы на 6 мес., недоношенным-до 2-х лет. | Не менее 6 месяцев | Разрешается через 1 месяц после снятия с учета | |||
Для расчета дозы химиопрепарата используют шкалу, учитывающую вес и рост. Все препараты рассчитываются на м 2 . для пересчета доз используют формулу: Д мг/кг х К = Д м 2 , где
Д мг/кг – доза в мг/кг массы тела;
К – коэффициент, равный для детей 25;
Д м 2 – доза в мг/м 2 поверхности тела.
Пример пересчёта мг/м 2 в мг/кг: для ребенка известна доза 750 мг/м 2 ; переводим её в дозу на килограмм массы тела 750 мг/м 2: 25 = 30 мг/кг.

9. Оказывать неотложную помощь при опасных для жизни состояниях: кровотечениях различной локализации, выраженный анемический синдром, гемартроз, гемолитический криз (по ситуационным задачам).
Носовое кровотечение.
1. Создать спокойную обстановку.
2. Усадить ребёнка с опущенной головой.
3. Прижать пальцем крыло перегородки со стороны кровотечения на 2-3 минуты.
4. Холод на перегородку (пузырь со льдом, ткань, смоченная холодной водой).
5. В соответствующую половину носа ввести марлевую турунду или ватный тампон, пропитанный тромбином, гемостатической губкой, фибрином, аминокапроновой кислотой 5 %. При неэффективности – осмотр лор-врача для проведения тампонады.
Маточные кровотечения при тромбоцитопенической пурпуре, тромбоцитопатии.
1. Холод на живот.
2. Гормональный гемостаз (консультация гинеколога).
3. Метилпреднизолон 30 мг/кг в\в кап.
4. ВВИГ 1гр/кг-1-2 дня в\в кап длительной инфузией
Кровотечения из поврежденной кожи, ранок ротовой полости, экстракции зуба при гемофилии.
1. Обработка кровоточащего участка тампонами, пропитанными тромбином, тромбопластином, гемостатической губкой, аминокапроновой кислотой 5 %.
2. По возможности наложить давящую повязку на раневую поверхность.
3. При желудочно-кишечном кровотечении: смесь (0,25 сухого тромбина + 0,5 сухого порошка аминокапроновой кислоты + 3 мл 0,1% раствора адреналина + 150 мл воды) внутрь по 15-20 мл через каждые 2 часа.
4. Заместительная терапия: препарат VIII или IX фактора от 30 до 60 ЕД кг/сут в зависимости от степени кровотечения.
Остановка кровотечения любой локализации при лейкозах, апластических анемиях, ДВС-синдроме проводится по принципам, изложенным выше на фоне лечения основного заболевания.
Гемартроз
1. Временная иммобилизация повреждённой конечности из пластика (3-5 дней) в физиологическом положении.
2. Препараты VIII или IX фактора 30-40 ЕД/кг/сут внутривенно стр. медленно.
3. Ранняя аспирация излившейся крови.
4. Введение в суставную полость гидрокортизона 10-15 мг на 10 кг массы тела.
Выраженный анемический синдром (бледность кожи, сухость во рту, одышка, нарушение пульса, снижение АД, Hb ниже 50 г/л).
1. Эритроцитарная масса 10-15 мл/кг внутривенно.
2. Препараты железа в\в (венофер)
Формула для расчёта общего дефицита железа в организме:
Зная массу тела больного и концентрацию Hb по приведенной ниже формуле можно рассчитать общий дефицит железа в организме. Особенностью данной формулы является учёт железа в депо, составляющего значимую часть общего количества железа. Снижение запасов железа в депо может быть доказано по концентрации СФ.
Общий дефицит железа (мг) = 0,24 х масса больного (кг) х (Hb норма (г/л) – Hb больного (г/л)) + Депо железа (мг)
Коэффициент 0,24 = 0,0034 х 0,07 х 1000
Объем крови (7% от массы тела)
Перевод граммов в миллиграммы
Депо железа у пациентов с массой тела:
Менее 35 кг – 15 мг/кг, целевой Hb 130 г/л
Более 35 кг – 500 мг, целевой Hb 150 г/л
Зная общий дефицит железа в организме (в мг) и количество железа в 1 ампуле препарата (например, Венофер 100мг), можно рассчитать необходимое количество ампул на курс лечения по формуле:
Количество ампул для введения = Общий дефицит железа / 100 мг
3.Препараты железа р.о (мальтофер, феррум лек)-5 мг\кг, (длительность-в соответствиис тяжестью анемии).
Гемолитический криз.
Лечение тяжелого острого гемолитического криза (понижение гемоглобина до 50 - 60 г/л и эритроцитов до 2 млн в 1 мкл крови и ниже) осуществляют только в условиях стационара с обязательным переливанием эритроцитарной массы по 10 мл на 1 кг массы тела, при арегенераторном кризе назначают одновременно ГКС-
преднизолон по 2 мг на 1 кг массы тела в сутки или эквивалентные количества других кортикостероидов. С улучшением состояния больного дозы этих препаратов понижают.
При отеке мозга показаны маннитол, сорбитол, лазикс, внутривенно 20% раствор глюкозы. В случаях нарастания азотемии, высокого уровня мочевины крови (более 25 ммоль/л/сут), гиперкалиемии (более 7,5 ммоль/л) проводят гемодиализ.