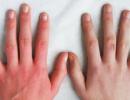
Характерные особенности инфекционных болезней контагиозность цикличность. Сущность и особенности инфекционной болезни. Самые опасные инфекции
2.Контагиозность –заразность, способность возбудителя вызывать заболевание
(способность передачи от заражённого организма к незаражённому), или скорость и интенсивность заражения. Индекс контагиозности- процент заболевших из числа лиц, подвергшихся опасности заражения за определённый момент времени.
3.Цикличность - последовательная смена периодов заболевания. Иногда на фоне полного клинического выздоровления человек продолжает выделять в окружающую среду микроорганизмы – микробоносительство или носительство. Оно делится на:
Ø Острое- до 3 месяцев.
Ø Затяжное – до 6 месяцев
Ø Хроническое – более 6 месяцев
Пути заражения.
Заражение микроорганизмами может произойти через повреждённую кожу, слизистые оболочки (ткани глаза, дыхательных путей, мочеполовых путей). Заражение через неповреждённую кожу довольно сложно, так как кожа является мощным барьером. Но даже самые ничтожные повреждения (укус насекомого, укол иглой) могут стать причиной заражения. Если входными воротами для инфекции являются слизистые оболочки, то возможны 3 механизма патогенеза:
1. Размножение возбудителя на поверхности эпителия.
2.Проникновение возбудителя в клетки с последующим внутриклеточным перевариванием и размножением.
3.Проникновение возбудителя в кровеносное русло и распространение по всему организму.
Способы заражения.
От способа заражения зависит локализация входных ворот, что имеет важное значение. Например, чума!!! Если заражение происходит через укус блох - раздавливание блохи и последующее расчесывание (контаминативно), то возникает кожная бубонная форма. Если
заражение происходит воздушно-капельным путём, то развивается самая тяжёлая форма чумы –лёгочная. Для возбудителей кишечных инфекций преимущественным механизмом передачи является – фекально-оральный, а путём передачи - алиментарный. Для респираторных заболеваний механизм передачи - аэрогенный, а путь- воздушно-капельный.
Кровь здорового человека и животного стерильна, так как обладает сильными антимикробными свойствами, обусловленными наличием гуморальных факторов иммунитета (система комплемента), а также факторов клеточного иммунитета.(лимфоцитарная корпорация).
Но при возникновении инфекционного процесса в крови появляется и циркулирует в течение некоторого времени возбудитель заболевания или продукты его жизнедеятельности- токсины. Именно через кровь происходит распространение инфекции по всему организму –генерализация процесса. Появление возбудителей или токсинов, т.е. чужеродных агентов в большом количестве в крови сопровождается лихорадкой, которая расценивается как защитная реакция (выделение антител- иммуноглобулинов и других веществ, запускающих иммунный ответ организма).
Ø Антигенемия- циркуляция в крови чужеродных антигенов или аутоантигенов и выделение антител к ним. Происходит формирование циркулирующих иммунных комплексов (ЦИК= Аг + Ат) Данные комплексы выявляются в организме с помощью серологических реакций.
Ø Бактеримия- циркуляция в крови бактерий. Она возникает в результате проникновения возбудителя в кровь через естественные барьеры организма, а также при трансмиссивных инфекциях после укуса членистоногих.(сыпной тиф, возвратный тиф, чума, туляремия) Бактеремия- обязательная стадия патогенеза заболевания. Она обеспечивает передачу возбудителя другому хозяину, сохраняя его как вид. Причиной бактеремии могут быть хирургические вмешательства, травмы, лучевая болезнь, злокачественные опухоли, различные тяжёлые формы заболеваний, вызванные условно- патогенными бактериями.
В отличие от сепсиса и септикопиемии при бактеремии бактерии в крови только циркулируют, но не размножаются. Бактеремия- симптом болезни и одна из её стадий. Диагноз бактеремии ставится путём выделения культуры возбудителя или путём заражения через кровь больного лабораторного животного.
Ø Вирусемия - циркуляция в крови вирусов.
Ø Сепсис или гнилокровье – тяжёлое генерализованное острое или хроническое лихорадочное заболевание человека, обусловленное непрерывным или периодическим поступлением в кровь возбудителя из очага гнойного воспаления. Для сепсиса характерно несоответствие тяжёлых общих расстройств местным изменениям и частое образование новых очагов гнойного воспаления в различных органах и тканях. В отличие от бактеремии при сепсисе из-за снижения бактерицидных свойств крови, возбудитель размножается в кровеносной и лимфатической системах. Сепсис-это следствие генерализации локализованных гнойных очагов. Этиология сепсиса разнообразна, частыми возбудителями являются стафилококки, стрептококки, Гр(-) бактерии из семейства энтеробактерий, менингококки, условно патогенные бактерии, грибы.
В зависимости от локализации первичного очага и входных ворот возбудителя различают: послеродовой, послеабортивный, перитониальный, раневой, ожоговый, ротовой, уросепсис, неонатальный (инфицирование может произойти во время родовой деятельности и во внутриутробном развитии), криптогенный (первичный очаг гнойного воспаления остаётся не распознанным) и другой.
Ø Септикопиемия- форма сепсиса, при которой на ряду с интоксикацией организма происходит образование гнойных метастатических очагов в различных тканях и органах, сочетающаяся с присутствием, и размножением возбудителя, в кровеносной и лимфатической системах.
Ø Токсинемия- циркуляция в крови бактериальных экзотоксинов. Сам возбудитель в крови отсутствует, но клетки –мишени поражаются продуктами его жизнедеятельности. Ботулизм, дифтерия- экзотоксины, а также столбняк анаэробная инфекция.
Ø Токсемия- циркуляция в крови бактериальных эндотоксинов. Наблюдается при тяжёлых формах заболеваний, вызванных Гр(-) бактериями, имеющими эндотоксин, например при сальмонеллёзах, эшерихиозах, менингококковых и других инфекциях. Нередко сочетается с бактериемией и сепсисом.
Локализация возбудителя в организме определяет и пути его выведения: с мочой, фекалиями, гнойным отделяемым, мокротой, слюной, слизью, кровью, ликвором. Все служит материалом для диагностики. Знание источника инфекции, путей и способов заражения, свойств возбудителя, лежат в основе противоэпидемических мероприятий.
Общепринятый термин «инфекционные болезни» ввёл немецкий врач Кристоф Вильгельм Гуфеланд. Основные признаки инфекционных болезней:
* наличие специфического возбудителя как непосредственной причины заболевания;
* контагиозность (заразность) или возникновение нескольких (многих) случаев заболеваний, обусловленных общим источником инфекции (зоонозы, сапронозы);
* нередко склонность к широкому эпидемическому распространению;
* цикличность течения (последовательная смена периодов болезни);
* возможность развития обострений и рецидивов, затяжных и хронических форм;
* развитие иммунных реакций к Аг (антиген) возбудителя;
* возможность развития носительства возбудителя.
Специфичность. Каждую инфекционную болезнь вызывает конкретный возбудитель. Специфическими возбудителями инфекционных болезней могут быть бактерии, риккетсии, хламидии, микоплазмы, грибы, вирусы, прионы. Однако известны инфекции (например, гнойно-воспалительные процессы), вызываемые различными микробами.
Цикличность течения свойственна большинству инфекционных заболеваний. Она выражается в последовательной смене определённых периодов болезни -- инкубационного (скрытого), продромального (начального), периода основных проявлений (разгара болезни), угасания симптомов (ранней реконвалесценции) и выздоровления (реконвалесценции).
Инкубационный период -- период от момента заражения до появления первых признаков заболевания. В течение этого периода в организме происходит активное размножение и накопление возбудителя и его токсинов до определенного порогового количества, после которого организм начинает отвечать теми или иными клиническими проявлениями, т. е. наступает следующий, продромальный период. Продолжительность инкубационного периода варьирует в среднем от нескольких дней до нескольких недель, но он может быть равен и нескольким часам и длиться несколько месяцев, а при лепре -- несколько лет. Это зависит от ряда причин -- величины заражающей дозы и степени патогенности возбудителя, а также от состояния резистентности организма.
Продромальный период, или период предвестников. Он характеризуется обычно неспецифическими, общими проявлениями -- слабость, разбитость, головная боль, общее недомогание, повышение температуры и т. п. Его продолжительность варьирует в пределах 24 - 48 ч.
Период развития (расцвета) болезни. Он также часто характеризуется известной цикличностью. Различают стадию нарастания симптомов (стадия incrementum), расцвета болезни (стадия асте) и период угасания симптомов (стадия Decrementum). При типичной форме болезни этот период характеризуется проявлением специфических для данной болезни симптомов, а также и некоторыми общими симптомами, в частности, лихорадкой, интоксикацией, воспалением, иногда появлением сыпи.
Период исходов. В этот период может наступить:
· Рецидив заболевания - возврат клинических проявлений болезни без повторного заражения, за счет оставшихся в организме возбудителей;
· Суперинфекция - инфицирование макроорганизма тем же возбудителем до выздоровления. Если это происходит после выздоровления, то это называется ренинфекции, т.к. она возникает в результате нового заражения тем же возбудителем, как это часто бывает при гриппе, дизентерии, гонорее.
· Бактерионосительство, носительство возбудителя какого-либо инфекционного заболевания без клинических проявлений;
· Выздоровление, или реконвалесценции. Клиническое выздоровление наступает обычно раньше патологоанатомического и бактериологического выздоровления. Человек практически здоров, но на месте локализации процесса еще остаются какие-либо патологоанатомические изменения (например, после перенесенной дизентерии на слизистой оболочке толстой кишки). Реконвалесценция может быть полной: все процессы заканчиваются полностью без каких-либо отягощающих последствий. Однако некоторые болезни оставляют тяжелые последствия, например паралич мышц после полиомиелита, энцефалита; цирроз печени после вирусного гепатита В и т. п. Особо следует принимать во внимание бактериологическое выздоровление после инфекционного заболевания, т. е. полное освобождение организма от возбудителя. При различных инфекционных заболеваниях срок бактериологического выздоровления варьирует, и это учитывается при выписке таких больных из больницы. Например, при брюшном тифе до 80 % реконвалесцентов в течение первых двух недель являются бактерионосителями.
· Летальный исход. При этом необходимо помнить, что трупы инфекционных больных подлежат обязательной дезинфекции, т.к. представляют определенную эпидемиологическую опасность из-за высокого содержания в них микробного агента.
Инфекция представляет собой широкое общебиологическое понятие, характеризующее проникновение патогенного возбудителя (вируса, бактерии и др.) в другой более высокоорганизованный растительный или животный организм и последующее их антагонистическое взаимоотношение.
^ Инфекционный процесс -это ограниченное во времени сложное взаимодействие биологических систем микро- (возбудителя) и макроорганизма, протекающее в определенных условиях внешней среды, проявляющееся на субмолекулярном, субклеточном, клеточном, тканевом, органном и организменном уровнях и закономерно заканчивающееся либо гибелью макроорганизма, либо его полным освобождением от возбудителя.
^ Инфекционная болезнь - это конкретная форма проявления инфекционного процесса, отражающая степень его развития и имеющая характерные нозологи-
Ческие признаки. Инфекционные болезни - это обширная группа болезней, вызванных патогенным возбудителем.
^ Инфекция анаэробная - инфекционный процесс, вызываемый микроорганизмами, которые обладают способностью роста в бескислородной среде (анаэробы). Характеризуется быстрым образованием газов в пораженных тканях (газовая гангрена), их омертвением, тяжелой интоксикацией. Развивается, как правило, в тканях, лишенных нормального кровоснабжения. Особые формы анаэробной инфекции - ботулизм и столбняк.
Характерные черты инфекционных болезней:
специфичность этиологического агента;
контагиозность;
цикличность течения;
формирование иммунитета;
способность к массовому (эпидемическому) распространению.
Периоды инфекционного заболевания.
Взаимодействие патогенного возбудителя и восприимчивого организма происходит в течении определённого временного промежутка и характеризуется цикличностью, т.е сменой фаз развития, нарастания и убывания проявлений инфекционного процесса. Поэтому в развитии инфекционноё болезни принято различать несколько последовательных периодов: инкубационный (латентный), начальный, разгара, выздоровление.
Инкубационный период – (от момента заражения до начала заболевания), как правило, не имеет клинических проявлений, лишь при некоторых заболеваниях (сыпном тифе, кори) и у немногих больных возникают самые общие и неопределённые симптомы, на основании которых при отсутствии эпидемиологических данных заподозрить инфекционную болезнь очень сложно.
Каждому инфекционному заболеванию свойственна своя длительность инкубационного периода. Она исчисляется от нескольких часов (грипп,ПТИ) , до нескольких недель, месяцев(столбняк, бешенство, вирусных гепатитах) и лет (ВИЧ – инфекция).
Начальный период (продромальный) характеризуется большим количеством разнообразных признаков, которые в совокупности составляют клинический или клинико – лабораторный симптомокомплекс, позволяющий установить предварительный или окончательный диагноз болезни.
Период разгара . Полное развитие клинической картины заболевания. Продолжительность – от нескольких дней (грипп, корь) до нескольких недель и месяцев(брюшной тиф, вирусный гепатит, бруцеллёз, ВИЧ).
Выздоровление (реконвалистенции ) – начинается с момента угасания клинических симптомов.
Исход болезни:
Выздоровление
Рецидив(повтор, возврат болезни)
Хронизация (переход в хроническую форму)
Формирование бактерионосительства
Формирование иммунитета
^ Классификация инфекционных болезней.
Широко используется в практике классификация инфекционных
болезней, предложенная Л. В. Громашевским (1941), учитывающая
механизмы передачи возбудителя и его локализацию в организме. По
этим признакам инфекционные болезни можно разделить на четыре группы:
кишечные инфекции (с фекально-оральным механиз
мом передачи);
инфекции дыхательных путей (с аэрозольным (аспира-ционным
механизмом передачи);
кровяные, или трансмиссивные, инфекции (с трансмис
сивным механизмом передачи с помощью переносчиков-чле
нистоногих);
инфекции наружных покровов (с контактным механиз
мом передачи).
^
Механизмы и пути передачи возбудителей инфекционных заболеваний.
| Локализация возбудителя в организме | Механизмы передачи | Пути передачи |
| Желудочно –кишечный тракт | Фекально- оральный | Водный, алиментарный, контактно – бытовой |
| Дыхательная система | Аэрозольный (аэрогенный) | Воздушно – капельный, воздушно – пылевой |
| Кровь | Трансмиссивный(насекомыми) | Инокуляционный(при укусе), контаминационный(втирание в кожу риккетсий с выделениями вшей при сыпном тифе) |
| Поверхность кожи или слизистых оболочек | Контактный | Прямой, непрямой(через предметы) |
| Кровь, слизистые оболочки | вертикальный | Внутриутробно(трансплацентарный), во время беременности и родов. |
Эпидемиология - наука о закономерностях, лежащих в основе возникновения, распространения инфекционных болезней в человеческом коллективе и мерах профилактики, борьбы с ними.
Эпидемиология изучает эпидемический процесс - сложное социально-биологическое явление. Эпидемический процесс обусловливается непрерывностью взаимодействия трех его звеньев:
источника возбудителей инфекционных болезней;
механизма передачи возбудителей;
восприимчивости населения.
Эпидемический очаг - это место пребывания источника инфекции в окружающей его территории, в тех пределах, в которых он способен в данной конкретной обстановке, при данной инфекции передавать заразное начало окружающим.
Очаг считается ликвидированным, когда в его пределах исчезает заразное начало.
Источник инфекции - первое звено эпидпроцесса.
Источником возбудителей инфекционной болезни является организм (человек, животное), в котором данный возбудитель нашел свою естественную среду обитания, гдк он живет, размножается, накапливается и откуда выделяется жизнеспособным.
Из источника инфекции возбудитель попадает в свежий организм, благодаря соответствующим механизмам передачи.
Источником могут быть: больной человек, бактерионоситель, реконвалесцент, животные, птицы.
Вторым звеном эпидемического процесса является механизм передачи возбудителей, т. е. способ, при помощи которого происходит передача возбудителя зараженного организма в восприимчивый организм.
Патогенные микробы в процессе эволюции выработали способность проникать в организм через определенные ткани. Место их проникновения получило название входных ворот инфекции. После проникновения возбудитель локализуется в определенных органах и системах. В зависимости от локализации возбудителя, способы выведения его из организма сохраняют свое постоянство. Это позволило выделить четыре основных механизма передачи инфекционных заболеваний.
^ Фекалъно-оралъный механизм. Возбудитель локализуется в кишечнике человека, выведение его из организма происходит с испражнениями. Внедрение возбудителя в здоровый организм происходит через рот.
^ Воздушно-капельный механизм. Возбудитель локализуется на слизистых верхних дыхательных путей. Выделение возбудителя происходит с выдыхаемым воздухом, с капельками мокроты, слизи, при кашле, чихании, разговоре. Заражение же происходит при вдыхании инфицированного воздуха.
^ Трансмиссивный путь передачи. Возбудитель локализуется в крови, естественный путь передачи происходит через кровососущих насекомых. Возможен искусственный путь передачи, возникающий при переливаниях крови и ее препаратов, парентеральных медицинских манипуляциях.
^ Контактный механизм передачи. Возникает при локализации возбудителя на кожных покровах и слизистых оболочках. Заражение происходит при непосредственном
Следует выделить трансплацентарный механизм передачи, т. е. от матери к плоду. Через плаценту передаются такие инфекции, как сифилис, ВИЧ-инфекция, цитомегало-вирусная инфекция, токсоплазмоз, коревая краснуха и т. д.
Третье звено эпидцепи - восприимчивый организм, общающийся с источником инфекции. Восприимчивость людей к инфекционному заболеванию зависит от иммунной прослойки. Иммунную прослойку составляют люди, переболевшие данной инфекцией, и люди вакцинированные Из предшествующего изложения звеньев эпидемиологического процесса можно ясно представить и пути приостановки действия каждого из этих звеньев. Выключение одного из элементов эпидемического процесса или всех трех элементов позволяет ликвидировать очаг инфекции.
ДЕЗИНФЕКЦИЯ
Дезинфекция (обеззараживание) - процесс уничтожения или удаления из окружающей человека среды возбудителей инфекционных болезней (бактерий, вирусов, простейших, риккетсий, грибов) и их переносчиков - насекомых, клещей (дезинсекция), а также грызунов (дератизация). Понятие «дезинфекция» включает собственно дезинфекцию, дезинсекцию
Задачей дезинфекции является перерыв путей передачи, уничтожение патогенных возбудителей в окружающей среде.
Различают дезинфекцию текущую и заключительную.
Текущая дезинфекция проводится в очаге с целью немедленного уничтожения заразного начала. Для этого обезвреживают каждую порцию выделений, с которыми возбудители выводятся из организма. Дезинфекция возможна далеко не при всех болезнях. Наиболее доступна текущая дезинфекция при кишечных инфекциях, так как"возбудители выделяются из организма с испражнениями и рвотными массами, которые подлежат немедленной дезинфекции. Обеззараживаются предметы, которыми пользуется больной (посуда, белье). Текущая дезинфекция в инфекционных больницах является одним из основных мероприятий в больничном режиме.
Заключительная дезинфекция проводится в очаге однократно после удаления источника инфекции (больного). Она требует особой тщательности в проведении и считается своевременной при осуществлении в течение 6 часов в городе и 12 часов в сельской местности после госпитализации больного.
Механические методы дезинфекции обеспечивают удаление, а не уничтожение возбудителей. Обычно их сочетают с другими способами. Механическое удаление возбудителей с обрабатываемых поверхностей проводят с помощью влажной уборки, фильтрации, чистки пылесосом, проветривания, выколачивания, вентиляции и др. Разновидностью фильтрации является маска. Маска представляет собой фильтр, сделанный из ткани, чаще всего из марли или из ваты и марли. Ее эффективность, т. е. способность задерживать мельчайшие капельки, зависит от количества слоев марли. Маска из 2 слоев марли задерживает до 74% микроорганизмов, из 6 слоев - до 97%. Безусловная защита дыхательных путей достигается ватно-марлевой маской, которая применяется, например, в составе противочумного костюма.
Физические методы дезинфекции основаны на действии высокой температуры, ультрафиолетовых лучей, ультразвука, радиоактивного излучения
Кипячение при температуре 100° С широко используется при дезинфекции. Это надежный способ обеззараживания белья, посуды, игрушек, предметов ухода за больными, стерилизации медицинского инструментария. Антимикробное действие кипячения усиливается при добавлении в воду 2% натрия гидрокарбоната или мыла.
Сухой горячий воздух (сухой жар) и водяной пар используют в дезинфекционных камерах для обработки лабораторной посуды, медицинских инструментов, а также одежды, постельных принадлежностей.
Обеззараживание ультрафиолетовыми лучами проводится с помощью специальных бактерицидных ламп (настенных, потолочных, переносных), которые применяются для снижения содержания микрофлоры в воздухе в лечебно-профилактических и детских учреждениях.
Радиоактивное излучение применяется для стерилизации на промышленных предприятиях, выпускающих стерильную продукцию.
Биологигеские методы дезинфекции достигаются с помощью биологических фильтров, биотермических камер.
Химигеские методы дезинфекции относятся к числу наиболее широко применяемых на практике. Используют средства из различных химических групп: галоидсодержащие (хлор, йод, бром), перекисные, фенольные, поверхностно-активные, альдегиды, щелочи, кислоты и др. Часто применяются соеди-
Нения, которые по механизму действия относятся к окислителям. Химические вещества, применяемые для дезинфекции, должны быстро растворяться в воде или хорошо смешиваться с ней, обеспечивать эффект при небольших концентрациях и в короткие сроки, быть стойкими при хранении, оказывать бактерицидное (вирулицидное, фунгицидное, спороцидное) действие, не вызывать токсических и аллергических реакций у людей, не портить обрабатываемые предметы.
ДЕЗИНСЕКЦИЯ
В борьбе с членистоногими проводят профилактические и истребительные мероприятия. Эти меры дают результат при систематическом и полном их исполнении. Профилактические мероприятия направлены на создание неблагоприятных условий для жизни и размножения членистоногих, предупреждения попадания их в помещения и нападения на человека (личная гигиена, гигиена жилищ, правильное хранение продуктов, очистка территории от мусора, осушение болот и углубление рек, другие гидротехнические работы).
Истребительные меры - уничтожение переносчиков инфекции на всех стадиях их развития, для чего применяют механические, физические, химические и биологические средства и способы.
^ Механигеские средства - защитные сетки и костюмы, вылов членистоногих разными способами (липкая бумага, мухоловки, ловушки для тараканов и др.).
Из физигеских методов дезинфекции наиболее широко применяется сухой горячий воздух в камерах для уничтожения вшей на одежде.
К биологигеским способам относят специфические возбудители болезней членистоногих, а также аналоги ювенильных гормонов, генетические методы и др., которые в медицинской практике применяют в борьбе с комарами. Используют, например, личинкоядных рыб. Генетические способы обеспечивают прекращение или ограничение размножения членистоногих.
ДЕРАТИЗАЦИЯ
Дератизация - борьба с грызунами - источниками возбудителей инфекционных болезней включает профилактические и истребительные мероприятия. Профилактика обеспечивается общесанитарными мерами, цель которых сделать пищевые продукты и отходы недоступными для грызунов.
Для уничтожения грызунов используют механические, биологические и химические средства.
^ Механический метод - это использование различных капканов или ловушек. Биологический метод основан на применении микроорганизмов, патогенных для грызунов.
^ Химические методы осуществляются с применением ядовитых веществ, вызывающих отравление грызунов, их называют ратицидами. Выделяют яды, действующие через кишечник, - зоокумарин, фосфид цинка, дифенацин, а также фумиганты (яды дыхательных путей) - сернистый ангидрид, хлорпикрин, метилбромид, препараты синильной кислоты.
Химический способ основан на применении химических веществ - инсектицидов. По способам проникновения в организм насекомых они делятся на кишечные яды, яды дыхательных путей (фумиганты) и проникающие через покровы - контактные.
Кишечные яды применяют для уничтожения насекомых с грызущим или лижуще-сосущим ротовым аппаратом (тараканы, мухи, комары и др.). К ним относятся борная кислота, фторид натрия, бура.
Биологический - кошки
Методы диагностики.
Сбор анамнеза. Подробный расспрос о начале заболевания и клинических проявлениях.
Эпидемиологический анамнез. Наличие контактов с инфекционными больными, пребывание в местах где регистрируются те или иные инфекции, хирургические вмешательства, переливание крови и её препаратов, проведение инъекций, контакт с больными животными, перенесённые инфекционные заболевания.
Экологический анамнез. Условия в которых человек проживает, работает и отдыхает.
Клиническое обследование.Объективное обследование (осмотр)
Лабораторная диагностика.
Бактериоскопический – обнаружение возбудителя с помощью микроскопа.
Серологический и иммунохимический – обнаружение в сыворотке антител к возбудителям болезни.
Вирусологический.
Аллергический метод – проведение внутрикожных проб со специфическими аллергенами.
Биохимический метод – позволяет оценить функциональное со
Стояние различных органов и систем.
6.Инструментальные методы диагностики.
^ ДИАГНОСТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Очень важно как можно раньше поставить диагноз инфекционного заболевания. Это важно для пациента, а также для предотвращения заражения окружающих лиц.
Диагностика основана на данных опроса, осмотра пациента, результатах бактериологического исследования и других дополнительных методах диагностирования.
Опрос пациента проводится по определенной схеме: выясняются жалобы, анамнез заболевания, анамнез жизни, эпидемиологические данные.
^ Анамнез болезни должен быть собран подробно. Следует установить особенности начала заболевания (острое или постепенное), степень повышения температуры, ее колебания, локализацию, характер, интенсивность болей, нарушение сна, аппетита, характер стула и т. д. Необходимо уточнить, какие лекарства принимал пациент, куда обращался за медицинской помощью и какой диагноз был поставлен.
В анамнезе жизни необходимо уточнить, какие инфекционные болезни пациент перенес в течение жизни, против каких инфекций привит. При диагностике инфекционных заболеваний особое место занимают эпидемиологические данные.
Эпиданамнез собирают целенаправленно, в зависимости от предполагаемого заболевания.
Выясняют возможные контакты с больными людьми, животными, птицами. Животные могут быть источником инфекции при лептоспирозе, бруцеллезе, сибирской язве, бешенстве, ящуре и др.
При опросе необходимо установить, не был ли пациент в районах, опасных в отношении тех или иных инфекций, и когда он оттуда прибыл. Необходимы сведения о пита-. нии больного, где и что он употреблял в пищу, каким водоснабжением пользовался.
При сборе эпиданамнеза важно выяснить характер работы, что позволит связать заболевание с профессией. Кожевники, животноводы, ветеринары могут заболеть бруцеллезом, лептоспирозом, сибирской язвой. Имеют значение санитарно-гигиенические условия труда и быта.
При диагностике вирусных гепатитов, ВИЧ-инфекции важным являются сведения о парентеральных вмешательствах, о переливании крови и ее препаратов, о сексуальной ориентации пациента, половых контактах, шприцевой наркомании.
^ Объективное обследование пациента
Объективное обследование пациента проводится в определенной последовательности.
Необходимо измерить температуру у пациента.
Подавляющее большинство инфекционных болезней характеризуется лихорадочными реакциями организма на внедрение возбудителей. Лихорадка - это защитно-приспособительная реакция организма. Различают несколько типов температурных кривых.
Постоянная лихорадка - перепад температуры между утром и вечером не более 1 °С (наблюдается в разгар сыпного тифа, брюшного тифа).
^ Ремитирующая лихорадка - разница между утренней и вечерней температурой 2-2,5 °С. Этот тип лихорадки может быть при бруцеллезе, лептоспирозе.
Интермитирующая (перемежающаяся) лихорадка характеризуется чередованием коротких периодов повышения температуры тела с безлихорадочным периодом (малярия).
Гектическая лихорадка (изнуряющая) характеризуется колебаниями между утром и вечером в 3-4 °С (сепсис).
Волнообразная (ундулирующая) лихорадка протекает с постоянным повышением температуры в течение определенного времени и таким же понижением (бруцеллез, брюшной тиф).
Возвратная лихорадки отличается от интермитирую-щей большей продолжительностью лихорадочного-приступа и межприступных периодов (возвратные тифы).
При осмотре пациента оцениваются его внешний вид, состояние сознания, психическое равновесие и др.
^ При осмотре кожных покровов в слизистых обращается внимание на окраску, влажность, наличие сыпи. Устанавливаем, когда она появилась, где локализуется, какой характер сыпи. Элементы сыпи могут быть первичными и вторичными. К первичным относятся: розеола, папула, везикула, пустула, петехия.
^ Розеола - гиперемированное пятно размером до 5 мм, при надавливании исчезает.
Папула .- элемент, выступающий над поверхностью кожи, не имеющий полости.
Везикула - это пузырек наполненный содержимым (серозным, гнойным, геморрагическим). Пузырек может быть однокамерным (ветряная оспа) и многокамерным (натуральная оспа).
Пустула - гнойничок с подсыхающей корочкой.
Петехия - мелкоточечное кровоизлияние, при надавливании не исчезает. После первичных элементов сыпи остаются чешуйки, корочки, язвы, рубцы, пигментация, т. е. вторичные элементы.
При осмотре полости рта и зева у инфекционных больных возможны изменения цвета слизистых оболочек, наличие налетов, сыпи, отеков. Налет на языке бывает самым различным (например, густой белый налет при чуме (меловой язрк)). При брюшном тифе по бокам языка отпечатки зубов.
На слизистой щек в продромальный период кори можно обнаружить белесоватые образования, пятна Филатова-Коплика-Бельского.
При дифтерии характерно поражение миндалин, они покрыты белой, плотной, фибринообразной пленкой.
^ Осмотр лимфоузлов , доступных пальпации, позволяет определить размер увеличения, подвижность, болезненность, консистенцию. Например, важным диагностическим признаком при туляремии, чуме является образование бубонов (увеличенных и воспаленных лимфоузлов).
^ Поражение сердечно-сосудистой системы при инфекционных болезнях является следствием воздействия токсинов как на сердечную мышцу, так и на вегетативную нервную систему. Клинически это проявляется в изменениях частоты пульса и артериального давления. При аус-культации могут прослушиваться глухость сердечных тонов, возможно, шумы.
^ Поражение органов дыхания проявляется кашлем, мокротой, болями в груди. При перкуссии выявляется укорочение звука над очагом поражения, при аускультации - различные хрипы, ослабленное дыхание, жесткое дыхание.
Характерным для многих инфекционных заболеваний является гепатолиенальный синдром (увеличение печени и селезенки). Например, при брюшном тифе, сальмонел-лезе, вирусных гепатитах, малярии и др.
^ Со стороны органов пищеварения выявляются следующие клинические проявления: нарушение аппетита, тошнота, рвота, изменение стула. Характер стула является важным диагностическим признаком (при холере, дизентерии, вирусных гепатитах): учитываются консистенция, примеси, цвет, запах, кратность стула. Локализация боли в животе связана с очагом поражения. Например, боль " при ПТИ локализуется чаще в эпигастральной области, при шигеллезах - внизу живота и левой подвздошной области.
При инфекционной патологии возможно поражение мочевыделительной системы . Поражение почек возникает при лептоспирозах, геморрагических лихорадках. Проявляется поражение почек болями в пояснице, положительным симптомом Пастернацкого, изменением количества мочи (олигурия, полиурия, анурия) и качества мочи (протеинурия, гематурия). Изменение цвета мочи характерно для вирусных гепатитов (темная моча с оранжевой пеной).
При некоторых инфекциях возможна рефлекторная задержка мочи (при сыпном тифе).
^ Со стороны органов половой системы возможны воспалительные процессы (при бруцеллезе, при эпидемическом паротите), что приводит к бесплодию.
Поражение нервной системы выявляется почти при всех инфекционных заболеваниях и связано с интоксикацией.
Проявляется головной болью, нарушением сна. При тифоидных состояниях характерны бред, потеря сознания, галлюцинации.
При опросе пациента выявляются раздражительность, плаксивость, возбуждение, неадекватность поведения.
^ Для некоторых инфекций специфическим является поражение мозга и его оболочек (менингококковая инфекция, энцефалиты). Для них характерны менингиальные симптомы: ригидность затылочных мышц Кернига-Бруд-зинского, гиперестезия. Возможны параличи, парезы (дифтерия, полиомиелит).
^ При некоторых инфекционных заболеваниях возможны поражение суставов , их деформация, болезненность (бруцеллез, псевдотуберкулез).
На основании собранных данных необходимо выявить основной ведущий симптом, что позволяет поставить предварительный диагноз.
На современном этапе многие инфекционные заболевания протекают в стертой или атипичной форме, что затрудняет диагностику и своевременное проведение профи-лактических мероприятий. Поэтому особенное значение придается лабораторному подтверждению диагноза.
^ Материалом для лабораторного исследования могут быть (в зависимости от характера заболевания): кровь, спинномозговая жидкость, мокрота, кал, моча, дуоденальное содержимое, рвотные массы, промывные воды желудка, содержимое элементов сыпи, лимфоузлов, смывы со слизистых оболочек, трупный материал.
Материал, который отправляется в лабораторию, сопровождается направлением (форма № 204у). Материал доставляется в определенной упаковке, т. к. это заразный материал. При некоторых заболеваниях материал должен
Доставляться при температуре 37 °С (при менингококко-вой инфекции), на льду (при ротавирусной инфекции). При особо опасных инфекционных болезнях взятие материала, его упаковка и доставка проводятся с особыми мерами предосторожности.
^ Методы бактериологического исследования
Бактериологический метод - это посев материала на искусственные питательные среды для выделения чистой культуры возбудителя, определения чувствительности к антибиотикам.
^ Бактериоскопический метод . К этому методу прибегают редко, т. к. в материале от больного, кроме возбудителей болезни встречается сопутствующая микрофлора, которая под микроскопом может выглядеть, и как возбудитель инфекции. Но при таких заболеваниях, как малярия, возвратные тифы, менингококковая инфекция, прямая микроскопия необходима. Чаще таким методом исследуют кровь, лимфу, спинномозговую жидкость. _
^ Вирусологический метод - это выделения вируса путем посева на специфические среды (культура тканей, куриный эмбрион).
^ Серологический метод . Его цель - обнаружение антител в сыворотке крови или антигена в материале от больного. Все серологические исследования основаны на образовании комплекса «антиген - антитело», который визуально определяется выделением осадка, т. е. агглютинации.
РА - реакция агглютинации (реакция Видаля - при брюшном тифе, паратифах; реакция Райта - при бруцеллезе) - основа всех серологических реакций: РТГА, РПГА, РСК (модификация РА).
Оценка результатов проводится по титру антител или по нарастанию титра.
Глава 2. Основы эпидемиологии
Реакция иммунофлвдоресцендии (РИФ). Сущность метода заключается в использовании люминисцентного варианта реакции «антиген - антитело», которая происходит при соединении антигенов бактерий с соответствующими специфическими антителами, меченными флюоресцирующими красителями. Предварительный результат может быть выдан через 2 часа.
^ Дополнительные методы диагностики . В диагностике используются кожно-аллергнческие пробы (КАП).
Аллерген вводится внутрикожно или наносится на ска-рификационную кожу. У пациента через 24-48 часов на месте введения аллергена развивается воспалительная реакция (проба Бюрне при бруцеллезе; проба Манту при туберкулезе).
При некоторых инфекционных заболеваниях имеет диагностическое значение: общий анализ крови (при инфекционном мононуклеозе); биохимическое исследование крови - при желтухах; клиническое исследование спинномозговой жидкости, мочи, мокроты и др.
Для диагностики инфекционных заболеваний используют инструментальные методы исследования: рентгенологический, гастродуоденоскопический, УЗИ, фиброколоноско-пия, рентген - компьютерная томография, сканирование.
^ ЛЕЧЕНИЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Лечение инфекционных болезней должно быть комплексным. Для лечения используют препараты различного механизма действия. Это антибактериальные препараты, патогенетические, иммуностимулирующие и симптоматические средства. При назначении лечения необходимо учитывать возраст пациента, пол, индивидуальные особенности организма, степень тяжести заболевания, период болезни, наличие сопутствующих заболеваний.
Важнейшее место в лечении инфекционной патологии занимает этиотропная терапия.
^ К этиотропным , или антибактериальным, препаратам относятся: антибиотики, сульфаниламидные препараты, производные нитрофурана, производные 8-оксихинолина, противоцаразитарные средства, противовирусные препараты, сыворотки, иммуноглобулины, вакцины.
Антибиотики
Антибиотики - органические вещества, образующиеся в результате жизнедеятельности клеток.
Антибиотики подавляют рост микроорганизмов, их размножение, а также вызывают их гибель.
Основные группы антибиотиков
Группа пенициллина: пенициллин (калиевая, натрие-. вая, новокаиновая соль бензилпенициллина).
Полусинтетические пёнициллины - метициллин, окса-циллин, ампициллин, ампиокс.
Цефалоспорины: цефазолин (кефзол), цефатоксим (кла-форан), цепорин, цефалексин и др".
Пёнициллины, в основном, эффективны в отношении грамположительной микрофлоры, спирохет, лентоспир.
У цефалоспоринов более широкий спектр действия.
Тетрациклины (окситетрациклин, тетрациклин, мор-фоциклин,вметациклин, вибромицин, доксициклин) обладают широким спектром действия, они действуют на грам-положительную и грамотрицательную микрофлору,
Левомицетины - антибиотики также широкого спектра действия.
Антибиотики-аминогликозиды(канамицин, неомицин, мономицин, гентамицин) действуют на микроорганизмы, устойчивые к пенициллинам, левомицетину, тетрациклину.
Антибиотики-макролиды (эритромицин, ровамицин, макропен, олеандомицин) применяются при стафилококковых, стрептококковых и пневмококковых инфекциях.
Полимиксины - группа антибиотиков, эффективных в отношении грамотрицательных микроорганизмов, синег-нойной палочки.
Противогрибковые средства - нистатин, леворин, ам-фотерицин, низорал, дифлюкан, кетакефазол.
При назначении антибиотиков следует учитывать чувствительность бактерий, кратность применения в течение суток. Например, пенициллин должен вводиться не реже 4-6 раз в сутки. Если назначается несколько лекарственных препаратов, необходимо учитывать их совместимость. Нельзя совмещать антибиотики-аминогликозиды и стрептомицин.
Кроме того, антибиотики могут давать различные осложнения.
1. Аллергические реакции вызывают сыпь на коже, анафилактический шок.
2. Токсические реакции, вызванные стрептомицинами, которые оказывают влияние на слуховой нерв и вестибулярный аппарат; тетрациклинами, которые токсически воздействуют на печень; левомицетины угнетают функцию костного мозга.
3. Вызывают дисбактериозы антибиотики группы тет-рациклинов, левомИцетинов, гибнет нормальная микрофлора кишечника, активно размножается патогенная микрофлора (грибки, стафилококки).
^ Противовирусные препараты : ремантадин (эффективен в отношении вирусов гриппа типа А), интерфероны, ацикловар, виралекс, бонафтон, госсипол, теброфен и др.
Сульфаниламидные препараты- нарушают обменные процессы в микробных клетках и оказывают бактериоста-тическое действие.
Их подразделяют на препараты общего действия (суль-фадимезин, норсульфазол, сульфапиридазин) и препараты кишечного действия (фталазол, фтазин, сульгин, применяемые для лечения кишечных инфекций).
В настоящее время используют сульфаниламидные препараты пролонгированного действия (сульфапиридазин, сульфадиметоксин), они длительно задерживаются в организме. Их назначают 1-2 раза в сутки.
Широко применяются комбинированные сульфаниламидные препараты - бисептол, бактрим и др.
Сульфаниламидные препараты могут вызвать осложнения: тошноту, аллергические высыпания, выпадать в почках в виде кристаллов (кристаллурия). Их рекомендуется принимать после еды и запивать обильным щелочным питьем. Рекомендуется комбинировать введение сульфаниламидных препаратов с аскорбиновой кислотой.
Нитрофурановые препараты - фурациллин, фуразо-лидон, фурадонин, фуразолин - эффективны в отношении многих возбудителей инфекционных болезней. Они малотоксичны, редко наблюдается резистентность со стороны микроорганизмов.
Длительное применение этих препаратов может привести к поражению зрительного нерва и периферическим невритам.*
^ Лечебные сыворотки
Эти препараты содержат антитела против токсинов и микробов. Они готовятся из сыворотки крови животных или человека, у которых предварительно вырабатывают иммунитет к определенному возбудителю или токсину. Чаще используют антитоксические сыворотки: противог столбнячную, противодифтерийную, противогангренозную, противоботулйническую. Для профилактики анафилактического шока сыворотки вводят дробно, по методу Безредко. Сыворотки хранят в холодильнике при температуре 2-10 °С.
Перед введением необходимо проверить наименование сыворотки, срок годности, внешний вид, целостность ампулы, дозу, затем подогреть до 37-38 °С.
^ Схема введения сывороток
I доза - 0,1 мл разведенной сыворотки 1:100 (ампула с красной маркировкой) вводят внутрикожно в среднюю треть внутренней поверхности предплечья.
П доза - 0,1 мл цельной сыворотки (ампула с синей маркировкой) вводят подкожно в плечо.
Ш доза - полная доза сыворотки, вводят внутримышечно.
Интервалы между введением 30 минут. Если при внут-рикожном введении образуется папула размером до 0,9 см, проба считается отрицательной, можно продолжать введение сыворотки.
При больших размерах папулы введение сыворотки продолжается под руководством врача.
После введения всей дозы сыворотки за пациентом наблюдают не менее 1 часа.
Гамма-глобулины - белковая фракция сыворотки крови, выполняющая функцию антител.
Целесообразно вводить гамма-глобулины при отсутствии в них специфических антител (нормальный человеческий иммуноглобулин), они оказывают стимулирующее воздействие на обменные и иммунные процессы.
Гамма-глобулины могут быть также специфического действия: противолентоспирозный, противосибиреязвенный, коревой, гриппозный и др. Большие дозы гамма-глобулинов вводят по схеме Безредко, т. е. дробно.
Вакцинотерапия
В основе механизма действия вакцин лежит стимуляция защитных сил организма.
Вакцины назначают при хронических процессах (бруцеллез, туляремия), для профилактики рецидивов (брюшной тиф). Применяют вакцину в разгар болезни в сочетании с антибиотиками. Для лечения используют убитые вакцины. Их можно вводить подкожно, накожно, внутримышечно и даже внутривенно.
Реакции на введение вакцины могут быть местными, очаговыми и общими. Для снижения реактивности организма на введение вакцины ее вводят курсами, назначенная доза вводится двухэтапно с интервалом в полтора-два часа.
При серотерапии могут быть осложнения:
1) анафилактический шок;
2) сывороточная болезнь. Анафилактический шок отличается бурным, нередко
Молниеносным течением. У пациента возникает беспокойство, страх, через несколько минут - потеря сознания с развитием острой сердечно-сосудистой недостаточности, нарастает дыхательная недостаточность в результате брон-хоспазма, отека и стеноза гортани, может развиться отек легких.
Сывороточная болезнь развивается через 7-12 дней после лечения сывороткой (ботулизм, дифтерия). Проявляется повышением температуры тела, увеличением лимфатических узлов, крапивницей, болью в суставах и их отеком, отеком лица. Лечение проводится антигистаминными препаратами (супрастин, димедрол, преднизолон и др.).
Неотложная помощь при анафилактическом шоке
1. Прекратить введение препарата.
2. Послать за врачом.
3. Уложить пациента, приподняв ноги, голову повернуть набок.
4. Если аллерген ввели в конечность, то наложить жгут выше места введения. Место введения обколоть 0,1% -ным раствором адреналина (0,5-1 мл). Если аллерген вводился через рот - промыть желудок.
5. Нужно согреть пациента. Подать кислород.
6. При необходимости сделать искусственное дыхание и массаж сердца.
7. Можно ввести следующие препараты:
Преднизолон - 90-120 мл внутримышечно;
Адреналин (через 15 мин.) - 0,5 мл подкожно;
Эфедрин - 0,5 мл подкожно;
Димедрол - 0,5 мл внутривенно;
Коргликон - 0,5 мл внутривенно;
Глюконат кальция - 10% -ный 5 мл внутривенно;
Эуфиллин - 2,4% -ный 5 мл внутривенно.
^ Патогенетическая терапия
Патогенетическая терапия направлена на коррекцию нарушений внутренней среды организма. К патогенетическим средствам относятся:
1) сердечно-сосудистые препараты (коргликон, строфантин, валокордин и др.);
2) дезинтоксикационные средства (5%-ный раствор глюкозы, гемодез и др.);
3) регидратационные средства (раствор Рингер-Локка, «Трисоль», «Квартасоль», «Ацесоль» и др.);
4) дегидратационные препараты (фурасемид, манитол, ман-нит);
5) кортикостероидные препараты (преднизолон, дексаме-тазон и др.);
6) диетотерапия.
Симптоматическая терапия
Назначают препараты, облегчающие состояние больного. Это обезболивающие, жаропонижающие средства (анальгин, амидопирин, пенталгин, ацетилсалициловая кислота).
^ Средства неспецифической стимуляции защитных сил организма
К ним относят витамины, кровь и ее препараты и др. Насыщение организма витаминами, особенно аскорбиновой кислотой, витаминами группы А и В, улучшает обменные процессы в тканях, способствует их регенерации. Введение крови и ее препаратов снижает интоксикацию, улучшает питание тканей. К препаратам, повышающим защитные силы организма, следует отнести пиримидины - метилурацил, пентоксил.
Препараты солкосерил, актовегин применяют для улучшения обменных процессов и регенерации в тканях.
Общепринятый термин «инфекционные болезни» ввёл немецкий врач Кристоф Вильгельм Гуфеланд. Основные признаки инфекционных болезней:
Наличие специфического возбудителя как непосредственной причины заболевания;
Контагиозность (заразность) или возникновение нескольких (многих) случаев заболеваний, обусловленных общим источником инфекции (, сапронозы);
Нередко склонность к широкому эпидемическому распространению;
Цикличность течения (последовательная смена периодов болезни);
Возможность развития обострений и рецидивов, затяжных и хронических форм;
Развитие иммунных реакций к возбудителя;
Возможность развития носительства возбудителя.
Чем выше контагиозность заболевания, тем больше его склонность к широкому эпидемическому распространению. Болезни с максимально выраженной контаги-озностью, характеризующиеся тяжёлым течением и высокой летальностью, объединены в группу особо опасных инфекций (, натуральная оспа, , , Ласса, , Марбурга).
Цикличность течения свойственна большинству инфекционных заболеваний. Она выражается в последовательной смене определённых периодов болезни - инкубационного (скрытого), продромального (начального), периода основных проявлений (разгара болезни), угасания симптомов (ранней реконвалесценции) и выздоровления (реконвалесценции).
Инкубационный (скрытый) период - промежуток времени между моментом заражения (проникновения возбудителя в организм) и появлением первых клинических симптомов заболевания. Длительность различна при разных инфекциях и даже у отдельных больных, страдающих одним и тем же инфекционным заболеванием (см. Приложения, табл. 2). Она зависит от вирулентности возбудителя и его инфицирующей дозы, локализации входных ворот, состояния организма человека перед заболеванием, его иммунного статуса. Определение сроков карантина, проведение профилактических мероприятий и решение многих других эпидемиологических вопросов проводят с учётом продолжительности инфекционного заболевания.
Продромальный (начальный) период. Обычно продолжается не более 1-2 дней болезни, его наблюдают не при всех инфекциях. В продромальном периоде клинические признаки заболевания не имеют чётких специфических проявлений и зачастую одинаковы при разных заболеваниях: повышение температуры тела, головная боль, миалгии и артралгии, недомогание, разбитость, снижение аппетита и т.д.
Период основных проявлений (разгара) болезни. Характеризуется появлением и (часто) нарастанием наиболее характерных, специфических для конкретного инфекционного заболевания клинических и лабораторных признаков. Степень их выраженности максимальна при манифестных формах инфекции. По оценке этих признаков можно поставить правильный диагноз, оценить тяжесть заболевания, его ближайший прогноз, развитие неотложных состояний.
Различная диагностическая значимость симптомов позволяет подразделить их на решающие, опорные и наводящие.
Решающие симптомы наиболее характерны именно для конкретной инфекционной болезни (например, пятна Филатова-Коплика-Вельского при кори, геморрагическая «звёздчатая» сыпь с элементами некроза при менингококцемии).
Опорные симптомы типичны для данного заболевания, но их можно встретить и
при некоторых других (желтухи при вирусных гепатитах, менингеальные симптомы при менингитах и т.д.).
Наводящие симптомы менее специфичны и сходны при ряде инфекционных заболеваний (, головная боль, озноб и др.).
Период угасания симптомов (ранней реконвалесценции)
Следует за периодом разгара при благоприятном течении инфекционного заболевания. Характеризуется постепенным исчезновением основных симптомов. Одно из его первых проявлений - снижение температуры тела. Оно может происходить быстро, в течение нескольких часов (кризис), или постепенно, на протяжении нескольких дней заболевания (лизис).
Период выздоровления (реконвалесценции)
Развивается после угасания основных клинических симптомов. Клиническое выздоровление почти всегда наступает раньше, чем полностью исчезают морфологические нарушения, вызванные заболеванием.
В каждом конкретном случае длительность последних двух периодов инфекционного заболевания различна, что зависит от многих причин - формы болезни и её тяжести, эффективности проводимой терапии, особенностей иммунологического реагирования организма больного и т.д. При полном выздоровлении восстанавливаются все функции, нарушенные вследствие инфекционного заболевания, при неполном выздоровлении сохраняются те или иные остаточные явления.
У каждого больного течение инфекционного заболевания имеет индивидуальные особенности. Они могут быть обусловлены предшествующим физиологическим состоянием важнейших органов и систем (прекйфбидным фоном) пациента, характером его питания, особенностями формирования неспецифических и специфических защитных реакций, наличием предшествовавших вакцинаций и т.д. На состояние макроорганизма и, следовательно, на течение инфекционного заболевания оказывают влияние многочисленные факторы окружающей среды (температура, влажность, уровень радиации и др.).
Особое значение в развитии инфекционного заболевания у человека имеют социальные факторы (миграция населения, характер питания, стрессовые ситуации и др.), а также неблагоприятное воздействие ухудшающейся экологической обстановки: радиация, загазованность, канцерогенные вещества и т.д. Ухудшение внешней среды, наиболее заметное в последние десятилетия, оказывает активное влияние на изменчивость микроорганизмов, а также на формирование неблагоприятного преморбидного фона у человека (в частности, иммунодефицитных состояний). В результате типичная клиническая картина и течение многих инфекционных заболеваний существенно меняются. В практике инфекционистов укоренились такие понятия, как «классическое» и «современное» течение инфекционной болезни, его атипичные, абортивные, стёртые формы, обострения и рецидивы.
Атипичными формами инфекционного заболевания считают состояния, отличающиеся доминированием в его клинических проявлениях признаков, не свойственных данному заболеванию, или отсутствием типичных симптомов. Пример - преобладание менингеальных симптомов («менинготиф») или отсутствие розеолёзной экзантемы при . К атипичным формам относят и абортивное течение, характеризующееся исчезновением клинических проявлений заболевания без развития его наиболее типичных признаков. При стёртом течении болезни характерные для неё симптомы отсутствуют, а общие клинические проявления выражены слабо и кратковременны.
Обострением инфекционного заболевания считают повторное ухудшение общего состояния больного с нарастанием наиболее характерных клинических признаков заболевания после их ослабления или исчезновения. Если основные патогномо-ничные признаки заболевания вновь развиваются у больного уже после полного исчезновения клинических проявлений болезни, говорят о её рецидиве.
Помимо обострений и рецидивов в любой период инфекционной болезни возможно развитие осложнений. Их условно разделяют на специфические (патогенетически связанные с основным заболеванием) и неспецифические.
Виновником специфических осложнений бывает возбудитель данного инфекционного заболевания. Они развиваются вследствие необычной выраженности типичных клинических и морфологических проявлений болезни (например, острая печёночная энцефалопатия при вирусных гепатитах, язв подвздошной кишки при ) либо по причине атипичных локализаций тканевых повреждений (например, эндокардит или артрит при сальмонеллёзе).
Неспецифическими считают осложнения, вызванные микроорганизмами другого вида (например, бактериальная при гриппе).
Наиболее опасные осложнения инфекционных заболеваний - инфекционнотоксический шок (), острая печёночная энцефалопатия, острая почечная недостаточность (ОПН), отёк мозга, отёк лёгких, а также гиповолемический, геморрагический и анафилактический шоки. Они рассмотрены в соответствующих главах специальной части учебника.
Многим инфекционным заболеваниям свойственна возможность развития микробного носительства. Носительство - своеобразная форма инфекционного процесса, при которой макроорганизм после интервенции возбудителя не способен полностью его элиминировать, а микроорганизм не в состоянии больше поддерживать активность инфекционного заболевания. Механизмы развития но-сительства до настоящего времени изучены недостаточно, методы эффективной санации хронических носителей до сих пор в большинстве случаев не разработаны. Предполагают, что в основе формирования носительства лежит изменение иммунных реакций, при котором проявляются избирательная толерантность иммунокомпетентных клеток к возбудителя и неспособность мононуклеарных фагоцитов к завершённому фагоцитозу. Формированию носительства могут способствовать врождённые, генетически обусловленные особенности макроорганиз-} ма, а также ослабление защитных реакций вследствие перенесённых ранее и сопутствующих заболеваний, пониженная иммуногенность возбудителя (снижение его вирулентности, трансформация в L-формы) и прочие причины. С формированием носительства связывают такие факторы, как хронические воспалительные заболевания разных органов и систем, , дефекты лечения, характер течения инфекционного заболевания и т.д.
Длительность носительства различных патогенных микроорганизмов может варьировать чрезвычайно широко - от нескольких дней (транзиторное носительство) до месяцев и лет (хроническое носительство); иногда (например, при брюшном тифе) носительство может сохраняться пожизненно.
Под инфекционной болезнью следует понимать индивидуальный случай определяемого лабораторно и/или клинически инфекционного состояния данного макроорганизма, обусловленного действием микробов и их токсинов, и сопровождающегося различными степенями нарушения гомеостаза. Это частный случай проявления инфекционного процесса у данного конкретного индивидуума. Об инфекционной болезни говорят тогда, когда происходит нарушение функции макроорганизма, сопровождающееся формированием патологического морфологического субстрата болезни.
Для инфекционного заболевания характерны определенные стадии развития:
1. Инкубационный период - время, которое проходит с момента заражения до начала клинических проявлений болезни. В зависимости от свойств возбудителя, иммунного статуса макроорганизма, характера взаимоотношений между макро- и микроорганизмом инкубационный период может колебаться от нескольких часов до нескольких месяцев и даже лет;
2. Продромальный период - время появления первых клинических симптомов общего характера, неспецифических для данного заболевания, например слабость, быстрая утомляемость, отсутствие аппетита и т. д.;
3. Период острых проявлений заболевания - разгар болезни. В это время проявляются типичные для данного заболевания симптомы: температурная кривая, высыпания, местные поражения и т. п.;
4. Период реконвалесценции - период угасания и исчезновения типичных симптомов и клинического выздоровления.
Не всегда клиническое выздоровление сопровождается освобождением макроорганизма от микроорганизмов. Иногда на фоне полного клинического выздоровления практически здоровый человек продолжает выделять в окружающую среду патогенные микроорганизмы, т.е. наблюдается острое носительство, иногда переходящее в хроническое носительство (при брюшном тифе - пожизненное).
Заразность инфекционной болезни - свойство передавать возбудителя от инфицированного к здоровому восприимчивому организму. Инфекционные болезни характеризуются воспроизводством (размножением) заразного начала, способного вызвать инфекцию у восприимчивого организма.
Инфекционные заболевания широко распространены среди населения . По массовости они занимают третье место после сердечно-сосудистых и онкологических болезней. Инфекционные болезни отрицательно влияют на здоровье людей и наносят значительный экономический ущерб. Существуют кризисные инфекционные болезни (например, ВИЧ-инфекция), которые в силу своей высокой эпидемичности и летальности угрожают всему человечеству.
Инфекционные болезни различают по степени распространенности среди населения; условно их можно разделить на пять групп:
Имеющие наибольшую распространенность (более 1000 случаев на 100 000 населения) - грипп, ОРВИ;
Широко распространенные (более 100 случаев на 100 000 населения) - вирусный гепатит А, шигеллезы, острые кишечные заболевания неустановленной этиологии, скарлатина, краснуха, ветряная оспа, эпидемический паротит;
Часто встречающиеся (10-100 случаев на 100 000 населения) - сальмонеллезы без брюшного тифа, гастроэнтероколиты установленной этиологии, вирусный гепатит В, коклюш, корь;
Сравнительно малораспространенные (1-10 случаев на 100 000 населения) - брюшной тиф, паратифы, иерсиниозы, бруцеллез, менингококковая инфекция, клещевой энцефалит, геморрагические лихорадки;
Редко встречающиеся (менее 1 случая на 100 000 населения) - полиомиелит, лептоспироз, дифтерия, туляремия, риккетсиозы, малярия, сибирская язва, столбняк, бешенство.
35. Источник инфекции. Пути и способы распространения
Условием возникновения инфекционной болезни является наличие трех элементов:
Источника возбудителя инфекции;
Путей передачи возбудителя;
Восприимчивости организма.
1. Источник инфекции. Для того чтобы произошло заражение, должен быть источник инфекции. Источником инфекции является тот объект, который служит местом естественного пребывания и размножения возбудителей в котором идет процесс естественного накопления заразного начала и из которого возбудитель может тем или иным путем заражать здоровых людей. Таким источником является зараженный человек или зараженное животное. Они могут быть источниками инфекции на протяжении болезни, в период выздоровления (реконвалесценции) и в период носительства. Предметы внешней среды не могут быть источниками инфекции, так как на них возбудители живут в течение ограниченного срока, лишь организм человека или животного для патогенных микробов является единственной и оптимальной средой для размножения.
По характеру источников инфекции все инфекционные заболевания делятся на три группы: антропонозы (единственный источник инфекции - человек); антропозоонозы (источник - животное и человек); зоонозы (основной источник - животное, и болеют только животные).
2. Механизм передачи возбудителя инфекции - это способ перехода возбудителя из зараженного организма в незараженный.
В зависимости от первичного нахождения возбудителя в организме человека различают четыре механизма передачи инфекции:
1) воздушно–капельный;
2) фекально–оральный (пищевой);
3) трансмиссионный;
4) контактно–бытовой.
3. Третьим звеном эпидемиологического процесса является восприимчивый коллектив людей. При этом эпидемиологов интересует не столько восприимчивость каждого индивида, сколько степень восприимчивости населения в целом к данной инфекционной болезни. Степень восприимчивости складывается из очень многих моментов: состояние иммунитета, социальные условия, культурные навыки, полноценное питание, возраст.
36. Взаимодействие микроба с организмом. Формы течения инфекции.
В зависимости от свойств возбудителя , условий заражения, иммунологических особенностей макроорганизма формируются различные формы инфекционного процесса, который может протекать в виде носительства, латентной инфекции и инфекционной болезни .
При носительстве возбудитель размножается, циркулирует в организме, происходит формирование иммунитета и очищение организма от возбудителя, но отсутствуют субъективные и клинически выявляемые симптомы болезни (нарушение самочувствия, лихорадка, интоксикация, признаки органной патологии). Такое течение инфекционного процесса характерно для ряда вирусных и бактериальных инфекций (вирусного гепатита А, полиомиелита, менингококковой инфекции и некоторых других). О подобном течении инфекционного процесса можно судить по наличию специфических антител у лиц, не имевших клинических проявлений данной инфекционной болезни и не иммунизированных против нее.
Различают следующие виды носительства : реконвалесцентное, иммунное, «здоровое», инкубационное, транзиторное.
При латентной инфекции инфекционный процесс также длительно не проявляет себя клинически, но возбудитель сохраняется в организме, иммунитет не формируется и на определенном этапе при достаточно длительном сроке наблюдения возможно появление клинических признаков болезни. Такое течение инфекционного процесса наблюдается при туберкулезе, сифилисе, герпетической инфекции, цитомегаловирусной инфекции и др.
Перенесенная в той или иной форме инфекции не всегда гарантирует от повторного заражения, особенно при генетической предрасположенности, обусловленной дефектами в системе специфических и неспецифических защитных механизмов, или кратковременности иммунитета. Повторное заражение и развитие инфекции, вызванной тем же возбудителем, обычно в форме клинически выраженной инфекционной болезни (например, при менингококковой инфекции, скарлатине, дизентерии, роже, называются реинфекцией. Одновременное возникновение двух инфекционных процессов называется микст-инфекцией. Возникновение инфекционного процесса, вызванного активацией нормальной флоры, населяющей кожу и слизистые оболочки, обозначается как аутоинфекция. Последняя развивается, как правило, в результате резкого ослабления защитных механизмов, в частности приобретенного иммунодефицита. Например в результате тяжелых оперативных вмешательств, соматических заболеваний, применения стероидных гормонов, антибиотиков широкого спектра действия с развитие дисбактериоза, лучевых поражений и др. Возможно также на фоне инфекции, вызванной одним возбудителем; заражение и развитие инфекционного процесса, вызванного другим видом возбудителя; в этих случаях говорят о суперинфекции.
Для изучения патогенеза инфекции , разработки методов ее диагностики, лечения и профилактики широко используют экспериментальную инфекцию, т. е. воспроизведение инфекции на лабораторных животных. Несмотря на большое значение экспериментальной инфекции, полученные результаты применительно к человеку нуждаются в подтверждении в клинических условиях.
Формы инфекционного процесса в зависимости от клинических проявлений. Инфекционный процесс может протекать в форме заболевания, причем различают формы типичные, атипичные, стертые, в зависимости от того, насколько выражены симптомы этого заболевания. При некоторых вирусных инфекциях наблюдается персистенция (лат.persisto- оставаться). Персистирующая инфекция проявляется в форме латентной, хронической или медленной инфекции. Пример латентной инфекции- герпес, хронической- гепатит В. Медленные инфекции характеризуются длительным инкубационным периодом, постепенным нарастанием симптомов и летальным исходом. Это такие прогрессирующие болезни, как подострый склерозирующий панэнцефалит(ПСПЭ), рассеянный склероз, болезнь Крейтцфельда-Якоба и другие. Не всегда заражение ведет к развитию клинических проявлений болезни. Существуют бессимптомные формы инфекционного процесса. К ним относятся латентная форма инфекции и носительство. Латентная или скрытая форма инфекции при неблагоприятных условиях переходит в клинически выраженную форму(туберкулез, герпес, СПИД). Носительство - это бессимптомная форма инфекции, при которой микробы живут и размножаются в организме, причем носитель, оставаясь здоровым, является источником инфекции для окружающих. Носительство может сформироваться после перенесенного заболевания(брюшной тиф, вирусный гепатит В) - это носительство реконвалесцентов.
Носительство может сформироваться и вне связи с перенесенным заболеванием. Это так называемое здоровое носительство(дифтерия, полиомиелит).
Вторичная инфекция - это осложнение основного инфекционного заболевания, вызванное другим видом микробов: например, присоединение стафилококковой инфекции при гриппе. Реинфекция- повторное заражение тем же видом возбудителя после перенесенного заболевания, например, при дизентерии, гонорее и других болезнях, которые не оставляют иммунитета. Суперинфекция- новое заражение тем же видом возбудителя при наличии еще не закончившегося заболевания. Нередко наступает в больничных условиях, при острых и хронических заболеваниях, например, при туберкулезе. Рецидив- возврат клинических проявлений болезни за счет оставшихся в организме возбудителей, например, рецидивы при остеомиелите, ангине, рожистом воспалении.