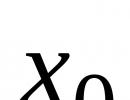Anatomické informácie o epifýzovej oblasti mozgu na chirurgickú liečbu. Anomálie vývoja komorového systému a subarachnoidálneho priestoru Foramen of Monroe
Ľudský mozog obsahuje štyri dutiny naplnené tekutinou nazývané komory. Funkcia týchto komôr- tvorba a cirkulácia mozgovomiechového moku.
Komory mozgu obsahujú cerebrospinálny mok, ktorý cirkuluje v celom mozgu a mieche. V ľudskom mozgu sú celkovo štyri komory, ktoré tvoria komorový systém. Nazývajú sa postranné komory, ako aj tretia a štvrtá komora.
Existujú dve bočné komory, pravá a ľavá, ktoré sa nachádzajú v mozgových hemisférach. Bočné komory sú najväčšie komory mozgu. Hlavnou funkciou mozgovomiechového moku je chrániť mozog a miechu pred fyzickým zranením.
Komorový systém
Všetky štyri komory ľudského mozgu sa vyvíjajú z centrálneho kanála embryonálnej nervovej trubice, zvyčajne počas prvého trimestra tehotenstva. Všetky komory, bočné, tretia a štvrtá, sú navzájom spojené. Štvrtá komora sa zužuje a pokračuje do centrálneho kanála miechy. Pravá a ľavá bočná komora sú umiestnené hlboko vo vnútri mozgových hemisfér, tesne pod corpus callosum, zatiaľ čo tretia komora sa nachádza v diencephalon, medzi pravým a ľavým talamom.
Štvrtá komora je v hornej polovici medulla oblongata. Ide o kosoštvorcovú dutinu, ktorá sa spája so subarachnoidálnym priestorom cez laterálny foramen Luschka a stredný foramen Magendie. Dve bočné komory sú spojené s treťou komorou v interventrikulárnom foramen, tiež známemu ako Foramen Monroe. Foramen Monroe je úzky otvor oválneho tvaru, cez ktorý prechádza cerebrospinálny mok z bočných komôr do tretej komory.
Tretia komora sa potom pripojí k štvrtej komore, čo je dlhá úzka štruktúra. Každá z bočných komôr má tri procesy, predný alebo frontálny proces, zadný alebo okcipitálny proces a dočasný proces. Vnútro komôr je lemované epiteliálnou membránou známou ako ependyma.
Cirkulácia cerebrospinálnej tekutiny
Komorový systém mozgu obsahuje cerebrospinálny mok (CSF).
Špecializovaná štruktúra, ktorá produkuje cerebrospinálny mok, sa nazýva choroidný plexus. Táto štruktúra sa nachádza v bočnej, tretej a štvrtej komore mozgu. Táto štruktúra obsahuje modifikované ependymocyty, ktoré produkujú cerebrospinálny mok. Cerebrospinálny mok prúdi z laterálnych komôr do tretej komory, cez foramen Monro alebo interventricular foramen a potom do štvrtej komory. Zo štvrtej komory vstupuje do centrálneho miechového kanála a dutiny subarachnoidálneho priestoru cez stredný foramen Magendie a dva bočné otvory Luschka. Nie len veľké množstvo cerebrospinálny mok vstupuje do centrálneho kanála. V subarachnoidálnom priestore je cerebrospinálny mok absorbovaný do venóznej krvi špecializovanými štruktúrami známymi ako arachnoidálne granulácie. Pôsobia ako jednosmerné ventily, ktoré umožňujú prechod mozgovomiechového moku do krvného obehu, keď tlak mozgovomiechového moku prekročí žilový tlak
tlak. Ale neumožňujú tekutine prejsť späť do subarachnoidálneho priestoru (mozgu), keď je venózny tlak vyšší ako tlak cerebrospinálnej tekutiny.
Komorové funkcie
V mozgu Hlavnou funkciou komôr je chrániť mozog prostredníctvom tlmenia nárazov . Cerebrospinálny mok produkovaný v komorách pôsobí ako vankúš, ktorý chráni mozog a minimalizuje dopad akéhokoľvek druhu fyzickej traumy. CSF tiež odstraňuje odpadové produkty, ako sú škodlivé metabolity alebo drogy z mozgu, okrem transportu hormónov do rôznych častí mozgu. CSF tiež poskytuje nadnášanie mozgu, čo zase pomáha znižovať hmotnosť mozgu. Skutočná hmotnosť ľudský mozog 1400 g, ale len preto, že pláva v mozgovomiechovom moku, jeho čistá hmotnosť sa rovná 25 g. To pomáha zmierniť tlak na základňu mozgu.
Niektoré choroby môžu ovplyvniť komorový systém, medzi nimi sú hydrocefalus, meningitída a ventrikulitída. Hydrocefalus sa môže vyskytnúť, keď je produkcia mozgovomiechového moku väčšia ako jeho absorpcia, alebo keď je jeho prietok cez otvory zablokovaný. Na druhej strane, meningitída a ventrikulitída môžu byť spôsobené infekciou. Komorové CT môže byť užitočné pri štúdiu rôznych psychiatrických porúch. Niektorí Vedecký výskum ukázali, že komory niektorých pacientov so schizofréniou sú väčšie ako komory zdravých ľudí. Nie je však úplne jasné, či túto dilatáciu spôsobuje schizofrénia alebo či je porucha spôsobená dilatáciou komôr. Komory sú však jednou z dôležitých štruktúr potrebných na bezproblémové fungovanie mozgových funkcií.
Objednanie sa k lekárovi je úplne bezplatné. Nájdite správneho špecialistu a dohodnite si stretnutie!
767 0
Anatómia epifýzy a priľahlých štruktúr
Telo epifýzy je malý oválny alebo okrúhly útvar s priemerom 5 až 10 mm.Nachádza sa v kvadrigeminálnej cisterne a susedí so zadnou stenou tretej komory, nad slezinou corpus callosum, vankúšmi vizuálneho talamu na boku, kvadrigeminálnou doskou a vrcholom cerebelárneho vermis pod a vzadu.
Epifýzové telo pozostáva z kraniálnych a kaudálnych vrstiev, medzi ktorými sa nachádza takzvané epifýzové vybranie.
Tretia komora je lievikovitá, úzka medzera v projekcii strednej čiary mozgu. Cez Foramin Monroe vpredu a hore komunikuje s dvoma laterálnymi komorami a za - cez Sylviov akvadukt - so štvrtou komorou (obr. 1).
Obr.1. Schematické znázornenie tretej komory, epifýzy a priľahlých štruktúr v strednej cai ittalyga (a), axiálnej (b) a frontálnej (rez na úrovni massa intermedia tretej komory) (c) rovine:
1 - chiazma, 2 - ústup zrakového nervu, 3 - lamina terminalis, 4 - hypotalamická ryha, 5 - massa intermedia, 6 - predná komisura, 7 - zobák corpus callosum, 8 - foramen jMonpo, 9 - septum pellucidum, 10 - fornix, 11 - plexus chorioidea tretej komory, 12 - corpus callosum, 13 - horný list tela choroidea, 14 - dolný list tela choroidea, 15 - vnútorná žila, 16 - sínus sagitalis inferior, 17 - stria medullaris thalami , 18 - supraepifýzová recesia, 19 - komisúra vodítok, 20 - epifýzové telo, 21 - splenium corpus callosum, 22 - Galenova žila, 23 - rovný sínus, 24 - precentrálna cerebelárna žila, 25 - vrchol mozočku, temicepsapex 26 - kvadrigeminálna cisterna, 27 - cerebello - mezencefalická cisterna, 28 - horné velum, 29 - štvrtá komora, 30,31 - dolné a horné tuberkuly kvadrigeminálnej platničky, 32 - cerebrálny akvadukt, 33 - 34 epifýza - recessor pineal, 35 - tegmentum stredného mozgu, 36 - mostík, 37 - mastoidné telo, 38 - premamilárna membrána, 39 - infundibulum tretej komory, 40 - stopka hypofýzy, 41 - hlavica jadra caudatus, 42 - stĺpiky fornixu 43 - subkortikálne jadrá, 44 - tretia komora, 45 - optická podložka, 46 - okcipitálne laloky, 47 - predné rohy laterálnych komôr, 48 - perikalosálne artérie, 49 - cievnatka plexus laterálnej komory, 50 - prechod komôr tela choroidea tretej komory do plexus choroidea laterálnej komory cez choroidálnu trhlinu, 51 - tela choroidea a vnútorné žily v ňom zahrnuté.
V tretej komore je strecha, dno, predná, zadná a dve bočné steny.
Strecha tretej komory je mierne zakrivená smerom nahor a siaha od foramenu Monro vpredu k supraepifyzálnemu vybraniu vzadu. Nachádzajú sa v nej štyri vrstvy: neurónová vrstva (klenba), dve priesvitné membrány arachnoidálnej membrány tela choroidea a medzi nimi umiestnená cievna vrstva – tzv. cievny základ tretej komory (tela choroidea ventriculi tertii).
Cievna vrstva je vytvorená zo zadných mediálnych vilóznych artérií a ich vetiev a dvoch vnútorných mozgových žíl s ich prítokmi. Práve v tejto vrstve je vytvorený choroidný plexus tretej komory, ktorého fimbria voľne visí do dutiny tretej komory.
Strecha tretej komory je po stranách obmedzená medzerou umiestnenou medzi laterálnym okrajom fornixu a superomediálnym povrchom optického talamu. Cez túto medzeru, ktorá sa nazýva vilózna (choroidálna), prechádza choroidálny plexus tretej komory do choroidálneho plexu laterálnej komory.
Zadná stena tretej komory, ktorá je súčasťou epifýzovej oblasti, siaha od supraepifyzálneho vybrania hore k ústnym častiam akvaduktu Sylvius pod ním. Pri pohľade spredu pozostáva zadná stena tretej komory zhora nadol z nasledujúcich útvarov - supraepifýzny výklenok, komizúra vodítok, epifýza a jej výklenok, zadná komizúra a mozgový akvadukt (obr. 2).

Obr.2. Anatomická vzorka mozgu (stredný sagitálny rez):
1 - chiazma, 2 - infundibulum tretej komory, 3 - predná komisura, 4 - foramen Monroe, 5 - septum pellucida, 6 - fornix, 7 - talamus optic, 8 - corpus callosum, 9 - zadná komisúra, choroidea a do nej začlenené vnútorné žily, 11 - splenium corpus callosum, 12 - epifýza, 13 - Galenova žila, 14 - kvadrigeminálna cisterna, 15 - quadrigeminálna platnička, 16 - vrchol cerebelárneho vermis, cerebrálny aque 18 - horný velum, 19 - štvrtá komora, 20 - tegmentum stredného mozgu, 21 - mastoidné telo, 22 - premamilárna membrána.
Supraepifyzálne vybranie je tvorené horným povrchom epifýzy pod a spodnou vrstvou tela choroidea tretej komory hore. Epifýzové telo sa rozprestiera v zadnej časti do kvadrigeminálnej cisterny a ako je uvedené vyššie, je rozdelené na kraniálnu a kaudálnu vrstvu. Komisúra pijavice, ktorá spája dve vodítka, je súčasťou lebečnej vrstvy epifýzy a zadná komizúra je súčasťou kaudálnej vrstvy. Ústny otvor cerebrálneho akvaduktu má tvar trojuholníka, ktorého základňu tvorí zadná komisura a bočné steny tvorí centrálna sivá hmota stredného mozgu.
Bočné steny zadných častí tretej komory sú tvorené vizuálnymi tuberositami. V dolnom smere prechádza zrakový talamus do hypotalamu, prechodovou hranicou medzi nimi je nie vždy jasne definovaná hypotalamická ryha, prebiehajúca od foramen Monro po akvadukt Sylvius. V hornej časti laterálnej steny tretej komory je mierne vystupujúci záhyb - striae medullaris thalami. Táto formácia sa rozprestiera vpredu od vodítka pozdĺž superomediálneho povrchu vizuálneho talamu v blízkosti pripojenia spodnej vrstvy cievnej základne. Vodítka vyzerajú ako malé pozdĺžne vyvýšenia umiestnené pred epifýzou na dorzomediálnom povrchu zrakového talamu.
Massa intermedia (pozri obr. 1) sa vyskytuje približne v 75 % prípadov a nachádza sa vo vzdialenosti 2,5 – 6,0 mm za foramen Monro.
Arteriálne zásobovanie krvou
Zadná mediálna vilózna artéria hrá hlavnú úlohu v prekrvení oblasti epifýzy a nádorov tejto lokalizácie. Často vzniká zo segmentu P-2A zadnej mozgovej tepny a často je reprezentovaný niekoľkými kmeňmi. Zadná mediálna vilózna artéria nasleduje paralelne a mediálne k zadnej cerebrálnej artérii a smeruje ku kvadrigeminálnej cisterne.Ďalej prechádza na stranu epifýzy, zaujíma vertikálnu polohu a je zapustená do stropu tretej komory. V štruktúre posledne menovanej prebieha zadná mediálna vilózna artéria mediálne a paralelne so zodpovedajúcou vnútornou mozgovou žilou a dodáva krv do choroidálneho plexu tretej komory.
Na svojej ceste zadná mediálna vilózna artéria vydáva vetvy do tegmentu stredného mozgu, mediálneho a laterálneho geniculate tela, do kvadrigeminálnej platničky, do vankúša a strednej časti zrakového talamu a nakoniec do epifýzy. a komisuru vodítok.Tepna epifýzy do nej vstupuje zboku a v 30% prípadov je telo epifýzy jednosmerne zásobované krvou.
Ďalším zdrojom krvného zásobovania formácií epifýzy je dlhá obopínajúca tepna, ktorá môže byť reprezentovaná niekoľkými kmeňmi (až 4). Najčastejšie začína zo segmentov P-1 alebo P-2A zadnej cerebrálnej artérie a prebieha paralelne so zadnou cerebrálnou artériou, ohýba sa okolo stredného mozgu, kde dáva vetvy k mozgovej stopke a genikulárnym telám. Koncové vetvy tepny dosahujú kvadrigeminálnu platničku a zásobujú krvou hlavne colliculi superior.
Keďže koncové vetvy a. zoster dodávajú krv do dorzolaterálnej a pretektálnej časti stredného mozgu, oklúzia tejto tepny môže spôsobiť rozvoj Parinaudovho syndrómu. Počet vetiev danej tepny ku kvadrigeminálnej platničke je nepriamo úmerný počtu vetiev zadnej mediálnej vilóznej platničky zásobujúcej kvadrigeminálnu platničku.
Venózny systém žily Galen
Hlavnou venóznou cievou epifýzy je Galenova žila (veľká žila mozgu). Vzniká spojením jej hlavných prítokov – vnútornej a bazálnej mozgovej žily (obr. 3).
Obr.3. Schematické znázornenie systému veľkej mozgovej žily a vetiev zadných vilóznych artérií:
1 - zadná tepna corpus callosum; 2, 25 - mediálne žily krku; 3, 24 - žily bočných komôr; 4, 22 - zadné mediálne vilózne artérie; 5, 23 - bazálne žily (Rosenthal); 20 - žily vizuálneho talamu; 8, 13 - zadné a predné ventrikulomedulárne žily; 9 - choroidný plexus laterálnej komory; 11 - zadné mediálne vilózne žily; 14 - nucleus caudate; 15 - povrchné a hlboké žily hlavy nucleus caudate; 16 - interventrikulárny otvor Monroe; 17 - žily priehľadného septa; 18 - talamostriatálna žila; 19 - vizuálny talamus; 20 - žily vizuálneho talamu; 21 - vnútorná žila mozgu; 26 - veľká žila mozgu (Galena); 27 - priamy sínus. (Konovalov A.N., Blinkov S.M., Pucillo M.V. Atlas neurochirurgickej anatómie. M.: Medicína, 1990)
Dĺžka hlavného kmeňa veľkej mozgovej žily je variabilná a pohybuje sa od 0,2 do 3 cm, v priemere od 0,5 do 0,9 cm.Zvyčajne susedí so spodným povrchom sleziny corpus callosum. Pred vstupom do priameho sínusu sa rozširuje a vytvára takzvanú ampulku Galenovej žily. Medzi priamym sínusom a Galenovou žilou je vytvorený uhol, otvorený smerom nadol a mierne dozadu, ktorého veľkosť sa mení: 45-60° v brachycefaloch a do 100-125° v dolichocefaloch. K tvorbe Galenovej žily môže dôjsť buď na prednom okraji sleziny corpus callosum (ak je žila dlhá), alebo na jej zadnom okraji.
Párová vnútorná cerebrálna žila je vytvorená vo foramen Monro spojením septálnych, talamostriatálnych a vilóznych žíl. Obe vnútorné žily prebiehajú zozadu ako súčasť cievnej základne tretej komory. Vlievajú sa do nich subependymálne žily postranných komôr, často bazálne (Rosenthal) a vnútorné okcipitálne žily.
Salamon & Hung rozdeľuje bazálnu žilu na tri segmenty: predný alebo priamy segment; stredný alebo stopkový; a zadný alebo zadný mezencefalický segment. Koncová časť bazálnej žily odteká buď do galenitu alebo do vnútornej žily.
Existuje niekoľko možností pre vzťah týchto dôležitých venóznych kolektorov:
1) obe bazálne žily prúdia do žily Galen;
2) bazálne žily prúdia do vnútorných žíl mozgu;
3) bazálne žily prúdia na jednej strane do vnútornej žily a na druhej strane do Galénovej žily.
Okrem hlavných vnútorných a bazálnych žíl prúdiacich do žily Galén existuje mnoho menších prítokov - precentrálna cerebelárna žila, vnútorná okcipitálna žila, zadná perikallosálna žila, epifýza, zadná mezencefalická žila a zadná žila laterálnej komory. Počet prítokov žily Galen sa pohybuje od 4 do 15.
Vnútorná okcipitálna žila zhromažďuje krv z inferomediálneho povrchu okcipitálneho laloku, nasleduje vpredu a mediálne a odteká do žily Galen. IN v ojedinelých prípadoch prúdi do bazálnej žily alebo vnútornej žily mozgu. Niektorí autori poznamenávajú, že hemianopsia, ktorá sa v niektorých prípadoch vyskytuje pri použití supratentoriálneho prístupu, môže byť spôsobená poškodením tejto žily. Zadná perikalózna žila je vytvorená na dorzálnom povrchu corpus callosum, nasleduje v zadnom smere paralelne so zadnou perikalóznou artériou a vlieva sa do žily Galenovho systému.
Precentrálna cerebelárna žila je vytvorená v štvoruholníkovom laloku mozočku, na vrchole a v klivuse vermis a prúdi do dolného polkruhu Galenovej žily.
Žily epifýzy sú reprezentované vnútornými a vonkajšími plexusmi, ktoré pozostávajú z niekoľkých žilových kmeňov (od 1 do 5), ktoré sa spájajú do jedného kmeňa a prúdia do žily Galen.
Priamy sínus je vytvorený za splenium corpus callosum sútokom dolného sagitálneho sínusu a vény Galen (obr. 1a), potom nasleduje dorzálne nadol a dosahuje sínusovú drenáž.
Anatómia stredného mozgu
Stredný mozog je najmenšia časť mozgu. Dorzálne sa rozprestiera od spodnej časti tela epifýzy k zadnému okraju kvadrigeminálnej platničky a ventrálne od mastoidné telá k prednému okraju mosta; obsahuje cerebrálny akvadukt, ktorý spája tretiu a štvrtú komoru mozgu. Dorzálna časť stredného mozgu zahŕňa kvadrigeminálnu platničku, ventrálnu časť - mozgové stopky a zadnú perforovanú substanciu, laterálnu časť - kvadrigeminálne ramená (obr. 4).
Obr.4. Schematické znázornenie stredného mozgu: a) dorzálny povrch a b) prierez na úrovni superior colliculi quadrigeminálny.
1 - horná cerebelárna stopka, 2,3 - rukoväte dolných a horných hrbolčekov (brachia colliculi inferior et superior), 4 - vnútorné genikulárne telo, 5 - epifýzové telo, 6 - optický hrbolček, 7 - vodítko trojuholníka, 8 - foramen of Monroe, 9 - fornix, 10 - laterálna komora, 11 - tretia komora, 12 - massa intermedia, 13 - komisura vodítok, 14 - vankúš zrakového talamu, 15, 16 - horné a dolné tuberkuly štvorklanného nervu, trochlear 17 nerv, 18 - uzdička velum, 19 - štvrtá komora, 20 - horná komora, 21 - spodina stopky (pyramídový trakt), 22 - červené jadro, 23 - mediálny lemniscus, 24 - mozgový akvadukt, 25 - periakveduktálna sivá hmota , 26 - jadro tretieho nervu, 27 - substantia nigra, 28 - tretí nerv.
Stredný mozog z diencefalickej oblasti je orálne ohraničený drážkou umiestnenou medzi optickým traktom a mozgovou stopkou. Kaudálne k mostu je ohraničená pontomezencefalickou ryhou. Ten zase začína od foramen cecum, prechádza okolo mozgových stopiek a spája sa s laterálnym mezencefalickým sulcusom, čo je vertikálna drážka medzi tegmentom a základňou mozgového stopky.
Kvadrigeminálna platnička sa rozprestiera od základne epifýzy k prednému okraju horného vela. Skladá sa zo štyroch častí, z ktorých každá je vyvýšená plošina v tvare pologule. Obe predné elevácie sa nazývajú horné a dve zadné menšie tuberkulózy sa nazývajú dolné tuberkulózy. Pozdĺžna drážka medzi tuberkulami v zadnej časti je obmedzená dvoma zväzkami svetelných vlákien, ktoré idú do horného velum a nazývajú sa uzdička predného medulárneho vela. Laterálne od základne uzdičky vystupuje trochleárny nerv na každej strane.
Každý tuberkulum prechádza smerom von do rukoväte štvorklanného nervu. Horná rukoväť štvorklanného nervu sa tiahne od horného tuberkula, ktorý sa tiahne vo forme jasne definovanej svetelnej šnúry medzi očným tuberkulom a mediálnym genikulárnym telom a mizne v oblasti laterálneho genikulárneho tela. Špičkový colliculus, horná rukoväť štvorklanného nervu, laterálne genikulárne telo a vankúš optického talamu sa pripájajú k optickému traktu. Spodná rukoväť štvorklanného nervu sa tiahne od dolného tuberkula, ktorý vyzerá ako krátky prúžok skrývajúci sa pod stredným genikulárnym telom.
Bazálny povrch pedikúl veľký mozog spolu so zadnou perforovanou substanciou tvorí ventrálnu časť medzimozgu, ktorá je vpredu ohraničená zrakovým traktom a vzadu mostomozom. V priečnych rezoch sú základňa nohy a pneumatika izolované. Medzi nimi vo forme polmesiaca, konvexne smerujúceho nadol, leží sivočierna štruktúra - čierna látka. Z vonkajšej strany sú spodok nohy a pneumatika ohraničené dvoma drážkami: mediálne cez sulcus mesencephali medialis a laterálne cez sulcus mesencephali lateralis. Kvadrigeminálna platnička sa nachádza dorzálne nad tegmentom.
Mozgové stopky vo forme masívnych pozdĺžne pruhovaných povrazov vychádzajú z mostíka a smerujú, rozbiehajúc sa do strán, do vizuálneho talamu. Medzi mozgovými stopkami je mezopedunkulárna jamka, ktorej dno tvorí zadná perforovaná substancia, posiata početnými otvormi, ktorými prechádzajú perforujúce cievy.
Mozgový akvadukt je kanál lemovaný ependýmom, ktorý spája tretiu komoru so štvrtou. Dorzálne je akvadukt ohraničený kvadrigeminálnou platňou a ventrálne tegmentom. V priereze v miestach prechodu do tretej a štvrtej komory má vzhľad trojuholníka so základňou nahor a vrcholom nadol, v stredných častiach má prierez vzhľad elipsy,
Okolo mozgového akvaduktu je centrálna šedá hmota (stratum griseum centrale). V ňom na úrovni horných tuberkulov kvadrigeminu ležia jadrá okulomotorického nervu, ku ktorému kaudálne prilieha malé jadro trochleárneho nervu a vpredu je umiestnené jadro zadnej komisury a zadného pozdĺžneho fascikula. Ventrálna a laterálna centrálna sivá hmota je retikulárna formácia (retikulárna formácia). Medzi bázou stopky a tegmentom je čierna hmota, ktorá zasahuje do hypotalamu a medzi substantia nigra a centrálnou sivou hmotou je na priečnom reze okrúhle červené jadro tegmenta.
Vonkajšiu vrstvu colliculi superior tvorí stratum zonale. Vo vnútri tuberkulov sa nachádza stratum griseum colliculi superioris, dolný tuberkulum štvorklanného nervu obsahuje jadro uložené v strede - nucleus colliculi inferioris.
V zadnej perforovanej substancii sú rozptýlené nervové bunky, ktoré tvoria ganglion interpedunculare.
Okulomotorický nerv začína v jadre tretieho nervu, ktorý leží na úrovni colliculus superior, ventrálne od mozgového akvaduktu, v spodnej časti centrálnej šedej hmoty.
Jadro sa skladá z niekoľkých bunkových skupín. Na axiálnom reze stredného mozgu sa rozlišujú dve laterálne jadrá a medzi nimi uzavreté mediálne jadro.
Okrem toho, mediálne od magnocelulárneho laterálneho hlavného jadra a pred stredným parvocelulárnym jadrom je menšie laterálne parvocelulárne jadro, tiež nazývané Westphal-Edingerovo jadro. Mediálne parvocelulárne jadro je centrom pre inerváciu m. ciliaris, zabezpečujúci proces akomodácie. V magnocelulárnom laterálnom jadre je päť skupín nervových zhlukov inervujúcich mm. levator palpebrae, rectus superior, rectus internus, obliquus inferior a rectus inferior.
Zväzky vlákien okulomotorického nervu, vystupujúce z jednotlivých častí jadra, idú ventrálnym smerom a vystupujú z mozgu v sulcus medialis mesencephali na mediálnom okraji mozgovej stopky. Vlákna z laterálneho hlavného jadra čiastočne dekusujú, a tým sa vlákna pre m. levator palpebrae a pod. rectus superior začínajú na rovnomennej strane, vlákna pre mm.rectus internus a obliquus inferior na rovnakej a protiľahlej strane a vlákna pre m. rectus inferior len na opačnej strane.
Trochleárny nerv je vytvorený v nucleus nervi trochlearis, ktorý sa nachádza za jadrom okulomotorického nervu na úrovni colliculi inferior. Nervové vlákna sa tiahnu dorzálnym a kaudálnym smerom, krížia sa v prednom medulárnom velum a vychádzajú z mozgu za kvadrigeminálom na oboch stranách frenulum veli medullaris anterioris.
Four Hill Cisterna
Kvadrigeminálna cisterna je priestor medzi arachnoidnou membránou a dreňom pokrytý pialovou membránou, vyplnený mozgovomiechovým mokom (obr. 5).
Obr.5. Kvadrigeminálna cisterna (a) a subarachnoidálne trhliny kvadrigeminálnej cisterny (b).
12 - tepny, 22 - Galenova žila, 149 - mozoček, 150 - corpus callosum, 188 - kvadrigeminálna cisterna, 215 - okcipitálny lalok, 232 - cievnatka mozgu, 234 - cievnatka mozočku, cievnatka cerebellum, 236 cievnatka cerebellum, 2. 254 - struny spojivového tkaniva, 261 - subarachnoidálne bunky, 295 - kvadrigeminálna platnička, 297 - epifýza, (Baron M.A., Mayorova N.Functional stereo-morphology of the meninges. M. Medicine, 1982.)
Prechádzajú cez ňu veľké nádoby epifýza, obklopená pavúkovitými trabekulami alebo strunami. V miestach pripojenia strún k veľkej žile mozgu sú kužeľovité rozšírenia. Struny prenášajú rytmické pulzovanie tepny do žily a chránia žilu pred kolapsom pri zmenách tlaku mozgovomiechového moku.
Kvadrigeminálna cisterna je umiestnená za kvadrigeminálnou platničkou a nadradene komunikuje so zadnou perikallosálnou cisternou, inferiorne s cerebellomesencefalickou cisternou („precentrálna cerebelárna cisterna“), inferiorne a laterálne so zadnými časťami cerebelárneho priestoru. a parahippokampálnym gyrusom a laterálne - s retrotalamickou nádržou, obopínajúcou zadný povrch vankúša optického talamu k crus fornixu.
Cerebelárne totorium
Tentorium pokrýva hornú časť mozočka a podporuje mozgové hemisféry. Okraj tohtoriálneho zárezu sa laterálne a dozadu ohýba okolo ústnych častí mozgového kmeňa. Zárez cerebelárneho tentoria je jedinou komunikáciou medzi supra- a subtentoriálnymi priestormi. Priestor ohraničený zárezom tentorium cerebellum je rozdelený na tri časti - prednú, strednú a zadnú. V zadnom sektore zárezu cerebelárneho tentoria (za stredným mozgom) sú epifýza a Galenova žila. Vzdialenosť medzi krajným zadným bodom zárezu cerebelárneho tentoria k telu epifýzy je v priemere 18,6 mm; hodnota tejto vzdialenosti sa pohybuje od 10 do 30 mm.Cerebelárne tentorium má tri zdroje krvného zásobenia:
1) tepny vychádzajúce z intrakavernóznej časti vnút krčnej tepny:
A) bazálna artéria cerebelárneho tentoria (artéria Bernasconi-Cassinariho) - vetva kmeňa meningohypofýzy,
b) marginálna artéria tentorium - vetva artérie kavernózneho sínusu inferior. Bazálna artéria cerebelárneho tentoria smeruje dozadu a laterálne pozdĺž miesta úponu tentoria na skalnú časť spánkovej kosti. Marginálna artéria vo svojej proximálnej časti (v stene kavernózneho sínusu) nasleduje laterálne nad nervus abducens, potom vedľa nervu trochlearis, pričom voči nemu zaujíma superoposteriórnu polohu, po ktorej je zapustená do okraja tentoria. . Niekedy táto tepna chýba;
2) vetvy horných cerebelárnych artérií, ktoré prechádzajú do tentoria v strednej časti jeho voľného okraja;
3) vetva zadnej cerebrálnej artérie (artéria Davidoff & Schecter), ktorá sa ohýba okolo mozgového kmeňa a nachádza sa pod voľným okrajom tentoria a vstupuje do cerebelárneho tentoria blízko jeho vrcholu. Táto tepna môže poskytnúť vetvy hornému vermis a inferior colliculi.
A.N. Konovalov, D.I. Pitskhelauri
ENCYKLOPÉDIA MEDICÍNY
ANATOMICKÝ ATLAS
Vo vnútri mozgu
Cerebrospinálny mok je produkovaný cievami
plexusov vo vnútri páru laterálnych, ako aj tretej a štvrtej komory.
Choroidný (alebo vilózny) plexus je vyvinutý systém krvných ciev vychádzajúcich z pia mater, vrstvy mozgových blán priamo susediacich s mozgom. Tieto cievy tvoria obrovské množstvo slučiek smerujúcich do komory (villus plexus), ktoré vylučujú CSF.
Tekutina produkovaná v dvoch bočných a tretích komorách prúdi do štvrtej cez systém otvorov a kanálikov (foramin Monro a akvadukt stredného mozgu).
SUBARAKRONÁRNY PRIESTOR_
Zo štvrtej komory vstupuje CSF do subarachnoidálneho priestoru obklopujúceho mozog tromi otvormi. Sú to stredný otvor, takzvaný Magendie foramen, a párový laterálny otvor (foramen Luschka). Keďže je CSF v subarachnoidálnom priestore, cirkuluje okolo centrálneho nervový systém. Keďže sekrécia cerebrospinálnej tekutiny prebieha neustále, aby sa zabránilo zvýšeniu tlaku, je potrebné zabezpečiť jej konštantný odtok. Deje sa to žilových dutín mozgu, kde CSF vstupuje cez depresie známe ako arachnoidné (arachnoidálne) granulácie. Sú obzvlášť viditeľné v oblasti horného sagitálneho sínusu.
Špičkový sagitálny -
(sagitálny) sínus
ísť sem odkysličená krv z mozgových hemisfér.
Arachnoidný
Stredná z troch mozgových blán.
Dural Brain-Cascular
škrupina
Vonkajšie z troch mozgových blán.
Bočná komora
Interventrikulárny foramen (foramen of Monroe)
Otvor, ktorým CSF prechádza z laterálnych komôr do tretej komory. Jeho blokáda môže spôsobiť hydrocefalus.
plexus tretina jeho komory
Arachnoidné granulácie
Štruktúry, cez ktoré CSF prechádza do venóznych dutín.
Subarachnoidálny priestor
Priestor medzi arachnoidou a pia mater, v ktorom cirkuluje CSF.
Šípky označujú smer obehu.
Prierez mozgom a mozgovým kmeňom ukazuje vzor cirkulácie CSF. Šípky označujú smer pohybu tekutiny. Modrá farba ukazuje pohyb cez komorový systém mozgu, žltá - cez subarachnoidálny priestor.
Vedie CSF do štvrtej komory.
Reguluje
výroby
hormóny.
Bočný otvor štvrtej komory (foramen Luschka)
Kanál, cez ktorý CSF vstupuje do subarachnoidálneho priestoru.
Centrálny kanál miechy
Pokračovanie štvrtej komory, ktorá prebieha po celej dĺžke miechy.
Mediálny otvor štvrtej komory (foramen Magendie)
Otvor v strope štvrtej komory, cez ktorý CSF vstupuje do cerebellomedulárnej cisterny.
Choroidný plexus štvrtej komory
Zodpovedá za tvorbu cerebrospinálnej tekutiny.
Cerebellomedullar cisterna
Jedna z mnohých cisterien (rozšírenia subarachnoidálneho priestoru), z ktorých je možné odoberať vzorky CSF.
zhoršená koordinácia pohybov a poruchy vedomia. U novorodencov môže hydrocefalus viesť k napätiu a vydutiu prednej fontanely a dokonca k zväčšeniu lebky. V takýchto prípadoch je potrebná okamžitá liečba na zníženie intrakraniálneho tlaku.
Na získanie vzorky CSF od dospelého pacienta sa používa lumbálna punkcia (Quinckeho punkcia). Pri tomto zákroku sa špeciálna ihla zavedie do subarachnoidálneho priestoru medzi 4. a 5. driekový stavec. Nespôsobuje poškodenie nervového tkaniva, pretože miecha zvyčajne končí viac vysoký stupeň(medzi 1. a 2. driekovým stavcom).
Testy cerebrospinálnej tekutiny
Blokovanie interventrikulárneho otvoru, akvaduktu stredného mozgu alebo apertúry štvrtej komory spôsobuje narušenie cirkulácie CSF. To vedie k zvýšenému intrakraniálnemu tlaku a stavu známemu ako hydrocefalus (voda v mozgu), ktorý spôsobuje bolesti hlavy,
Hydrocefalus je stav, ktorý vzniká v dôsledku porúch odtoku CSF z komorového systému mozgu alebo jeho úniku do subarachnoidálneho priestoru. Komorový blok môže byť výsledkom nádoru. Blokáda subarachnoidálneho priestoru sa môže vyvinúť po poranení hlavy alebo byť spôsobená infekciou pri meningitíde.
Hydrocefalus(z gréčtiny Hydros- tekutý + grécky kephale - hlava) - nadmerné hromadenie likvoru v intrakraniálnych priestoroch - komory mozgu, subarachnoidálne štrbiny a cisterny (obr. 6.1). Príčinou hydrocefalu je porušenie resorpcie, cirkulácie a zriedkavo aj tvorby cerebrospinálnej tekutiny.
Normálne je množstvo mozgovomiechového moku v priestoroch mozgovomiechového moku lebky a miechového kanála charakterizované určitou stálosťou (približne 150 ml u dospelého človeka). Cerebrospinálny mok je produkovaný prevažne (80 %) choroidálnymi plexusmi mozgových komôr, predovšetkým laterálnymi (ako najmasívnejšími). Zvyšných 20% predstavuje riadený transport molekúl vody z neurónov do výstelkových buniek (ependym) mozgových komôr a ďalej do ich dutiny; v membránach miechových koreňov sa tvorí malé množstvo cerebrospinálnej tekutiny. Rýchlosť tvorby mozgovomiechového moku je približne 0,35 ml/min, dospelý človek vyprodukuje približne 500 ml za deň.
Cerebrospinálny mok sa resorbuje hlavne na konvexitnom povrchu mozgu arachnoidálnymi klkmi a pachyonálnymi granuláciami a dostáva sa do venóznych sínusov dura mater. Transport likvoru do žilového riečiska prebieha po tlakovom gradiente, t.j. tlak v dutinách dura mater by mal byť nižší ako intrakraniálny tlak. Normálne je systém výroby a resorpcie likéru v stave dynamickej rovnováhy, zatiaľ čo intrakraniálny tlak sa môže pohybovať od 70 do 180 mm vodného stĺpca. (u dospelého).
Ryža. 6.1. Systém cirkulácie alkoholu; CSF sa tvorí v mozgových komorách, cez foramina Magendie a Luschka sa dostáva do subarachnoidálnych priestorov, kde je absorbovaný najmä arachnoidálnymi (Pachyonovými) granuláciami.
Pri patologických stavoch, pri nesúlade medzi produkciou a resorpciou, ako aj pri poruche cirkulácie likvoru sa pri vyšších hodnotách intrakraniálneho tlaku dosahuje dynamická rovnováha s resorpciou. V dôsledku toho sa objem intrakraniálnych likérových priestorov zväčšuje a objem mozgu sa zmenšuje, najskôr v dôsledku elasticity, potom v dôsledku atrofie drene.
Existujú 2 hlavné formy hydrocefalu - ZATVORENÉ(synonymá - nekomunikujúci, obštrukčný, okluzívny) a OTVORENÉ(komunikujúce, neobštrukčné, azorpčné).
O uzavretý (nekomunikujúci, uzavretý) hydrocefalus, dochádza k prekážke odtoku mozgovomiechového moku z komorového systému. Oklúzia sa môže vyvinúť v rôznych častiach likérového systému: v oblasti interventrikulárneho otvoru
Monroe (obr. 6.2), v oblasti cerebrálneho akvaduktu (obr. 6.3) a blízko foramen Magendie a Luschka, cez ktoré mozgomiešny mok z IV komory vstupuje do bazálnych cisterien a miechového subarachnoidálneho priestoru (obr. 6.4 ).
Príčinou oklúzie môže byť zúženie mozgového akvaduktu, nádory, cysty, krvácania, atrézia foramen Magendie a Luschka a niektoré ďalšie procesy, ktoré bránia odtoku cerebrospinálnej tekutiny z komôr mozgu.
 Ryža. 6.2. Tumor medzikomorová priehradka blokovanie interventrikulárneho otvoru (Monroe) a spôsobenie expanzie oboch bočných komôr; MRI, T 1-vážený obraz s vylepšením kontrastu
Ryža. 6.2. Tumor medzikomorová priehradka blokovanie interventrikulárneho otvoru (Monroe) a spôsobenie expanzie oboch bočných komôr; MRI, T 1-vážený obraz s vylepšením kontrastu
 Ryža. 6.3. Stenóza Sylviovho akvaduktu, dilatácia tretej a oboch laterálnych komôr, štvrtá komora je malá
Ryža. 6.3. Stenóza Sylviovho akvaduktu, dilatácia tretej a oboch laterálnych komôr, štvrtá komora je malá
 Ryža. 6.4. Atrézia foramen Magendie a Luschka (Dandy-Walkerova anomália). Všetky časti komorového systému sú rozšírené; MRI, T 1 - vážený obraz
Ryža. 6.4. Atrézia foramen Magendie a Luschka (Dandy-Walkerova anomália). Všetky časti komorového systému sú rozšírené; MRI, T 1 - vážený obraz
V dôsledku ťažkostí s odtokom likvoru dochádza k zvýšeniu vnútrokomorového tlaku a expanzii komorového systému nad miestom uzáveru. Časti komorového systému umiestnené distálne od miesta oklúzie sa nezväčšujú. Pri zablokovaní interventrikulárneho otvoru Monroea vzniká hydrocefalus jednej laterálnej komory, pri zablokovaní oboch Monroeových otvorov (napríklad v prípade koloidnej cysty tretej komory) sa rozšíria obe bočné komory, keď sa mozgová komora akvadukt je zablokovaný, laterálna a tretia komora sú rozšírené, pri zablokovaní foramen Magendie a Luschka všetky časti komorového systému.
Intrakraniálna hypertenzia, ktorá sa vyvíja s okluzívnym hydrocefalom s normálnou absorpčnou schopnosťou mozgových blán, vedie k zrýchlenej resorpcii mozgovomiechového moku a zníženiu objemu likvorových priestorov na spodine a konvexnom povrchu mozgu. V závažných prípadoch sa môže vyvinúť dislokácia mozgového kmeňa a ich porušenie v tomtorial alebo foramen magnum.
O otvorený (komunikujúci) hydrocefalus, predtým nazývaný nie celkom správne absorbujúce, je narušená absorpcia mozgovomiechového moku v mozgových blánách a pri zvýšenom intrakraniálnom tlaku sa dosiahne dynamická rovnováha medzi tvorbou a resorpciou likéru. V tomto prípade sa postupne rozvíja difúzna atrofia mozgu a dochádza k expanzii komôr a subarachnoidálnych priestorov základne a konvexného povrchu mozgu.
Hlavnou príčinou zhoršenej resorpcie mozgovomiechového moku sú zápalové procesy v membránach mozgu, čo vedie k zhrubnutiu membrán a skleróze arachnoidálnych klkov. Tieto procesy sú septické (meningitída, cysticerkóza) a aseptické (subarachnoidálne alebo intraventrikulárne krvácanie). Menej často je príčinou zhoršenej resorpcie mozgovomiechového moku difúzne poškodenie mozgových blán metastatického charakteru alebo pri sarkoidóze.
Veľmi zriedkavo je otvorený hydrocefalus spôsobený nadprodukciou mozgovomiechového moku nádorom choroidálneho plexu.
Hydrocefalus ex vacuo. Atrofia mozgu v dôsledku rôzne dôvody (zmeny súvisiace s vekom vaskulárna, toxická encefalopatia, Creutzfeldt-Jakobova choroba a pod.) vedie k zmenšeniu jej objemu a kompenzačnému rozšíreniu komôr
mozgu a subarachnoidálnych priestorov. V tomto prípade nie je narušená tvorba a resorpcia mozgovomiechového moku a liečba tejto formy hydrocefalu nie je potrebná. Jedinou výnimkou vedúcou k vytvoreniu charakteristického klinického syndrómu (Hakimova triáda, pozri nižšie) je tzv. normálny tlakový hydrocefalus. toto - zriedkavé ochorenie, nie je sprevádzané zvýšením intrakraniálneho tlaku. U niektorých jedincov s atrofiou mozgu a zväčšením komôr v dôsledku anatomických znakov vedie pulzácia likvoru v čase systoly k natiahnutiu ependýmu a progresii hydrocefalu. V tejto situácii je možná chirurgická liečba.
Hydrocefalus sa najčastejšie vyskytuje v detstva alebo in utero.
Podľa etiológie existujú vrodené A získané hydrocefalus.
Vrodený hydrocefalus vzniká: 1) v dôsledku defektov vo vývoji neurálnej trubice (Chiariho malformácie 2. a 1. typu; atrézia foramen Luschka a Magendie - Dandy-Walkerov syndróm; X-viazaná stenóza mozgového akvaduktu - Adams syndróm); 2) v dôsledku vnútromaternicového krvácania do komôr mozgu a/alebo pod ependýmom cerebrálneho akvaduktu; 3) v dôsledku vnútromaternicovej infekcie plodu (mumps, toxoplazmóza, sepsa s meningitídou); 4) s aneuryzmou veľkej mozgovej žily (Galena). Častejšie je vrodený hydrocefalus uzavretý (nekomunikujúci, okluzívny).
Keď sa hydrocefalus vyskytuje v detstve, je typický zväčšenie obvodu hlavy dieťaťa, pretože pri otvorených stehoch a fontanele intrakraniálna hypertenzia nevyhnutne vedie k zväčšeniu veľkosti lebky. Na posúdenie, či veľkosť hlavy dieťaťa zodpovedá vekovým normám, existujú nomogramy uvedené na obr. 6.5.
Po fúzii stehov a fontanelov nie je veľkosť hlavy dieťaťa alebo dospelého určujúcim diagnostickým kritériom.
 Ryža. 6.5. Nomogram na určenie súladu obvodu hlavy dieťaťa s vekom a pohlavím
Ryža. 6.5. Nomogram na určenie súladu obvodu hlavy dieťaťa s vekom a pohlavím
Klinické prejavy. Hlavným negatívnym dôsledkom zhoršeného odtoku mozgovomiechového moku je zvýšenie intrakraniálneho tlaku a pri okluzívnom hydrocefale javy dislokácie a poškodenia mozgového kmeňa.
Klinické prejavy hydrocefalu sú odlišné u detí a dospelých.
U dojčiat v dôsledku pružnosti kostí lebky, keď sa hydrocefalus zvyšuje, veľkosť lebky sa zväčšuje, čo do určitej miery neutralizuje závažnosť intrakraniálna hypertenzia. Pozoruhodný je nepomer medzi ostro zväčšenou mozgovou a tvárovou lebkou (obr. 6.6). V závažných prípadoch, v dôsledku dislokácie mozgu vo foramen tentorium mozočka, sú okohybné nervy stlačené a pohľad nahor je narušený, oči dieťaťa sú otočené nadol a horná časť skléry je obnažená („nastavenia príznak slnka). Fontanely sú napäté, vzor safénových žíl hlavy je výrazný, koža získava modrastý odtieň. Pozoruje sa regurgitácia a zvracanie; dieťa sa stáva letargickým, zle sa stravuje, psychomotorický vývoj sa spomaľuje, strácajú sa už nadobudnuté zručnosti.
U starších detí a dospelých s vyformovanou lebkou, keď je zväčšenie kostných štruktúr nemožné, sa zvýšenie hydrocefalu prejavuje progresiou symptómov intrakraniálnej hypertenzie ( bolesť hlavy, vracanie, upchatie očného pozadia s následnou atrofiou zrakové nervy a znížené videnie až slepota).
Pri okluzívnom hydrocefale, ako je uvedené vyššie, sa môžu vyvinúť príznaky dislokácie mozgu a herniácie mozgového kmeňa do tohtoria alebo foramen magnum.
Diagnostika na základe charakteristických zmien v hlave u detí mladší vek a opísané príznaky intrakraniálnej hypertenzie.
 Ryža. 6.6. Vzhľad dieťaťa s ťažkým hydrocefalom.
Ryža. 6.6. Vzhľad dieťaťa s ťažkým hydrocefalom.
 Ryža. 6.7. MRI, T2 -vážený obraz; štúdia v 20. týždni tehotenstva
Ryža. 6.7. MRI, T2 -vážený obraz; štúdia v 20. týždni tehotenstva
CT a MRI majú rozhodujúci význam pri rozpoznávaní hydrocefalu, určovaní jeho závažnosti a formy. Pri okluzívnom hydrocefale tieto metódy umožňujú identifikovať miesto a príčinu uzáveru (nádor komorového systému, stenóza mozgového akvaduktu a pod.). Moderné MRI umožňuje nielen študovať anatomický obraz, ale aj hodnotiť dynamiku mozgovomiechového moku.
Treba mať na pamäti, že dieťa počas MRI musí zostať nehybné. To sa dosiahne pomocou povrchovej anestézie. Moderné tomografy umožňujú vykonávať MRI v prenatálnom období (obr. 6.7). CT vyšetrenie je možné vykonať bez anestézie.
V prenatálnom a ranom detstve s otvorené fontanely Dôležitou metódou na rozpoznanie hydrocefalu je ultrazvuk – neurosonografia (obr. 6.8). Metóda nie je spojená s radiačnou záťažou, nevyžaduje anestéziu, ale neposkytuje dobrú vizualizáciu štvrtej komory a mozgovomiechových priestorov základne mozgu. Používa sa neurosonografia

 Ryža. 6.8. Neurosonogramy (ultrazvuk mozgu) pre hydrocefalus: a - vnútromaternicové vyšetrenie (gestačný vek - 21 týždňov); b - po narodení cez veľkú fontanelu
Ryža. 6.8. Neurosonogramy (ultrazvuk mozgu) pre hydrocefalus: a - vnútromaternicové vyšetrenie (gestačný vek - 21 týždňov); b - po narodení cez veľkú fontanelu
Používa sa predovšetkým ako skríningová metóda, jej údaje vyžadujú potvrdenie pomocou CT alebo MRI.
Kritériá pre hydrocefalus. Pri výraznom rozšírení intrakraniálnych priestorov cerebrospinálnej tekutiny nie sú potrebné špeciálne výpočty. Pre menej zjavné zmeny, ako aj pre objektivizáciu dynamiky hydrocefalu sa počíta tzv. interventrikulárny index (obr. 6.9). Na tento účel sa na axiálnom reze CT alebo MRI, ktorý prechádza cez predné rohy laterálnych komôr, maximálna vzdialenosť medzi vonkajšími stenami predných rohov, ktoré sú od seba najvzdialenejšie, a vzdialenosť medzi vnútornými kostnými doskami v rovnakej vzdialenosti úroveň („vnútorný priemer“). Ak je pomer predných rohov k vnútorným
priemer presahuje 0,5, diagnóza hydrocefalu je spoľahlivá.
Ďalším kritériom pre hydrocefalus je takzvaný periventrikulárny edém - zvýšený obsah vody v mozgovom tkanive obklopujúcom komory. Táto oblasť sa vyznačuje nízkou hustotou na CT a vysokým signálom na T2 vážených MR obrazoch (obr. 6.10).
Existujú štúdie, ktoré umožňujú určiť rýchlosť tvorby mozgovomiechového moku, takzvanú odolnosť voči resorpcii mozgovomiechového moku, elasticitu mozgu a niektoré ďalšie parametre. Tieto invazívne štúdie sa vykonávajú hlavne komplexne
 Ryža. 6.9. Stanovenie interventrikulárneho indexu: VD - vnútorný priemer; PR - vzdialenosť medzi prednými rohmi bočných komôr
Ryža. 6.9. Stanovenie interventrikulárneho indexu: VD - vnútorný priemer; PR - vzdialenosť medzi prednými rohmi bočných komôr
 Ryža. 6.10. Periventrikulárny edém pri hydrocefale (označený šípkami): MRI, FLAIR (T 2 s potlačením signálu z voľnej vody)
Ryža. 6.10. Periventrikulárny edém pri hydrocefale (označený šípkami): MRI, FLAIR (T 2 s potlačením signálu z voľnej vody)
prípadov a ich výsledky nám umožňujú zvoliť optimálne metódy liečby pacienta.
Liečba. Pre hydrocefalus, ak to nie je hydrocefalus ex vacuo, jediný efektívnym spôsobom Liečba je chirurgická.
Vždy by sa malo chápať, že diuretiká (diakarb, furosemid, manitol) môžu znížiť intrakraniálny tlak na niekoľko hodín alebo dní, ale nie viac.
S hydrocefalom, ktorý sa vyvinul na pozadí intraventrikulárnych, sub-
arachnoidálne krvácanie alebo meningitída, počas prípravy na operáciu možno vykonať opakované ventrikulárne alebo lumbálne punkcie na odstránenie mozgovomiechového moku. Účelom týchto postupov je zníženie intrakraniálneho tlaku počas obdobia sanitácie hemoragickej alebo purulentnej mozgovomiechovej tekutiny.
Chirurgická taktika
Uzavretý (nekomunikujúci, okluzívny) hydrocefalus Núdzová pomoc. V akútnej situácii, keď je zvýšený vnútorný hydrocefalus sprevádzaný príznakmi dislokácie a herniácie mozgového kmeňa, sa používa ako núdzové opatrenie vonkajšia drenáž komôr.
Na tento účel pod lokálna anestézia alebo v narkóze sa urobí kožný rez a vpravo sa umiestni diera proti otrepu frontálna oblasť 1 cm pred koronálnym stehom pozdĺž strednej pupilárnej línie, t.j. 2-3 cm od stredovej čiary (Kocherov bod). Vypreparuje sa dura mater a predný roh laterálnej komory sa prepichne silikónovým katétrom na mandreli, perforovanom po stranách. Smer vpichu je k línii spájajúcej vonkajšie zvukovody, striktne rovnobežne so sagitálnou rovinou, hĺbka je na získanie mozgovomiechového moku, nie však viac ako 8 cm.Pri odbere mozgovomiechového moku (pri ťažkom hydrocefale - v hĺbke 2-4 cm, pre stredne ťažkú - 5-6 cm ) sa katéter posúva bez tŕňa tak, aby dĺžka jeho intrakraniálnej časti bola
vidlica 7-8 cm Potom sa katéter zavedie do tunela pod pokožkou hlavy, zvyčajne 8-10 cm, vytiahne sa cez protiotvor, zafixuje sa a pripojí k utesnenému sterilnému prijímaciemu rezervoáru, do ktorého prúdi cerebrospinálny mok. Rana je zašitá, rezervoár je upevnený 10-15 cm nad hlavou pacienta, aby sa zachoval normálna úroveň intrakraniálny tlak.
U dieťaťa s otvorenými stehmi sa niekedy vykonáva punkcia laterálnej komory cez okraj veľkého fontanelu alebo cez koronárny steh. V menej naliehavej situácii má drenáž zadného rohu laterálnej komory určité výhody, pretože katéter je v tomto prípade tunelovaný do frontálnej oblasti, čo uľahčuje jeho starostlivosť.
V prípade procesov blokujúcich oba interventrikulárne foramen (Monroe) je potrebné vykonať komorovú punkciu z 2 strán (aby sa zabránilo priečnej dislokácii pod falx cerebri).
Pri vykonávaní ventrikulárnej punkcie a následnej starostlivosti o pacienta je nevyhnutné prísne dodržiavanie pravidiel asepsie. Po naplnení sa nádržka vymení za novú.
Ak bola vonkajšia drenáž laterálnej komory vykonaná s neúplným dodržiavaním pravidiel asepsie (napríklad súčasne s resuscitačnými opatreniami), katéter sa odstráni v blízkosti rany alebo dokonca stehom, antibiotiká sa predpisujú profylakticky, berúc do úvahy citlivosť nemocničnej flóry; Ihneď po stabilizácii stavu pacienta sa katéter odstráni a nový sa asepticky nainštaluje na iné miesto.
Typy plánovaných operácií
Pre uzavretý (nekomunikujúci) hydrocefalus je radikálnou liečebnou metódou odstránenie oklúzie tam, kde je to možné. V týchto prípadoch hovoríme predovšetkým o procesoch zaberajúcich priestor (nádory, cysty, cievne malformácie) blokujúcich odtok mozgovomiechového moku z komôr.
Pri mnohých nádoroch a procesoch, ktoré nezaberajú priestor, radikálne odstránenie vedie k normalizácii cirkulácie cerebrospinálnej tekutiny a regresii hydrocefalu. Rovnako úspešná môže byť aj excízia stien cýst, ktoré blokujú odtok cerebrospinálnej tekutiny. V prípade cievnych malformácií, predovšetkým v prípade arteriovenóznej aneuryzmy veľkej žily mozgu (Gale-
na) embolizácia arteriálnych ciev vyživujúcich aneuryzmu je účinná.
Pri nádoroch charakterizovaných infiltratívnym rastom umožňuje priama chirurgická intervencia iba v niektorých prípadoch dosiahnuť normalizáciu cirkulácie cerebrospinálnej tekutiny; pri pokračujúcom raste radikálne inoperabilného nádoru opäť nastáva hydrocefalus.
V týchto a iných prípadoch okluzívneho hydrocefalu, ktoré nemožno eliminovať priamo chirurgická intervencia, operácie pozostávajúce z vytváranie bypassových ciest pre cirkuláciu cerebrospinálnej tekutiny. Takéto operácie zahŕňajú vytvorenie správy medzi treťou komorou a cisternami spodnej časti mozgu perforácia stien tretej komory. Predtým bola táto operácia (Stuckey-Scarfa) vykonaná otvoreným spôsobom a bola dosť traumatizujúca. Dnes sa vyrába pomocou ventrikuloskop a volá sa endoskopická ventrikulostómia tretej komory.
Pri tejto operácii sa endoskop najskôr vloží do predný roh pravej laterálnej komory, potom cez foramen Monroe do tretej komory. Používaním špeciálne nástroje perforuje sa najtenšia časť zadnej steny tretej komory a vytvorí sa spojenie s interpedunkulárnou cisternou (obr. 6.11).
Pomocou ventrikuloskopu je možné vykonávať ďalšie operácie normalizujúce cirkuláciu likvoru (perforácia medzikomorovej priehradky; otvorenie a vyprázdnenie cýst blokujúcich tretiu komoru a medzikomorové otvory a niektoré ďalšie).
Okrem minimálnej traumy je významnou výhodou endoskopických operácií absencia potreby implantácie cudzích telies.
Alternatívou k endoskopickej ventrikulostómii tretej komory je ventrikulocisternostómia podľa Torkildsena. Podstatou operácie je vytvorenie spojenia medzi laterálnymi komorami a veľkou okcipitálnou cisternou cez
 Ryža. 6.11. Endoskopická ventrikulostómia dna tretej komory
Ryža. 6.11. Endoskopická ventrikulostómia dna tretej komory
implantovateľný katéter (obr. 6.12). Cerebrospinálny mok z katétra obchádza uzáver (ktorý sa môže nachádzať na úrovni tretej komory, mozgového akvaduktu a štvrtej komory) do veľkej okcipitálnej cisterny a z nej do intrakraniálneho aj spinálneho subarachnoidálneho priestoru.
Operácia sa vykonáva nasledovne. Zo stredovej incízie mäkkého tkaniva v cerviko-okcipitálnej oblasti sa urobí malá trepanácia šupiny okcipitálnej kosti v oblasti zadného okraja foramen magnum a zadná časť oblúka atlasu je resekované. Z rovnakého alebo dodatočného rezu sa umiestni frézovací otvor typické miesto na punkciu zadného rohu laterálnej komory (v Dandyho bode, 2 cm laterálne od strednej čiary a 3 cm nad vonkajším tuberositasom tylovej kosti, zvyčajne vpravo), sa nareže dura mater a zadný roh laterálna komora sa prepichne katétrom na mandreli v smere vonkajšieho rohu ipsilaterálnej očnice . Po prijatí mozgovomiechového moku sa katéter bez tŕňa posunie do hĺbky 8-10 cm a zafixuje sa manžetou. Katéter sa potom zavedie subperiostálne alebo do kostnej dráhy vyrezanej frézou vo vonkajšej kostnej doštičke. Tvrdá plena dura mater v oblasti kraniovertebrálneho spojenia sa otvorí lineárnym rezom, distálny koniec katétra sa umiestni do spinálneho subarachnoidálneho priestoru, ponesie sa 2-3 cm dole a tiež sa pripevní manžetou k dura mater. Rana je starostlivo šitá po vrstvách. Ak sú oba interventrikulárne otvory okludované, katétre sa inštalujú do oboch bočných komôr.
 Ryža. 6.12. Ventrikulocisternostómia podľa Torkildsena
Ryža. 6.12. Ventrikulocisternostómia podľa Torkildsena
Špecifikované metódy chirurgická liečba hydrocefalus je účinný len vo svojich uzavretých formách, keď nedochádza k poruchám resorpcie mozgovomiechového moku v mozgových blánoch. Pri otvorenom hydrocefale sú neúčinné a v celkom bežných situáciách poskytuje kombinácia uzáveru likvorových ciest s poruchou absorpcie likvoru len čiastočný efekt.
Otvorený (komunikujúci) hydrocefalus
Tento stav je vždy chronický. Keďže neexistuje žiadna prekážka pre cirkuláciu mozgovomiechového moku cez intrakraniálne priestory, nedochádza k rozvoju dislokácie mozgu, a preto neexistujú žiadne indikácie pre akékoľvek urgentné zásahy.
S príchodom chlopňových implantovateľných shuntových systémov v 50. rokoch 20. storočia prestal byť otvorený hydrocefalus nevyliečiteľnou chorobou. Podstatou operácie je odvedenie prebytočného mozgovomiechového moku mimo centrálny nervový systém do dutiny, kde sa môže vstrebať. Dnes sa najčastejšie, približne v 95 % prípadov, odvádza likvor z komôr mozgu do brušnej dutiny, tento výkon sa nazýva tzv. ventrikuloperitoneostómia. Menej často sa cerebrospinálny mok odvádza do dutiny pravej predsiene (ventrikuloatriostómia) a extrémne zriedkavo - do pleurálnej dutiny. Príležitostne na liečbu komunikujúceho hydrocefalu (ale častejšie pri benígnej intrakraniálnej hypertenzii alebo nazálnej likvorei) lumboperitoneostómia- odvedenie mozgovomiechového moku z lumbálneho subarachnoidálneho priestoru do brušnej dutiny pomocou chlopne alebo bezchlopňového systému.
Implantovateľné ventilové shuntové systémy na drenáž komôr mozgu
Keďže intrakraniálny tlak sa normálne udržiava v určitom rozsahu (od 70 do 180 mmH2O u dospelého človeka), nekontrolovaný výtok cerebrospinálnej tekutiny bezventilovým skratom nezabezpečuje udržanie tohto parametra. Navyše, pri pohybe do vertikálnej polohy v dôsledku tlaku kvapalného stĺpca v katétri sa výtok cerebrospinálnej tekutiny prudko zvyšuje, intrakraniálny tlak výrazne klesá, v niektorých prípadoch - na záporné čísla. Súčasne sa okrem bolesti hlavy, nevoľnosti, autonómnych porúch môžu vyskytnúť subdurálne hematómy v dôsledku retrakcie mozgovej kôry a trhania parasagitálnych žíl - život ohrozujúca komplikácia.
Aby sa predišlo nadmernému odtoku mozgovomiechového moku, sú v shuntovom systéme zahrnuté špičkové ventilové zariadenia, aby sa zabezpečilo, že intrakraniálny tlak sa udrží v normálnych alebo blízkych hraniciach. Celý systém je zvyčajne vyrobený z lekárskeho silikónu, kovových častí (ak existujú) moderné systémy sú nemagnetické.
Typicky ventil (obr. 6.13) obsahuje pružinu alebo elastickú membránu, ktorá otvára otvor na odtok mozgovomiechového moku pri tlaku presahujúcom vopred stanovený tlak. Po uvoľnení potrebného množstva mozgovomiechového moku sa vnútrolebečný tlak zníži a chlopňa sa uzavrie. Systém pracuje v automatickom režime.
Existujú 3 hlavné skupiny ventilov: nízky tlak otvor (vodný stĺpec 40-60 mm), stredný (vodný stĺpec 70-90 mm) a vysoký (vodný stĺpec 100-120 mm). Tieto údaje sa môžu u rôznych výrobcov líšiť. Všetky chlopne sú označené RTG nepriepustnými značkami vo forme bodky. Nízkotlakové ventily majú 1, stredný - 2, vysoký - 3 body za sebou.
Existujú ventily, ktorých otvárací tlak je možné neinvazívne meniť pomocou externého programátora. Tieto ventily majú špeciálnu röntgenkontrastnú stupnicu, ktorá pripomína ciferník hodiniek.
V niektorých systémoch sa nereguluje tlak, ale rýchlosť odtoku cerebrospinálnej tekutiny. V závislosti od úrovne intrakraniálneho tlaku sa môže zvýšiť alebo znížiť. Masívny únik
 Ryža. 6.13. Spúšťací ventil
Ryža. 6.13. Spúšťací ventil
zlodej cez špeciálny kanál sa vyskytuje iba v prípade prudkého zvýšenia intrakraniálneho tlaku.
Otvárací tlak ktoréhokoľvek ventilu je nastavený pre polohu pacienta na chrbte s tlakom v distálnom katétri asi 50 mmH2O. Keď sa pacient presunie do vertikálnej polohy, negatívny hydrostatický tlak stĺpca kvapaliny v hornej časti katétra vedie k sifónovému efektu - otvoreniu ventilu a uvoľneniu mozgovomiechového moku pri nižších hodnotách intrakraniálneho tlaku, ako je naprogramované. . Aby sa zabránilo sifónovému efektu, boli vyvinuté antisifónové zariadenia, buď integrované do moderných chlopní, alebo implantované sekvenčne (distálne). V systémoch, ktoré regulujú rýchlosť odtoku mozgovomiechového moku, nie je sifónový efekt taký výrazný ani pri absencii špeciálnych antisifónových zariadení.
Typy ventilov
Ventily shuntového systému sú rozdelené do 2 hlavných skupín: hemisférické, implantované do frézovacieho otvoru (burrhole) a nachádza sa pozdĺž katétra (contour-flex). Posledné chlopne (valcovité, oválne, pologuľovité) sa nachádzajú v kostnom lôžku vyrezanom frézou alebo pod mäkkých tkanív okcipitálna oblasť. Poskytujú lepší kozmetický efekt, ale často sú horšie dostupné pre palpáciu a punkciu (čo je dôležité v prípade dysfunkcie skratu).
Vzácne komponenty bočníkových systémov
Štrbinový ventil. Ak je distálny katéter inštalovaný v dutine pravej predsiene, aby sa zabránilo refluxu krvi, musí byť vybavený štrbinovým ventilom s otváracím tlakom asi 50 mmH2O. Peritoneálne katétre ventrikuloperitoneálnych skratov sú tiež zvyčajne vybavené podobnou štrbinovou chlopňou, ale tú možno odrezať, čo mnohí chirurgovia robia, čím sa trochu znižuje riziko systémovej dysfunkcie.
Horizontálny-vertikálny ventil môže byť súčasťou lumboperitoneálneho skratu. Poskytuje výrazné zvýšenie tlaku výtoku mozgovomiechového moku, keď sa pacient presunie do zvislej polohy, čím sa zabráni nadmernému odtoku. Implantované do iliačnej oblasti.
Predkamera- zásobník zahrnutý v niektorých shuntových systémoch, ktorý možno prepichnúť na štúdium mozgovomiechového moku a určenie užitočnosti systému.
Okluzory súčasťou niektorých ventilov. Umožňuje pri pôsobení tlaku na proximálnu hemisféru zastaviť prítok a do distálnej hemisféry zastaviť odtok mozgovomiechového moku z chlopne; Prepichnutím strednej časti ventilu môžete prepláchnuť systém v požadovanom smere. Keď stlačíte strednú časť chlopne a uzavrie sa proximálny okluzor, systém sa tiež napumpuje, čo niekedy umožňuje obnoviť jeho fungovanie (pri zablokovaní bielkovinovými usadeninami, krvnou zrazeninou atď.). Špeciálna verzia okluzora je zahrnutá v zriedka používanom ventile Portnoy; jedno stlačenie tohto okludora zablokuje činnosť skratu.
Filter na nádorové bunky inštalované pred ventilom. Výrazne znižuje spoľahlivosť bočného systému a v súčasnosti sa používa veľmi zriedkavo.
Zásady výberu bočného systému
1. Otvárací tlak ventilu. Je ťažké vopred vybrať optimálny ventil pre každého pacienta. Faktom je, že v reakcii na odstránenie mozgovomiechového moku cez skrat sa nielen zníži intrakraniálny tlak, ale zmení sa aj rýchlosť tvorby mozgovomiechového moku a ďalšie parametre dynamiky mozgovomiechového moku a povaha a rozsah týchto zmien sa značne líši. . Preto u niektorých pacientov môžu nové podmienky pre dynamiku likéru vyžadovať ventilový systém s rôznymi charakteristikami. Použitie programovateľných ventilov sa zdá byť optimálne, ale rozšírenému používaniu takýchto bočníkov v mnohých krajinách bráni ich vysoká cena.
Najuniverzálnejší je stredotlakový ventil, dnes sa v Rusku vo väčšine prípadov implantuje. Nízkotlakový ventil sa používa u novorodencov, ako aj na špeciálne indikácie (napríklad na drenáž arachnoidálnych cýst). Ventil vysoký tlak Používajú sa zriedkavo, používajú sa najmä na nahradenie predtým implantovaného stredotlakového ventilu pri syndróme ventrikulárnej hyperdrenáže.
2. Typ ventilu(inštalované do frézovacieho otvoru - otrepaný otvor- alebo preč od neho - obrys-flex pozri obr. 6.13) nemá zásadný význam.
3. Veľkosť ventilu. U novorodencov a detí sa používajú chlopne menšieho priemeru a menej vyčnievajúce („nízkoprofilové“).
áno"). Pre dospelých nemá veľkosť ventilu zásadný význam.
4. Miesto implantácie distálneho katétra. Najčastejšie sa do brušnej dutiny implantuje distálny katéter, keďže absorpčná kapacita pobrušnice bežne zabezpečuje úplnú absorpciu privádzaného likvoru aj v prípade jeho nadprodukcie. Je dôležité, aby sa bielkoviny likvoru dostali do pečene cez portálnu žilu a nedostali sa do systémového obehu, t.j. nespôsobujú autoimunitné reakcie.
Ak existujú kontraindikácie (zrasty po mnohých operáciách brušná dutina, peritonitída atď.), V dutine pravej predsiene je inštalovaný katéter (vybavený štrbinovým ventilom). Táto operácia bola rozšírená, ale vzhľadom na identifikáciu charakteristickej triády komplikácií, ktoré sa objavujú po 10-15 rokoch prevádzky skratu - myokardiopatia, mikroembólia z hrbolkov štrbinovej chlopne a nefropatia - sa dnes vykonáva veľmi zriedkavo.
Odvádzanie mozgovomiechového moku do pleurálnej dutiny, do obličkovej panvičky alebo močovodu, do žlčníka sa používa veľmi zriedkavo, ak nie je možné vykonať ventrikuloperitoneostómiu alebo ventrikuloatriostómiu.
Technika implantácie ventilového shuntového systému
Ventrikuloperitoneostómia. V anestézii je chirurgické pole široko ošetrené - hlava, krk, hrudník, brucho, ohraničené plachtami a zvyčajne zatavené priehľadnou chirurgickou fóliou nad oblasťou, kde sa má urobiť katéter a rezy. Na koži predného povrchu brušnej steny sa urobí rez, pobrušnica sa izoluje, vezme sa na držiak (alebo sa pobrušnica prepichne trokarom, cez ktorý sa do jeho dutiny ponorí peritoneálny katéter). Na hlave sa urobí kožný rez, umiestni sa otrep (zvyčajne 3 cm nad a za najvyšším bodom ušnice pre chlopňu otrepaný otvor alebo na inom mieste, napríklad v bode Kocher, pre iné systémy; v druhom prípade sa urobí ďalší rez v oblasti za uchom). Na vytvorenie tunela sa používa špeciálny dlhý vodič s hrotom v tvare olivy podkožného tkaniva a zaveďte peritoneálny katéter z rany na bruchu do rany na hlave. Bočná komora sa prepichne katétrom na tŕni a katéter sa inštaluje v blízkosti interventrikulárneho otvoru (Monroe). Komorový katéter
skrátená, pripojená k pumpe, pripojí sa k nej peritoneálny katéter a skontroluje sa funkčnosť systému (mozgomiešny mok by mal vytekať z peritoneálneho katétra). Ak sa použije ventil obrys-flex najprv sa do kosti pomocou frézy zabrúsi lôžko a katétre alebo sa pod svaly okcipitálnej oblasti umiestni chlopňa. Peritoneum sa nareže a peritoneálny katéter sa ponorí 20 cm do jeho dutiny, rany sa po vrstvách pevne zošijú.
O ventrikuloatriostómia mozgovomiechový mok z komôr mozgu je odvádzaný do pravej predsiene (obr. 6.14). Na tento účel je komorová časť drenážneho systému inštalovaná cez otvor na otrepy umiestnený v parietálnej alebo čelnej oblasti. Ďalej sa katéter zavedie pod kožu hlavy a krku. Srdcový koniec shuntového systému je vložený cez malý rez pozdĺž okraja sternocleidomastoideus svalu vpravo
 Ryža. 6.14. Shuntové operácie: a - ventrikuloperitoneostómia; b - ventrikuloatriostómia
Ryža. 6.14. Shuntové operácie: a - ventrikuloperitoneostómia; b - ventrikuloatriostómia
va vpredu alebo vo vnútri krčná žila a pohybuje sa pod röntgenovou kontrolou do predsiene, ktorá sa nachádza na úrovni VII krčných - I hrudných stavcov. Lumboperitoneostomická technika
Pacient leží na boku, zvyčajne vpravo (obr. 6.15). Malý kožný rez sa vedie v medzitŕňovom priestore v driekovej úrovni (zvyčajne medzi stavcami L IV -L V). Lumbálna punkcia sa vykonáva hrubou ihlou s bočným rezom (Tuohyho ihla), cez ktorú je do miechového subarachnoidálneho priestoru inštalovaný tenký perforovaný silikónový katéter. V ľavej iliačnej oblasti sa urobí kožný rez a odkryje sa pobrušnica. Katéter v podkoží sa prenesie z rany na chrbte do rany na bruchu a ponorí sa 15-20 cm do peritoneálnej dutiny.V prípade použitia horizontálno-vertikálnej chlopne sa napojí na lumbálny a peritoneálny katéter ( a zvyčajne predkomora) a striktne vertikálne prišité k aponeuróze v bedrovej oblasti. Rany sú pevne zašité.
Kontraindikácia na použitie drenážnych systémov pri liečbe hydrocefalu sú bakteriálne meningitídy netuberkulóznej etiológie, ako aj extrémne stupne hydrocefalu.
 Ryža. 6.15. Lumboperitoneálny posun
Ryža. 6.15. Lumboperitoneálny posun
Relatívnou kontraindikáciou je vysoký obsah bielkovín v mozgovomiechovom moku, keďže v tomto prípade často zlyhávajú aj systémy špeciálne navrhnuté pre takéto stavy.
Komplikácie. Percento hlavných komplikácií - „dysfunkcia shuntového systému“, najmä počas operácie v ranom detstve, je pomerne vysoké. Do 1 roka po implantácii shuntového systému sa opätovný zásah z dôvodu jeho dysfunkcie vykonáva približne u 20 % pacientov. Počas celého života sú potrebné opakované, niekedy viacnásobné zásahy u 40 – 50 % pacientov s implantovanými skratmi.
Hlavnými typmi komplikácií sú mechanická dysfunkcia (70 %), shuntová infekcia (15 %), hydrodynamická dysfunkcia (10 %) a subdurálne hematómy (5 %).
Mechanická dysfunkcia najčastejšie spôsobené porušením techniky implantácie shuntového systému - zalomenie katétrov, ich odpojenie, prepichnutie atď. Ďalšími príčinami mechanickej dysfunkcie môže byť upchatie otvorov komorového katétra adhéziami, ak je v kontakte s cievnatkovým plexom laterálnej komory, upchatie chlopne bielkovinovými depozitmi, nahromadenie nádorových alebo zápalových buniek, krvná zrazenina, alebo zrasty v brušnej dutine. Ako dieťa rastie, peritoneálny katéter sa napína a potom opúšťa brušnú dutinu; niekedy cerebrospinálny mok naďalej prúdi cez kanál vytvorený okolo katétra, ale častejšie je potrebné predĺžiť peritoneálny katéter. Nie je možné vopred implantovať dlhý peritoneálny katéter, pretože keď je dĺžka intraperitoneálnej časti väčšia ako 20 cm, zvyšuje sa riziko slučky a črevnej obštrukcie.
Infekcia skratu najčastejšie spôsobené intraoperačnou infekciou implantovaného systému alebo porušením techniky šitia rany. 75 % shuntových infekcií sa vyskytuje v 1. mesiaci, v 90 % prípadov sú patogény Staphylococcus epidermidis alebo St. aureus. V niektorých prípadoch dochádza k infekcii shuntového systému počas exacerbácie pomalosti zápalový proces v membránach mozgu. Z dlhodobého hľadiska je možná hematogénna infekcia skratu, predovšetkým ventrikuloatriálneho. Preto sa pacientom s ventrikuloatriálnym skratom odporúča užívať profylaktické antibiotiká, ak
výskyt akýchkoľvek zápalových procesov (zločinec, var atď.), Počas zubného ošetrenia, cystoskopie atď. Konzervatívna liečba shuntová infekcia je neúčinná, takmer vždy je potrebné po odznení zápalového procesu odstrániť celý shuntový systém a reimplantovať nový.
Hydrodynamická dysfunkcia. Ako už bolo spomenuté, je ťažké predpovedať stupeň a charakter zmien parametrov výroby likéru po implantácii shunt systému. Preto v niektorých prípadoch systém skratu neudrží intrakraniálny tlak vo fyziologických medziach. Tieto odchýlky môžu mať charakter hypo- alebo hyper-drenáže; problém sa rieši nahradením chlopne chlopňou s nižším, resp. vyšším tlakom, prípadne za prítomnosti implantovaného programovateľného skratu neinvazívnou zmenou parametrov odtoku likvoru. Špeciálny variant hydrodynamickej dysfunkcie je syndróm štrbinovej komory- zriedkavý stav spôsobený ani nie tak nesprávnou funkciou shuntového systému, ale zmenou elastických vlastností mozgu v dôsledku shuntu. Vyznačuje sa neznášanlivosťou aj malých výkyvov vnútrolebkového tlaku, čo sa prejavuje bolesťami hlavy, nevoľnosťou, vracaním, zníženou úrovňou vedomia. Komory mozgu vyzerajú zrútené a štrbinovité. Určitú výhodu môže priniesť zmena prevádzkových parametrov programovateľného shuntu alebo výmena ventilu za ventil, ktorý poskytuje o niečo vyšší otvárací tlak, ale situácia často nie je príliš úspešná.
Prevodnenie vo vertikálnej polohe je typické najmä pre bezchlopňové lumboperitoneálne skraty. Aby sa predišlo takejto komplikácii, je vhodné použiť horizontálno-vertikálny ventil, ktorého cena je porovnateľná s cenou programovateľného ventrikuloperitoneálneho skratu. Preto sa lumboperitoneálne skraty používajú len zriedka.
Subdurálne hematómy po implantácii shuntového systému sa vyvinie u 3-4% detí a 10-15% dospelých a u osôb vo veku 60 rokov a starších môže toto číslo dosiahnuť 25%. Hlavnou príčinou vzniku subdurálnych hematómov, ako aj chronických subdurálnych hematómov pri TBI (pozri kapitolu 11), je mozgová atrofia, ktorá vedie k napätiu a zlomeniu parasagitálu
žily Na rozdiel od TBI sú subdurálne hematómy spôsobené skratom vo väčšine prípadov malé, neprogredujú a nespôsobujú príznaky. Klinicky významné subdurálne hematómy sa vyskytujú prevažne u pacientov s ťažkým hydrocefalom a hyperdrenážnym syndrómom (najmä na pozadí sifónového efektu).
Pri asymptomatických subdurálnych hematómoch bola prijatá konzervatívna taktika - klinické pozorovanie pacienta, MRI alebo CT kontrola.
Pri subdurálnych hematómoch, ktoré spôsobujú klinické príznaky, sa vykonáva uzavretá vonkajšia drenáž hematómu (pozri kap. 11) a zároveň sa znižuje kapacita skratu (výmenou alebo preprogramovaním chlopne na vyšší tlak).
Napriek určitým problémom je použitie ventilových shuntových systémov metódou voľby pri liečbe otvoreného hydrocefalu. Dnes zo státisícov detí, ktorým boli implantované takéto systémy, vyrástli normálni ľudia, aktívni a niekedy aj vysoko postavení členovia spoločnosti.
Indikácie pre echografiu mozgu
- Predčasnosť.
- Neurologické symptómy.
- Viacnásobné stigmy disembryogenézy.
- Indikácie chronickej vnútromaternicovej hypoxie v anamnéze.
- Asfyxia počas pôrodu.
- Syndróm respiračnej tiesne v novorodeneckom období.
- Infekčné choroby u matky a dieťaťa.
Na posúdenie stavu mozgu u detí s otvoreným predným fontanelom sa používa sektorový alebo mikrokonvexný senzor s frekvenciou 5-7,5 MHz. Ak je fontanel zatvorený, potom môžete použiť snímače s nižšou frekvenciou - 1,75-3,5 MHz, ale rozlíšenie bude nízke, čo dáva horšiu kvalitu echogramov. Pri skúmaní predčasne narodených detí, ako aj na posúdenie povrchových štruktúr (brázdy a konvolúcie na konvexitnom povrchu mozgu, extracerebrálny priestor) sa používajú snímače s frekvenciou 7,5-10 MHz.
Akýkoľvek prirodzený otvor v lebke môže slúžiť ako akustické okno na štúdium mozgu, ale vo väčšine prípadov sa používa veľká fontanela, pretože je najväčšia a posledná, ktorá sa zatvára. Malá veľkosť fontanel výrazne obmedzuje zorné pole, najmä pri posudzovaní periférnych častí mozgu.
Na vykonanie echoencefalografickej štúdie sa senzor umiestni nad prednú fontanelu, orientuje sa tak, aby sa získala séria koronálnych (predných) rezov, a potom sa otočí o 90°, aby sa vykonalo sagitálne a parasagitálne skenovanie. Ďalšie prístupy zahŕňajú skenovanie cez spánkovú kosť vyššie ušnica(axiálny rez), ako aj skenovanie cez otvorené stehy, zadný fontanel a oblasť atlanto-okcipitálneho kĺbu.
Na základe ich echogenicity možno štruktúry mozgu a lebky rozdeliť do troch kategórií:
- hyperechoické - kosť, meningy, trhliny, krvné cievy, cievnatky, cerebelárne vermis;
- stredná echogenicita - parenchým mozgových hemisfér a cerebellum;
- hypoechogénne - corpus callosum, mostík, mozgové stopky, dreň;
- anechoické - dutiny komôr, cisterny, dutiny priehľadného septa a Verge obsahujúce lúh.
Normálne varianty štruktúr mozgu
Brázdy a zákruty. Trhliny sa javia ako echogénne lineárne štruktúry oddeľujúce gyri. Aktívna diferenciácia gyri začína od 28. týždňa tehotenstva; ich anatomický vzhľad predchádza echografickej vizualizácii o 2-6 týždňov. Počet a závažnosť brázd možno teda použiť na posúdenie gestačného veku dieťaťa.
Vizualizácia štruktúr ostrovného komplexu závisí aj od zrelosti novorodenca. U veľmi predčasne narodených detí zostáva otvorená a je prezentovaná vo forme trojuholníka, vlajky - ako štruktúra so zvýšenou echogenicitou bez identifikácie drážok v nej. Uzavretie Sylvianskej trhliny nastáva, keď sa tvoria čelné, parietálne a okcipitálne laloky; úplné uzavretie ostrova Reil s jasnou Sylvijskou puklinou a cievne útvary končí sa do 40. týždňa tehotenstva.
Bočné komory. Bočné komory, ventriculi lateralis, sú dutiny vyplnené cerebrospinálnou tekutinou, viditeľné ako anechoické zóny. Každá bočná komora sa skladá z predných (čelných), zadných (okcipitálnych), dolných (temporálnych) rohov, tela a predsiene (trojuholník) - Obr. 1. Predsieň sa nachádza medzi telom, okcipitálnym a parietálnym rohom. Okcipitálne rohy sú ťažko viditeľné a ich šírka je variabilná. Veľkosť komôr závisí od stupňa zrelosti dieťaťa, so zvyšujúcim sa gestačným vekom sa ich šírka zmenšuje; u zrelých detí sú normálne štrbinovité. Mierna asymetria laterálnych komôr (rozdiel vo veľkostiach pravej a ľavej laterálnej komory na koronálnom reze na úrovni foramen Monro do 2 mm) sa vyskytuje pomerne často a nie je príznakom patológie. Patologická expanzia laterálnych komôr najčastejšie začína okcipitálnymi rohmi, takže neschopnosť jasne si ich predstaviť je vážnym argumentom proti expanzii. O expanzii laterálnych komôr môžeme hovoriť vtedy, keď diagonálna veľkosť predných rohov na koronálnom reze cez foramen Monroe presiahne 5 mm a zanikne konkávnosť ich dna.
Ryža. 1. Ventrikulárny systém mozgu.
1 - intertalamické väzivo;
2 - supraoptické vybranie tretej komory;
3 - lievikovité vrecko tretej komory;
5 - Monroeova diera;
6 - telo laterálnej komory;
7 - III komora;
8 - pineálne vybranie tretej komory;
9 - glomerulus choroidálneho plexu;
10 - zadný roh bočná komora;
11 - dolný roh laterálnej komory;
12 - vodovodný systém Sylvian;
13 - IV komora.
Choroidné plexusy. Choroidný plexus (plexus chorioideus) je bohato vaskularizovaný orgán, ktorý produkuje mozgovomiechový mok. Echograficky sa tkanivo plexu javí ako hyperechogénna štruktúra. Plexusy prechádzajú zo stropu tretej komory cez foramen of Monro (interventricular foramina) na spodok tiel laterálnych komôr a pokračujú na strechu temporálnych rohov (pozri obr. 1); sú prítomné aj v streche štvrtej komory, ale v tejto oblasti sa echograficky nezistia. Predné a okcipitálne rohy laterálnych komôr neobsahujú choroidné plexusy.
Plexusy majú zvyčajne rovnomerný, hladký obrys, ale môžu sa vyskytnúť nepravidelnosti a mierna asymetria. Choroidné plexusy dosahujú najväčšiu šírku na úrovni tela a tylového rohu (5-14 mm), pričom v oblasti predsiene vytvárajú lokálne zhutnenie - glomerulus choroidey (glomus), ktorý môže mať tvar prstovitého výrastku. , byť vrstvené alebo fragmentované. Na koronálnych rezoch sa plexy v okcipitálnych rohoch javia ako elipsoidné hustoty, ktoré takmer úplne vypĺňajú lúmen komôr. U dojčiat s nižším gestačným vekom je veľkosť plexusov relatívne väčšia ako u donosených detí.
Choroidné plexy môžu byť zdrojom vnútrokomorových krvácaní u donosených detí, vtedy je na echogramoch viditeľná ich jasná asymetria a lokálne zhutnenia, na mieste ktorých sa potom tvoria cysty.
III komora. Tretia komora (ventriculus tertius) sa javí ako tenká štrbinovitá vertikálna dutina vyplnená mozgovomiechovým mokom, umiestnená sagitálne medzi talami nad sella turcica. Spája sa s laterálnymi komorami cez foramen Monroe (foramen interventriculare) a s IV komorou cez akvadukt Sylvius (pozri obr. 1). Supraoptické, infundibulárne a pineálne výbežky dávajú tretej komore trojuholníkový vzhľad na sagitálnom reze. Na koronálnom reze je viditeľná ako úzka medzera medzi echogénnymi zrakovými jadrami, ktoré sú vzájomne prepojené intertalamickou komisurou (massa intermedia), prechádzajúcou dutinou tretej komory. V novorodeneckom období by šírka tretej komory na koronárnom reze nemala presiahnuť 3 mm, v dojčenskom veku - 3-4 mm. Jasné obrysy tretej komory na sagitálnej časti naznačujú jej rozšírenie.
Sylviánsky akvadukt a IV komora. Sylviánsky akvadukt (aquaeductus cerebri) je tenký kanál spájajúci tretiu a štvrtú komoru (pozri obr. 1), zriedka viditeľný pri ultrazvukovom vyšetrení v štandardných polohách. Dá sa zobraziť na axiálnom reze vo forme dvoch echogénnych bodov na pozadí hypoechogénnych mozgových stopiek.
Štvrtá komora (ventriculus quartus) je malá dutina v tvare diamantu. Na echogramoch v striktne sagitálnom reze sa javí ako malý anechoický trojuholník v strede echogénneho mediálneho obrysu cerebelárnej vermis (pozri obr. 1). Jeho predná hranica nie je jasne viditeľná pre hypoechogenicitu dorzálnej časti mosta. Predozadná veľkosť IV komory v novorodeneckom období nepresahuje 4 mm.
Corpus callosum. Corpus callosum (corpus callosum) na sagitálnom reze vyzerá ako tenká horizontálna oblúkovitá hypoechogénna štruktúra (obr. 2), ohraničená zhora a zdola tenkými echogénnymi pruhmi, ktoré vznikajú odrazom od pericallosálnej drážky (hore) a spodného povrchu corpus callosum. Bezprostredne pod ním sú dva listy priehľadného septa, ktoré obmedzujú jeho dutinu. Na prednom reze sa corpus callosum javí ako tenký, úzky hypoechogénny pásik tvoriaci strechu postranných komôr.

Ryža. 2. Umiestnenie hlavných mozgových štruktúr na strednom sagitálnom úseku.
1 - mostík;
2 - prepontínová nádrž;
3 - interpedunkulárna splachovacia nádržka;
4 - priehľadná priečka;
5 - nohy oblúka;
6 - corpus callosum;
7 - III komora;
8 - kvadrigeminálna cisterna;
9 - mozgové stopky;
10 - IV komora;
11 - veľká nádrž;
12 - medulla oblongata.
Dutina septum pellucida a Vergeova dutina. Tieto dutiny sa nachádzajú priamo pod corpus callosum medzi vrstvami priehľadnej priehradky (septum pellucidum) a sú obmedzené gliou, nie ependýmom; obsahujú tekutinu, ale nespájajú sa ani s komorovým systémom, ani so subarachnoidálnym priestorom. Dutina priehľadného septa (cavum cepti pellucidi) je umiestnená pred fornixom mozgu medzi prednými rohmi laterálnych komôr; Vergeova dutina sa nachádza pod splénom corpus callosum medzi telami laterálnych komôr. Niekedy sú normálne bodky a krátke lineárne signály pochádzajúce zo subependymálnych stredných žíl vizualizované v listoch septum pellucidum. Na koronálnom pohľade sa dutina septum pellucidum javí ako štvorcový, trojuholníkový alebo lichobežníkový anechoický priestor so základňou pod corpus callosum. Šírka dutiny priehľadnej priehradky nepresahuje 10-12 mm a je širšia u predčasne narodených detí ako u donosených detí. Vergeova dutina je spravidla užšia ako dutina priehľadnej priehradky a zriedka sa vyskytuje u donosených detí. Tieto dutiny sa začínajú obliterovať po 6 mesiacoch tehotenstva dorzoventrálnym smerom, ale presné dátumy nedochádza k uzáveru a obe sa dajú zistiť u zrelého dieťaťa vo veku 2-3 mesiacov.
Bazálne gangliá, talami a vnútorná kapsula. Vizuálne jadrá (talami) sú sférické hypoechogénne štruktúry umiestnené po stranách dutiny priehľadnej priehradky a tvoriace bočné okraje tretej komory na koronálnych rezoch. Horná plocha gangliothalamického komplexu je rozdelená na dve časti kaudotalamickým recesom - predná patrí nucleus caudate, zadná talamu (obr. 3). Optické jadrá sú navzájom spojené intertalamickou komisurou, ktorá sa stáva zreteľne viditeľnou až s rozšírením tretej komory na frontálnych (vo forme dvojitej echogénnej priečnej štruktúry), ako aj na sagitálnych úsekoch (vo forme hyperechogénna bodová štruktúra).

Ryža. 3. Relatívna poloha štruktúr bazálno-talamického komplexu na parasagitálnom reze.
1 - škrupina lentikulárneho jadra;
2 - globus pallidus lentikulárneho jadra;
3 - kaudátne jadro;
4 - talamus;
5 - vnútorná kapsula.
Bazálne gangliá sú subkortikálne nahromadenia šedej hmoty umiestnené medzi talamom a ostrovom Reille. Majú podobnú echogenicitu, čo sťažuje ich diferenciáciu. Parasagitálny rez cez kaudotalamický zárez je najoptimálnejším prístupom na detekciu talamu, lentikulárneho jadra pozostávajúceho z putamenu a globus pallidus a kaudátneho jadra, ako aj vnútornej kapsuly - tenkej vrstvy bielej hmoty oddeľujúcej jadrá telies striata z talamu. Jasnejšia vizualizácia bazálnych jadier je možná pri použití 10 MHz senzora, ako aj v prípade patológie (krvácanie alebo ischémia) - v dôsledku neurónovej nekrózy jadrá získavajú zvýšenú echogenicitu.
Zárodočná matrica je embryonálne tkanivo s vysokou metabolickou a fibrinolytickou aktivitou, ktoré produkuje glioblasty. Táto subependymálna platnička je najaktívnejšie medzi 24. a 34. týždňom tehotenstva a je zhlukom krehkých ciev, ktorých steny sú bez kolagénových a elastických vlákien, sú ľahko náchylné na prasknutie a sú zdrojom peri-intraventrikulárneho krvácania u predčasne narodených detí. dojčatá. Zárodočná matrica leží medzi caudatus nucleus a spodnou stenou laterálnej komory v kaudothalamickom vybraní, na echogramoch vyzerá ako hyperechogénny pás.
Mozgové cisterny. Cisterny sú priestory medzi mozgovými štruktúrami, ktoré obsahujú cerebrospinálny mok (pozri obr. 2), ktoré môžu obsahovať aj veľké cievy a nervy. Normálne sú na echogramoch viditeľné len zriedka. Po zväčšení sa cisterny javia ako nepravidelne ohraničené dutiny, čo naznačuje proximálne umiestnenú prekážku prietoku cerebrospinálnej tekutiny.
Cisterna magna (cisterna magna, c. cerebromedullaris) sa nachádza pod mozočkom a predĺženou miechou nad tylovou kosťou, za normálnych okolností jej veľkosť superior-inferior na sagitálnom reze nepresahuje 10 mm. Pontinová cisterna je echogénna zóna nad mostom pred mozgovými stopkami, pod predným vybraním tretej komory. Obsahuje bifurkáciu bazilárnej artérie, čo spôsobuje jej čiastočnú hustotu ozveny a pulzáciu.
Bazálna (c. supraselárna) cisterna zahŕňa interpedunkulárne, c. interpeduncularis (medzi cerebrálnymi stopkami) a chiazmatický, c. chiasmatis (medzi optickým chiazmom a čelnými lalokmi) cisterny. Chiasmová nádrž sa javí ako päťuholníková zóna s hustotou ozveny, ktorej uhly zodpovedajú tepnám Willisovho kruhu.
Kvadrigeminálna cisterna (c. quadrigeminalis) je echogénna línia medzi plexom tretej komory a cerebelárnym vermis. Hrúbka tejto echogénnej zóny (normálne nepresahujúca 3 mm) sa môže zvýšiť so subarachnoidálnym krvácaním. Arachnoidné cysty sa môžu nachádzať aj v oblasti kvadrigeminálnej cisterny.
Obtoková (c. okolitá) nádrž - vykonáva bočnú komunikáciu medzi prepontínovou a medzipedunkulovou nádržou vpredu a kvadrigeminálnou nádržou za ňou.
Cerebellum(cerebellum) možno zobraziť cez prednú aj zadnú fontanelu. Pri skenovaní cez veľký fontanel je kvalita obrazu vzhľadom na vzdialenosť najhoršia. Cerebellum sa skladá z dvoch hemisfér spojených vermis. Hemisféry sú slabo stredne echogénne, vermis je čiastočne hyperechogénny. Na sagitálnom reze vyzerá ventrálna časť vermis ako hypoechogénne písmeno „E“ obsahujúce cerebrospinálny mok: hore je quadrigeminálna cisterna, v strede je IV komora, dole je cisterna magna. Priečna veľkosť mozočka priamo koreluje s biparietálnym priemerom hlavičky, čo umožňuje na základe jeho merania určiť gestačný vek plodu a novorodenca.
Mozgové stopky (pedunculus cerebri), mostík (pons) a predĺžená miecha (medulla oblongata) sú umiestnené pozdĺžne pred mozočkom a javia sa ako hypoechogénne štruktúry.
Parenchým. Normálne existuje rozdiel v echogenicite medzi mozgovou kôrou a podkladovou bielou hmotou. Biela hmota je o niečo viac echogénna, možno v dôsledku relatívne väčšieho počtu ciev. Normálne hrúbka kôry nepresahuje niekoľko milimetrov.
Okolo laterálnych komôr, prevažne nad okcipitálnym a menej často nad prednými rohmi, je u predčasne narodených detí a niektorých donosených detí aureola so zvýšenou echogenicitou, ktorej veľkosť a vizualizácia závisí od gestačného veku. Môže pretrvávať až 3-4 týždne života. Normálne by jej intenzita mala byť nižšia ako intenzita choroidálneho plexu, okraje by mali byť nejasné a umiestnenie by malo byť symetrické. Ak je v periventrikulárnej oblasti asymetria alebo zvýšená echogenicita, je potrebné po čase vykonať ultrazvukové vyšetrenie mozgu, aby sa vylúčila periventrikulárna leukomalácia.
Štandardné echoencefalografické rezy
Koronálne plátky(obr. 4). Prvý rez prechádza cez čelné laloky pred laterálnymi komorami (obr. 5). Interhemisferická trhlina je určená v strede vo forme vertikálneho echogénneho pruhu oddeľujúceho hemisféry. Keď sa roztiahne, v strede je viditeľný signál z falx cerebri (falx), ktorý sa bežne samostatne nezobrazuje (obr. 6). Šírka interhemisferickej trhliny medzi gyri bežne nepresahuje 3-4 mm. Na tom istom úseku je vhodné merať veľkosť subarachnoidálneho priestoru - medzi laterálnou stenou sagitálneho sínusu superior a najbližším gyrusom (šírka sinokortika). Na tento účel je vhodné použiť snímač s frekvenciou 7,5-10 MHz, veľké množstvo gélu a veľmi opatrne sa dotknúť veľkého fontanelu bez toho, aby ste naň tlačili. Normálna veľkosť subarachnoidálneho priestoru u donosených detí je až 3 mm, u predčasne narodených detí - až 4 mm.

Ryža. 4. Roviny koronálneho skenovania (1-6).

Ryža. 5. Echogram mozgu novorodenca, prvý koronálny rez cez predné laloky.
1 - očné jamky;
2 - interhemisferická trhlina (nerozšírená).


Ryža. 6. Meranie šírky subarachnoidálneho priestoru a šírky interhemisferickej štrbiny na jednom alebo dvoch koronálnych rezoch - diagram (a) a echogram mozgu (b).
1 - horný sagitálny sínus;
2 - šírka subarachnoidálneho priestoru;
3 - šírka medzihemisférickej trhliny;
4 - kosáčik mozgu.
Druhý rez sa vykonáva cez predné rohy laterálnych komôr pred Monroeovými foraminami na úrovni dutiny septum pellucidum (obr. 7). Čelné rohy, ktoré neobsahujú mozgovomiechový mok, sú zobrazené na oboch stranách interhemisferickej štrbiny ako echogénne pruhy; ak obsahujú cerebrospinálny mok, vyzerajú ako anechoické štruktúry, podobné bumerangom. Strecha predných rohov laterálnych komôr je reprezentovaná hypoechogénnym pásom corpus callosum a medzi ich strednými stenami sú vrstvy priehľadného septa obsahujúceho dutinu. Na tomto reze sa posudzuje tvar a meria sa šírka dutiny priehľadnej priečky - maximálna vzdialenosť medzi jej stenami. Bočné steny predných rohov tvoria bazálne jadrá - priamo pod spodnou časťou rohu - hlava kaudátneho jadra a laterálne - lentiformné jadro. Ešte viac laterálne na tomto úseku sú temporálne laloky identifikované na oboch stranách chiazmovej cisterny.

Ryža. 7. Echogram mozgu, druhý koronálny rez cez predné rohy postranných komôr.
1 - časové laloky;
2 - Sylvianova puklina;
3 - dutina priehľadného septa;
4 - predný roh laterálnej komory;
5 - corpus callosum;
6 - interhemisferická trhlina;
7 - kaudátne jadro;
8 - talamus.
Tretí koronálny plátok prechádza cez foramina Monroe a tretiu komoru (obr. 8). Na tejto úrovni sa bočné komory pripájajú k tretej komore cez interventrikulárny otvor (Monroe). Samotné otvory nie sú normálne viditeľné, ale cievnatky, ktoré cez ne prechádzajú od stropu tretej komory po spodok laterálnych komôr, sa javia ako hyperechogénna štruktúra v tvare Y umiestnená v strednej línii. Normálne sa tretia komora tiež nemusí zobraziť, keď sa zväčší, jej šírka sa meria medzi mediálnymi povrchmi talamu, ktoré sú jej bočnými stenami. Bočné komory v tejto časti sú viditeľné ako štrbinovité alebo bumerangovité anechoické štruktúry (obr. 9), ktorých šírka sa meria diagonálne (normálne do 5 mm). Dutina priehľadnej priehradky na tretej časti v niektorých prípadoch zostáva stále viditeľná. Pod treťou komorou sa vizualizuje mozgový kmeň a mostík. Laterálne k tretej komore sú talamus, bazálne gangliá a insula, nad ktorými je definovaná tenká echogénna štruktúra v tvare Y - Sylviova fisura, obsahujúca pulzujúcu strednú cerebrálnu artériu.

Ryža. 8. Echogram mozgu, tretí koronálny rez cez otvory Monroe.
1 - III komora;
2 - choroidné plexy v interventrikulárnych kanáloch a streche tretej komory a fornixu mozgu;
3 - dutina bočnej komory;
4 - corpus callosum;
5 - kaudátne jadro;
6 - talamus.

Ryža. 9. Relatívna poloha centrálnych mozgových štruktúr na dvoch až štyroch koronálnych rezoch.
1 - III komora;
2 - dutina priehľadnej priehradky;
3 - corpus callosum;
4 - laterálna komora;
5 - kaudátne jadro;
6 - pedikel mozgovej klenby;
7 - talamus.
Na štvrtom reze(cez telá postranných komôr a zadnú časť tretej komory) sú viditeľné: interhemisferická štrbina, corpus callosum, komorové dutiny s cievnatkovými plexusmi na dne, talamus, Sylviove štrbiny, vertikálne umiestnené hypoechogénne mozgové stopky (pod cerebrálnymi stopkami thalami), cerebellum oddelené od mozgových stopiek hyperechogénnym tentorium (obr. 10). Pod cerebelárnou vermis je možné vizualizovať cisternu magna. V oblasti strednej lebečnej jamky je viditeľná oblasť pulzácie, pochádzajúca z ciev Willisovho kruhu.

Ryža. 10. Echogram mozgu, štvrtý koronálny rez cez telá bočných komôr.
1 - cerebellum;
2 - choroidné plexy v bočných komorách;
3 - telá bočných komôr;
4 - Vergeho dutina.
Piaty rez prechádza cez telá postranných komôr a plexus chorioideus v oblasti glomus, ktoré na echogramoch takmer úplne vypĺňajú dutiny postranných komôr (obr. 11). Na tomto úseku sa porovnáva hustota a veľkosť choroidálnych plexusov na oboch stranách, aby sa vylúčili krvácania. Ak je prítomná Vergeova dutina, je vizualizovaná medzi laterálnymi komorami vo forme zaoblenej anechoickej formácie. Vo vnútri zadnej lebečnej jamy je mozoček vizualizovaný so strednou echogenicitou a nad jeho tentorium je echogénna kvadrigeminálna cisterna.

Ryža. jedenásť. Echogram mozgu, piaty koronálny rez cez glomus choroidálnych plexusov - cievoviek v oblasti predsiene, úplne vypĺňajúci lúmen komôr (1).
Šiesty, posledný, koronálny rez sa vykonáva cez okcipitálne laloky nad dutinami laterálnych komôr (obr. 12). V strede je vizualizovaná interhemisferická štrbina s ryhami a zákrutami a na oboch stranách sú periventrikulárne hustoty podobné oblakom, ktoré sú výraznejšie u predčasne narodených detí. Na tomto úseku sa posudzuje symetria týchto tesnení.

Ryža. 12. Echogram mozgu, šiesty koronálny rez cez okcipitálne laloky nad laterálnymi komorami.
1 - normálne periventrikulárne tesnenia;
2 - interhemisferická trhlina.
Sagitálne plátky(obr. 13). Midsagitálna sekcia(obr. 14) umožňuje vizualizáciu corpus callosum vo forme hypoechoického oblúka, bezprostredne pod ním je dutina priehľadnej priehradky (pod jej prednými úsekmi) a s ňou spojená dutina Verge (pod splénom). V blízkosti rodu corpus callosum sa nachádza pulzujúca štruktúra - predná cerebrálna artéria, ktorá ju obklopuje a prechádza pozdĺž horného okraja tela. Perikalózna ryha prebieha nad corpus callosum. Medzi dutinami priehľadného septa a Verge je určený oblúkový hyperechoický pás, pochádzajúci z choroidálneho plexu tretej komory a fornixu mozgu. Nižšie je hypoechogénna trojuholníková tretia komora, ktorej obrysy zvyčajne nie sú jasne definované. Keď sa roztiahne v strede, môžete vidieť intertalamickú komisuru vo forme hyperechoického bodu. Zadná stena tretej komory je epifýza a štvorklanná doska, za ktorou môže byť viditeľná kvadrigeminálna cisterna. Bezprostredne pod ním, v zadnej lebečnej jamke, je určená hyperechogénna cerebelárna vermis, na ktorej prednej časti je trojuholníkový zárez - štvrtá komora. Mostík, cerebrálne stopky a medulla oblongata sú umiestnené pred štvrtou komorou a sú viditeľné ako hypoechogénne útvary. Na tomto úseku sa meria cistern magna - od spodného povrchu vermis po vnútorný povrch tylovej kosti - a meria sa hĺbka IV komory 5 - corpus callosum;
6 - dutina priehľadnej priečky;
7 - mozgové stopky;
8 - veľká nádrž;
9 - Vergeho dutina;
10 - corpus callosum;
11 - dutina priehľadného septa;
12 - III komora.
Pri miernom vychýlení snímača doľava a doprava sa dostanete parasagitálny úsek cez kaudotalamický reces (umiestnenie zárodočnej matrice u predčasne narodených detí), kde sa hodnotí jej tvar, ako aj štruktúra a echogenita gangliothalamického komplexu (obr. 15).

Ryža. 15. Echogram mozgu, parasagitálny rez cez kaudotalamický zárez.
1 - choroidný plexus laterálnej komory;
2 - dutina bočnej komory;
3 - talamus;
4 - kaudátne jadro.
Ďalšie parasagitálny úsek sa vykonáva cez laterálnu komoru na každej strane tak, aby sa získal jej úplný obraz – predný roh, telo, okcipitálny a temporálny roh (obr. 16). Výška sa meria v tejto rovine rôzne oddelenia laterálnej komory, posúdiť hrúbku a tvar choroidálneho plexu. Nad telom a okcipitálnym rohom laterálnej komory sa hodnotí homogenita a hustota periventrikulárnej substancie mozgu, ktorá sa porovnáva s hustotou choroidálneho plexu.
Ryža. 17. Echogram mozgu, parasagitálny rez spánkovým lalokom.
1 - temporálny lalok mozgu;
2 - Sylvianova puklina;
3 - parietálny lalok.
Ak sa na získaných echogramoch v koronárnom reze zistia nejaké odchýlky, musia sa potvrdiť v sagitálnom reze a naopak, pretože často sa môžu vyskytnúť artefakty.
Axiálne skenovanie. Axiálny rez sa urobí umiestnením prevodníka vodorovne nad ucho. V tomto prípade sú mozgové stopky vizualizované ako hypoechogénna štruktúra v tvare motýľa (obr. 18). Medzi nohami (na rozdiel od koronálnych a sagitálnych rezov) je často viditeľná echogénna štruktúra pozostávajúca z dvoch bodov - akvadukt Sylvius, pred nohami - štrbinovitá tretia komora. Na axiálnom reze sú steny tretej komory dobre viditeľné, na rozdiel od koronálnej, čo umožňuje presnejšie zmerať jej veľkosť s miernou expanziou. Pri naklonení snímača smerom ku kalvárii sú viditeľné bočné komory, čo umožňuje odhadnúť ich veľkosť pri zatvorenej veľkej fontanele. Normálne parenchým mozgu u zrelých detí tesne susedí s kosťami lebky, takže oddelenie echo signálov od nich na axiálnom reze naznačuje prítomnosť patologickej tekutiny v subarachnoidálnych alebo subdurálnych priestoroch.

Ryža. 18. Echogram mozgu, axiálny rez na úrovni základne mozgu.
1 - cerebellum;
2 - Sylviánsky akvadukt;
3 - mozgové stopky;
4 - Sylvianova puklina;
5 - III komora.
Údaje z echografického vyšetrenia mozgu môžu byť doplnené výsledkami dopplerovského ultrazvukového hodnotenia prietoku krvi mozgom. To je žiaduce, pretože u 40-65% detí, napriek závažným neurologickým poruchám, zostáva echografické vyšetrenie mozgu normálne.
Mozog je zásobovaný krvou vetvami vnútornej krčnej a bazilárnej artérie, ktoré tvoria Willisov kruh v spodnej časti mozgu. Priamym pokračovaním vnútornej krčnej tepny je stredná cerebrálna artéria a jej menšou vetvou je predná cerebrálna artéria. Zadné cerebrálne tepny sa vetvia z krátkej bazilárnej tepny a komunikujú s vetvami vnútornej krčnej tepny cez zadné komunikačné tepny. Hlavné mozgové tepny - predná, stredná a zadná - tvoria svojimi vetvami arteriálnu sieť, z ktorej do drene prenikajú malé cievy, ktoré vyživujú kôru a bielu hmotu mozgu.
Dopplerovské vyšetrenie prietoku krvi sa vykonáva v najväčších tepnách a žilách mozgu, pričom sa ultrazvukový senzor snaží umiestniť tak, aby uhol medzi ultrazvukovým lúčom a osou cievy bol minimálny.
Predná cerebrálna artéria vizualizované na sagitálnom reze; Na získanie meraní prietoku krvi sa volumetrický marker umiestni pred koleno corpus callosum alebo do proximálnej časti tepny predtým, ako sa ohne okolo tejto štruktúry.
Na štúdium prietoku krvi v vnútorná krčná tepna na parasagitálnom úseku sa jeho vertikálna časť používa ihneď po výstupe z karotického kanála nad úrovňou sella turcica.
Bazilárna tepna vyšetrené v strednom sagitálnom reze v oblasti spodnej časti lebky bezprostredne pred mostom, niekoľko milimetrov za umiestnením vnútornej krčnej tepny.
Stredná cerebrálna artéria určená v Sylvianskej pukline. Najlepší uhol pre jeho ozvučenie sa dosiahne axiálnym prístupom. Galenova žila je vizualizovaná na koronálnom reze pod corpus callosum pozdĺž strechy tretej komory.