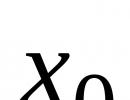Vzorec na výpočet železa v tele. Výpočet dávky parenterálnych liekov. Terapeutický liečebný plán pre IDA u detí
Účinná látka: Ferruma Lek
Komplexná zlúčenina hydroxidu železitého s polyizomaltózou;Uvoľňovacie formy Ferrum Lek
- Roztok na intramuskulárnu injekciu, 2 ml (100 mg) v ampulkách č. 5 č. 50
- Sirup 100 ml (50 mg/5 ml) vo fľašiach
- Žuvacie tablety 100 mg č.30
Pre koho je Ferrum Lek určený?
Používa sa na liečbu stavov nedostatku železa, ktoré vyžadujú rýchle doplnenie tela železom:
- strata krvi;
- zhoršená absorpcia železa;
- neúčinnosť alebo nemožnosť perorálnej liečby prípravkami železa.
Ako používať Ferrum Lek
Spôsob podávania a dávka.
Roztok na intramuskulárnu injekciu
Ferrum Lek sa podáva iba intramuskulárne. Pred podaním prvej terapeutickej dávky Ferrum Lek sa znášanlivosť lieku zisťuje podaním testovacej dávky pacientovi, čo je 1/4, - ½ ampulky Ferrum Lek (25 - 50 mg železa) pre dospelého a polovicu dennej dávky pre dieťa. Ak sa do 15 minút po podaní nevyskytnú žiadne vedľajšie účinky, možno podať zvyšok počiatočnej dennej dávky lieku.
Dávka lieku sa určuje individuálne v závislosti od všeobecného nedostatku železa; výpočet sa vykonáva podľa vzorca:
Všeobecný nedostatok železa, mg | telesná hmotnosť [kg] x (cieľová hodnota hemoglobínu [g/l] - skutočná hladina hemoglobínu [g/l]) x 0,24 + uložené železo [mg] |
|
S telesnou hmotnosťou do 35 kg | cieľový hemoglobín = 130 g/l a zásobné železo = 15 mg/kg telesnej hmotnosti |
|
S telesnou hmotnosťou viac ako 35 kg | cieľový hemoglobín = 150 g/l a uložené železo = 500 mg |
|
Korekčný faktor 0,24 | 0,0034 x 0,07 x 1000, de: |
Príklad výpočtu:
stôl 1
Výpočet celkového počtu ampuliek Ferrum Lek pre jedného pacienta v závislosti od telesnej hmotnosti a hladiny hemoglobínu.
Celkový počet ampuliek Ferrum Lek na liečebný cyklus |
||||
hemoglobín - 60 g / l | hemoglobín - 75 g / l | hemoglobín - 90 g / l | hemoglobín - 105 g / l |
|
Ak celkový počet ampuliek Ferrum Lek presiahne maximálnu dennú potrebu, je potrebné podanie lieku niekoľkokrát rozdeliť.
Ak po 1-2 týždňoch terapie nedôjde k normalizácii hematologických parametrov, je potrebné prehodnotiť diagnózu.
Výpočet celkovej dávky na nahradenie železa strateného v dôsledku straty krvi
Požadovaný počet ampuliek sa vypočíta podľa nasledujúceho vzorca:
Ak je známe množstvo stratenej krvi: podanie 200 mg železa intramuskulárne (2 ampulky) spôsobí zvýšenie hemoglobínu o 1 jednotku krvi (400 ml obsahuje 150 g/l hemoglobínu).
Ak je známa znížená hladina hemoglobínu: na výpočet použite predchádzajúci vzorec za predpokladu, že nie je potrebné dopĺňať zásoby železa.
Ferrum Lek sa zvyčajne podáva injekčne každý druhý deň hlboko do sedacieho svalu – striedavo do ľavej a pravej strany.
Deťom sa podáva 0,06 ml liečiva na 1 kg telesnej hmotnosti denne (3 mg železa/kg denne).
Dospelí a starší pacienti - 1-2 ampulky Ferrum Lek (100-200 mg železa) denne. Maximálne denné dávky Ferrum Lek: Deti - 0,14 ml liečiva na 1 kg telesnej hmotnosti (7 mg železa/kg). Dospelí - 4,0 ml lieku (2 ampulky).
Sirup
Ťažký nedostatok železa
Liečba pokračuje 3-5 mesiacov, kým sa hladiny hemoglobínu nenormalizujú. Potom sa liek používa ešte niekoľko týždňov na doplnenie zásob železa v tele.
Deti do 1 roka: začiatočná dávka je 2,5 ml (1/2 dávkovacej lyžičky) sirupu denne. Dávka sa postupne zvyšuje na 5 ml (1 dávkovacia lyžica) sirupu Ferrum Lek denne.
Deti od 1 do 12 rokov: 5 - 10 ml (1 - 2 dávkovacie lyžice) sirupu Ferrum Lek denne.
Deti nad 12 rokov, dospelí, dojčiace matky: pravidelne denná dávka je 10 – 30 ml (2 – 6 dávkovacích lyžíc) sirupu Ferrum Lek.
Latentný nedostatok železa
Deti od 1 do 12 rokov: 2,5 - 5 ml (1/2 - 1 dávkovacia lyžička) sirupu Ferrum Lek denne.
Deti od 12 rokov, dospelí, dojčiace matky: 5 – 10 ml (1 – 2 dávkovacie lyžice) sirupu Ferrum Lek denne.
Tehotná
Ťažký nedostatok železa
20 – 30 ml (4 – 6 dávkovacích lyžíc) sirupu Ferrum Lek denne až do normalizácie hladín hemoglobínu. Potom sa liek predpisuje v dávke 10 ml (2 dávkovacie lyžice) sirupu Ferrum Lek denne minimálne do konca tehotenstva na doplnenie zásob železa v tele.
5 – 10 ml (1 – 2 lyžice na dávkovanie) sirupu Ferrum Lek denne.
Ťažký nedostatok železa | Latentný nedostatok železa | Prevencia nedostatku železa |
|
Deti do 1 roka | 1/2 – 1 l.d. | ||
Deti od 1 do 12 rokov | 1 – 2 l.d. | 1/2 – 1 l.d. | |
Deti nad 12 rokov, dospelí a dojčiace matky | 2 – 6 l.d. | 1 – 2 l.d. | |
Tehotná | 4 – 6 l.d. | 2 l.d. | 1 – 2 l.d. |
l.d. - lyžica na dávkovanie.
Sirup Ferrum Lek sa užíva počas jedla alebo bezprostredne po jedle. Sirup je možné zmiešať s ovocnými a zeleninovými šťavami alebo umelou výživou v dojčenskej fľaši bez zníženia aktivity lieku.
Na správne odmeranie sirupu by ste mali použiť dávkovaciu lyžičku, ktorá sa nachádza v kartónovej škatuli spolu s fľašou sirupu Ferrum Lek.
Vzhľad slabej farby v sirupe neovplyvňuje chuť a účinnosť lieku.
Tabletky
Dávka lieku a dĺžka jeho užívania závisia od stupňa nedostatku železa.
Ťažký nedostatok železa
Liečba pokračuje 3-5 mesiacov, kým sa hladiny hemoglobínu nenormalizujú.
Potom sa liek používa ešte niekoľko týždňov na doplnenie zásob železa v tele.
Deti nad 12 rokov, dospelí, dojčiace matky: zvyčajná denná dávka je 1 – 3 žuvacie tablety Ferrum Lek.
Latentný nedostatok železa
Liečba pokračuje 1-2 mesiace.
Deti nad 12 rokov, dospelí, dojčiace matky: 1 žuvacia tableta Ferrum Lek za deň.
Tehotná
Ťažký nedostatok železa
2 - 3 žuvacie tablety Ferrum Lek denne až do normalizácie hladín hemoglobínu. Potom sa liek predpisuje v dávke 1 žuvacia tableta Ferrum Lek denne minimálne do konca tehotenstva na doplnenie zásob železa v tele.
Latentný nedostatok železa a prevencia nedostatku železa
1 žuvacia tableta Ferrum Lek denne.
Tabuľka
Denné dávky tabliet Ferrum Lek na prevenciu a liečbu nedostatku železaDenná dávka sa môže užívať súčasne alebo rozdelená do niekoľkých dávok.
Tablety Ferrum Lek sa užívajú počas jedla alebo bezprostredne po jedle, žuvajú sa alebo prehĺtajú celé.
Vlastnosti aplikácie.
Pri parenterálnom použití železa sa môžu vyskytnúť alergické reakcie blízke anafylaktoidom. V prípade miernej alergickej reakcie by ste mali podať antihistaminiká; V prípade ťažkej anafylaxie sa adrenalín okamžite podáva.
Osobitnou rizikovou skupinou pre alergické alebo anafylaktické reakcie sú pacienti s bronchiálnou astmou, Crohnovou chorobou, progresívnou chronickou polyartritídou, ako aj osoby s nízkou schopnosťou viazať železo a/alebo nedostatkom kyselina listová. Ak sú ampulky skladované nesprávne, môže sa vytvoriť sediment. Pred použitím ampulky ju musíte dôkladne skontrolovať. Mali by sa použiť iba ampulky, ktoré obsahujú homogénny roztok bez sedimentu. Roztok sa má použiť ihneď po otvorení ampulky.
Ferrum Lek sa vstrekuje do horného vonkajšieho kvadrantu sedacej časti pomocou ihly s dĺžkou 5-6 cm.Pred injekciou je potrebné vydezinfikovať kožu a posunúť podkožné tkanivo o 2 cm nadol, aby sa zabránilo následnému úniku liečiva. Po podaní lieku je potrebné uvoľniť podkožné tkanivá a miesto vpichu stlačiť a držať v tejto polohe 1 minútu.
Použitie počas tehotenstva a laktácie.
Vzhľadom na to, že údaje o kontrolovaných intramuskulárna injekcia Ferrum Lek nie je dostupný pre tehotné ženy, jeho použitie v prvých troch mesiacoch tehotenstva je kontraindikované.
V druhom a treťom trimestri tehotenstva sa liek používa zo zdravotných dôvodov, ak očakávaný účinok prevyšuje riziko možných negatívnych účinkov na plod.
Pri predpisovaní lieku dojčiacim matkám je potrebná opatrnosť, pretože malé množstvo nezmeneného komplexu hydroxidu železitého (III) s polyizomaltózou prechádza do materského mlieka. Štúdie Ferrum Lek na zvieratách odhalili teratogénne a embryotoxické účinky.
Vplyv na psychofyzické schopnosti.
Údaje o negatívnom vplyve na schopnosť viesť vozidlá a obsluhovať stroje nie sú známe.
Vedľajšie účinky Ferrum Lek
Zriedkavé: hypotenzia, bolesť kĺbov, zvýšená lymfatické uzliny, horúčka, bolesť hlavy, závraty, gastrointestinálne poruchy, nevoľnosť, vracanie, anafylaktoidné reakcie, zápal v mieste vpichu.
Pre koho je Ferrum Lek kontraindikovaný?
Ferrum Lek je kontraindikovaný pri nasledujúcich ochoreniach a stavoch:
- anémia, ktorá nie je spojená s nedostatkom železa;
- precitlivenosť na ktorúkoľvek zložku lieku;
- hemochromatóza, hemosideróza;
- porušenie zahrnutia železa do hemoglobínu (anémia spôsobená otravou olovom, sideroachrestická anémia);
- závažné poruchy hemostázy (hemofília);
- prvý trimester gravidity (pozri tiež „Používanie počas tehotenstva a laktácie“).
Interakcia Ferrum Lek
Ferrum Lek sa nemá predpisovať súčasne s perorálnymi doplnkami železa.
Liečba perorálnymi prípravkami železa by sa nemala začať skôr ako 5 dní po poslednej injekcii prípravku železa.
Ferrum Lek by sa nemal miešať s inými liekmi. Aby nedošlo k bolesti a farbeniu pokožky pacienta, intramuskulárne podávanie lieku by sa malo vykonávať veľmi opatrne v súlade s pravidlami.
Predávkovanie Ferrum Lek
Predávkovanie liekom môže viesť k hemosideróze.
V prípade predávkovania železom je liečba symptomatická; Ako protijed je predpísaný deferoxamín, chelatačné činidlo, ktoré viaže železo.
11272 0
Po zastavení krvácania a normalizácii hemodynamických parametrov je potrebné vykonať adekvátnu plnú liečbu súčasne s liečbou základného ochorenia anémia z nedostatku železa s obnovením nielen hladiny hemoglobínu v krvi, ale aj vytvorením potrebných zásob železa v organizme. Pri niektorých chronických krvácaniach, napríklad u pacientov ulcerózna kolitída Táto terapia pokračuje roky.
Pri liečbe anémie z nedostatku železa sa pozornosť venuje konzumácii potravín bohatých na železo. V potravinách sú dva druhy železa: hemové a nehemové. Hemové železo sa nachádza v živočíšnych produktoch. Je spojený s porfyrínovým kruhom (hemoglobín, myoglobín) alebo s proteínovými komplexmi (feritín, hemosiderín) alebo je súčasťou špecifických proteínov (mliečny laktoferín, proteín ovotransferín a fosfovitín z vaječného žĺtka).
Nehemové železo sa nachádza v rastlinnej potrave vo forme fytoferitínových solí a komplexov s organickými kyselinami. Asi 40 % železa z mäsa, rýb a hydiny je hem, zvyšok je v nehemovej forme. Stráviteľnosť hemového železa je 5-30 krát vyššia ako stráviteľnosť nehémového železa.
V jedle najväčší početželezo (>5 mg%) obsahuje jazyk, pečeň, fazuľa, hrach, jahody a mierne (1-5 mg%) - hovädzie mäso, kuracie vajcia, ražný chlieb, obilniny (ovsené vločky, pohánka, pšenica). Chudák na železo
(<1мг%) - молочные продукты, рис, картофель, капуста, цитрусовые. Лучше всего всасывается гемовое железо (25-30%) в то время как негемовое усваивается всего на 3-5%. Способствует всасыванию железа в кишечнике соляная, аскорбиновая, яблочная, лимонная и янтарная кислоты, витамины группы В, аминокислоты, препараты цинка и меди, фруктоза, цитрусовые, персики.
Naopak, zabraňujú absorpcii:
1. Obilniny, otruby, sójové bôby, kukurica, ryža
2. Produkty obsahujúce fytáty, tanín, fosfát, oxaláty, pektíny, lektíny.
3. Výrobky a lieky obsahujúce:
- Ca, Mg, Bi, Al (tvoria nerozpustné komplexy so železom)
- Mo, Co, Cn, Ca, Se, Mn (majú konkurenčný antagonizmus, t.j. absorbujú sa namiesto Fe)
4. Minerálna a pitná voda s obsahom uhličitanu, hydrogenuhličitanu, fosforečnanu;
5. Červené víno (obsahuje polyfenoly)
6. Mlieko (vápnik)
7. Čaj (tanín)
8. Káva (polyfenoly)
Preto sa neodporúča kombinovať suplementy železa s týmito prípravkami, predpisujú sa 1 hodinu pred alebo 1 hodinu po jedle. Pri masívnom a strednom krvácaní, ako aj pri výrazných chronických stratách železa sa však jeho obsah v organizme nedá kompenzovať iba potravou bohatou na železo, pretože z potravinových produktov sa denne nevstrebe viac ako 2,5 mg železa. Požitie 20 mg železa alebo viac do tela je možné len prostredníctvom farmaceutických prípravkov.
V súčasnosti existuje dostatočné množstvo prípravkov železa, ktoré možno rozdeliť do 6 skupín (tabuľka 37)
Najstaršie lieky obsahujúce anorganické soli železa (sírany, hydroxidy) nestratili svoj význam pri liečbe anémie z nedostatku železa a teraz sa dobre vstrebávajú z čriev a vykazujú pomerne vysokú klinickú účinnosť, poskytujú však vysokú frekvenciu nežiaducich vedľajších reakcií z gastrointestinálneho traktu, dosahujúc 15+ 20 %. Je to spôsobené ich dráždivým účinkom na sliznicu predovšetkým žalúdka, ktorý sa prejavuje bolesťami v nadbrušku, nevoľnosťou, vracaním, plynatosťou, hnačkou či zápchou. Navyše sa vo väčšej miere ukladajú v tukovom tkanive.
Tabuľka 37 Klinická klasifikácia prípravkov železa (Dotsenko N.Ya. et al., 2004)
Aby sa predišlo nežiaducim účinkom doplnkov železa, boli vyvinuté chelátové formy, t.j. jeho organické soli. Sú menej toxické, pacienti ich lepšie znášajú a spôsobujú vedľajšie účinky len u 0,5 – 1 % pacientov. Železo v chelátovej forme sa v tele lepšie uchováva, dobre sa prenáša krvou a je súčasťou hemoglobínu.
Ak sa vyskytnú nežiaduce vedľajšie účinky, aby sa minimalizoval dráždivý účinok železa na sliznicu tráviaceho traktu vo vysokých koncentráciách v dôsledku rýchleho rozkladu jeho tabletovej alebo kapsulovej formy v žalúdku, je lepšie predpisovať lieky, v ktorých sa železo postupne uvoľňuje v celom gastrointestinálnom trakte, bez vytvárania vysokých koncentrácií, napríklad: sorbifer durules, ranferon-12, tardiferon atď.
Pri ochoreniach tráviaceho traktu a potrebe podávania veľkých dávok železa sa používajú lieky 4. skupiny, ktoré obsahujú ďalšie zložky na zvýšenie vstrebávania železa. To vám umožní znížiť celkovú dávku prijatého železa.
Účinnosť liečby posthemoragickej anémie sa musí sledovať podľa algoritmu (obr. 13).

Ryža. 13 Algoritmus na liečbu anémie z nedostatku železa
Počiatočná dávka železa sa nastavuje v závislosti od závažnosti anémie: od 60 mg/deň pri miernej anémii po 200 mg/deň pri veľmi ťažkej anémii z nedostatku železa. Zvyčajne sa v prvých 2 dňoch predpisuje polovičná dávka, aby sa identifikovala možná nežiaduca reakcia z gastrointestinálneho traktu.
V dňoch 7-9 sa vykoná podrobný všeobecný krvný test. So zvýšením obsahu retikulocytov na 10-12 % („retikulárna kríza“) a zvýšením hemoglobínu o 1 g/l za deň sa má za to, že proces tvorby hemoglobínu a liečba anémie prebieha normálne a dávka železa je zvolená správne. Ak nárast retikulocytov nepresiahne 2 % a rýchlosť nárastu hemoglobínu nie je nižšia ako 1 g/l za deň, je potrebné zvýšiť dennú dávku železa 2-krát alebo nahradiť prípravok železa iným, ktorý obsahuje prídavok zložky, ktoré zlepšujú vstrebávanie železa a jeho účasť na metabolických procesoch. Táto liečba pokračuje, kým hladina hemoglobínu nedosiahne 130 g/l u mužov a 125 g/l u žien.
Normalizácia hladín hemoglobínu v krvi však nie je dôvodom na ukončenie liečby anémie, dávka železa sa znižuje na 60 mg/deň. Liečba trvá 2-3 mesiace a sleduje sa krvným testom na stanovenie obsahu železa v krvnom sére. Keď úroveň sérové železo dosiahne sa 140 mmol/l. ďalšie saturovanie zásob železa v organizme pokračuje v dávke 40-50 mg/deň počas 2-4 mesiacov.
Klinickým indikátorom dokončenia obnovy zásob železa je vymiznutie sideropenického syndrómu, ako aj hladiny feritínu v krvi (60-150 μg/l) a zvýšenie vylučovania železa močom, ktoré podľa na disferálny test by mala byť 0,8-1,3 μg/l.
Treba tiež vziať do úvahy, že proces absorpcie železa a zvyšovanie účinnosti krvotvorby závisí od synergickej interakcie železa s inými mikroelementmi (tabuľka 38). Preto pri predpisovaní stravy je potrebné brať do úvahy nielen obsah Fe v potravinách, ale aj tie stopové prvky, ktoré prispievajú k jeho vstupu do tela a zlepšujú jeho účasť na metabolických procesoch.
Tabuľka 38 Mikroelementy, ktoré zlepšujú hematopoézu (Pertseva.T.A., Konopkina L.I., Kirova T.A., 2002) 
Existujú aj dôkazy preukazujúce výhody používania kombinácie železa s mikroelementmi, ktoré na jednej strane pôsobia ako synergisti a na druhej strane ako antagonisti, čím vyrovnávajú funkcie železa v organizme. Napríklad meď a mangán sa podieľajú na premene železa a tvorbe hemoglobínu a na druhej strane nedostatok medi v organizme spôsobuje nedostatok železa a premenu na anémiu z nedostatku železa pri súčasnom preťažovaní organizmu železom . Príjem nadbytočného Mn zase znižuje tkanivovú koncentráciu železa, ale zároveň zvyšuje koncentráciu sérového feritínu.
Príjem železa v rovnakom čase teda lepšie odhalí potrebu tela týchto prvkov ako príjem jedného z nich samostatne. S prihliadnutím na tento princíp bola vytvorená Totema, obsahujúca železo, meď a mangán. Z toho vyplýva, že pri liečbe anémie z nedostatku železa spolu s doplnkami železa je potrebné predpisovať komplexy pozostávajúce z mikroelementov a vitamínov vo vyváženom zložení.
V prípade veľkej straty krvi, ktorá má za následok ťažkú a veľmi závažnú anémiu z nedostatku železa, ako aj akýkoľvek stupeň anémie, ak je kombinovaná s malabsorpčným syndrómom alebo inými gastrointestinálnymi léziami sprevádzanými zhoršenou absorpciou železa alebo zlou toleranciou železa, sú doplnky železa podávať intravenózne. Súčasne sa v poslednej dobe venuje pozornosť používaniu železa s erytropoetínom, najmä ak je strata krvi vyššia ako 25% bcc.
Na výpočet množstva železa podaného intravenózne sa používa nasledujúci vzorec:
Nedostatok železa (mg) = telesná hmotnosť pacienta (kg) x (150 - hladina hemoglobínu pacienta + 500 g (celková hladina uloženého Fe). Ak je napríklad nedostatok železa 1700 mg, vydelí sa obsahom železa jedným ampulka lieku (100 mg ) = prijať celkové množstvo lieku (17 ampuliek), ktoré sa musí pacientovi podať.
Užívajte 1 ampulku denne počas 17 dní. Denná dávka železa podaná intravenózne by nemala presiahnuť 100 mg, pretože úplne zabezpečuje úplné nasýtenie transferínu. Na prevenciu anafylaktických reakcií použite železnú sacharózu (ferrum Lek, ferkoven, ferlecite, ferrolek). Je potrebné vziať do úvahy, že ani pomalé intravenózne podanie nezabezpečí úplnú väzbu železa.
Preto je časť preparátu železa distribuovaná v krvi v neviazanej forme a môže pôsobiť toxicky na pečeň, pankreas, pohlavné žľazy atď., a je čiastočne absorbovaná aj fagocytárnymi makrofágmi.
Parenterálne podanie železa môže spôsobiť flebitídu, abscesy, alergické reakcie (anafylaktický šok, triaška, artralgia, žihľavka), angínu pectoris, hypotenziu, predávkovanie liekom môže spôsobiť hemosiderózu s poškodením pečene, myokardu, obličiek, nadobličiek, pankreasu a pod. Preto sa parenterálne podávanie železa vykonáva vtedy, keď nie je možné vykonať plnú perorálnu liečbu alebo sa anémia prejavuje hladinou hemoglobínu v krvi 50 g/l alebo nižšou.
V posledných rokoch sa vďaka nástupu erytropoetínových prípravkov môže výrazne znížiť riziko komplikácií pri parenterálnom podávaní prípravkov železa, ako aj urýchliť proces tvorby červených krviniek v kostnej dreni.
Erytropoetín patrí do skupiny cytokínov. Tvorí sa hlavne v obličkách (90 %), pôsobí na prekurzorové bunky erytropoézy nachádzajúce sa v kostnej dreni. Liek má najvýraznejší účinok na úplne počiatočné erytroidné progenitorové bunky, menej výrazný - na ich potomkov, t.j. na morfologicky identifikovaných mladých erytroidných elementoch (proerytroblasty, bazofilné erytroblasty a normoblasty), spôsobujúce ich dozrievanie a diferenciáciu. Okrem toho erytropoetín zabraňuje apoptóze erytroidných progenitorových buniek v neskorších štádiách vývoja inhibíciou ich fagocytózy makrofágmi. Erytropoetín nemá žiadny vplyv na zrelé červené krvinky.
V liečbe sa používajú rekombinantné liečivá: alfa-rh-EPO (Precrit, Eprex) a beta-rh-EPO (Recormon, Neocormon).Účinok po prvej injekcii Recormonu sa pozoruje po 3-4 týždňoch. V prípade posthemoragickej anémie z nedostatku železa sa odporúča použitie Recormonu pri hladine hemoglobínu v krvi<100г/л или гематокрита ниже 30% в дозе 125 МЕ подкожно 1 раз в неделю в течении 4 недель.
Pri posthemoragickej anémii u pacientov s chronickým zlyhaním obličiek je počiatočná dávka Recormonu 20 IU 3-krát týždenne alebo 60 IU/kg raz týždenne; ak nie je účinok, dávka sa postupne zvyšuje, až kým sa nedosiahne účinok (obr. 14), ale nie viac ako 720 IU/kg za týždeň [Európske odporúčania, 1999].

Obr. 14 Európske odporúčania pre dávkovanie Recormonu na subkutánne podanie (1999) Obr.
Zaradenie erytropoetínu do liečby anémie umožňuje denné zvýšenie produkcie hemoglobínu na 2 g/l alebo viac, čo vedie k zodpovedajúcej vyššej spotrebe železa, nedostatku kyseliny listovej a vitamínu B12. To sa odráža v hladinách feritínu v sére a znižuje saturáciu transferínu. Preto sa má liečba monitorovať stanovením hladín feritínu v sére a saturácie transferínu železom. Ak feritín klesne na menej ako 100 mcg/ml a transferín klesne pod 20 %, je potrebné zvýšiť perorálny príjem železa v dávke 200-300 mg/deň alebo podávať intravenózne v dávke 100 mg/deň.
Kritériá účinnosti liečby anémie sú: vymiznutie sideropenického syndrómu, dosiahnutie hladiny hemoglobínu v krvi u mužov > 130 g/l, u žien > 120 g/l, obsah železa v krvnom sére > 140 mmol/l, feritín > 60 μg/l, vylučovanie močom 0,8-1,3 μg/l.
Liečba posthemoragickej anémie by teda mala byť komplexná, kompletná, zohľadňujúca nielen závažnosť anémie, ale aj stav krvotvorných orgánov s vhodnou korekciou.
Stepanov Yu.V., Zalevsky V.I., Kosinsky A.V.
Keďže rôzne prípravky obsahujú rôzne množstvá železa v rôznych chemických formách, výpočet terapeutickej dávky by sa mal vykonať iba na elementárnom železe.
Je lepšie používať parenterálne lieky nie denne, ale v intervaloch 1-2 dní. Počas prvých 1–3 podaní môžete znížiť dennú dávku elementárneho železa o polovicu.
Kurzová dávka elementárneho železa sa vypočíta podľa vzorca:
Množstvo elementárneho železa (mg) = = BW´ (78 – 0,35 ´ Hb),
Kde MT- telesná hmotnosť (kg); Hb- hemoglobín (g/l).
Kurzová dávka lieku obsahujúceho železo sa vypočíta takto:
Množstvo lieku na kúru (ml) = = KJ: SJP,
Kde KJ– kurzová dávka železa (mg); SZhP– obsah železa (mg) v 1 ml liečiva.
Počet injekcií sa vypočíta podľa vzorca:
Počet injekcií = CDP: SDP,
Kde KDP- kurzová dávka lieku (ml); SDP- denná dávka lieku (ml).
Parenterálne by ste nemali podávať viac ako 100 mg železa denne, čo zabezpečuje úplnú saturáciu transferínu. U detí do 2 rokov je denná dávka perorálne podávaného železa 25–50 mg, u detí starších ako 2 roky - 50–100 mg.
Jednorazová dávka liekov:
Deti s hmotnosťou do 5 kg - 0,5 ml;
Od 6 do 10 kg - 1 ml;
Deti staršie ako jeden rok - 1,5 - 2 ml;
Tínedžeri - 4 ml.
Klinické pozorovanie detí s anémiou z nedostatku železa
Dispenzárne pozorovanie pediatra v akútne obdobie 1-2 krát za mesiac
syats, počas obdobia remisie raz za 3 mesiace. Hematológ podľa indikácií. Kontakt
dávajte pozor na celkový stav, stav pečene, sleziny, gastrointestinálneho traktu, srdca
cievne systémy. Krvný test raz za 2 týždne, počas remisie -
Raz za 3 mesiace stanovenie sérového železa. Zrušená registrácia cez
rok o normálne ukazovatele hemogramy. Preventívne očkovanie
po 6 mesiacoch, keď sa krvný obraz normalizuje.
Lekárska prehliadka detí s hemolytické anémie(D 55 – D 59)
Dispenzarizácia: pediater 1x mesačne, hematológ 2x ročne,
iných špecialistov podľa indikácií. Krvný test s počítaním retikulocytov
tov, mikrosférity 1 krát za mesiac; bilirubín, transaminázy - raz za 3 mesiace.
Hodiny telesnej výchovy v škole sú kontraindikované. Zdravotné postihnutie
sa vydáva počas anemických kríz častejšie ako raz ročne s poklesom
Hb menej ako 100 g/l. S Minkowski-Choffardovou anémiou môžu byť deti prijaté
s dispenzárna registrácia 4 roky po splenektómii v neprítomnosti re-
tsidivov. Preventívne očkovanie podľa situácie.
654.7.6. Klinické vyšetrenie detí s aplastickou anémiou (D60 – D 64)
Klinické pozorovanie: pediater a hematológ 1x mesačne, ostatné
indikačných špecialistov. Venujte pozornosť: bledosti, krvácaniu
chelický syndróm, stav pečene, sleziny, kardiovaskulárneho systému,
dysfunkcia gastrointestinálneho traktu. Krvný test s počtom krvných doštičiek raz za každý
mesiac. Hodiny telesnej výchovy v škole sú kontraindikované. Zdravotné postihnutie
sa vydávajú pri vrodenej a získanej aplastickej anémii a hy-
poplastické stavy na pozadí zmien v periférnej krvi (Hb
pod 100 g/l, trombocyty pod 100x109
/l, leukocytov menej ako 4x109
/l) na obdobie
pred dosiahnutím 18 rokov. Preventívne očkovanie individuálne, s prihliadnutím
rozsah epidemiologickej situácie. Pozorovanie pred prenosom do dospelosti
(LGD) – konštitučná anomália sprevádzaná difúznou hyperpláziou lymfoidného tkaniva (generalizované zvýšenie lymfatické uzliny a týmus), dysfunkcia endokrinného systému, prudká zmena reaktivity tela.
Najcharakteristickejším znakom PH je tendencia k výraznému pretrvávajúcemu zväčšeniu lymfatických uzlín a týmusu. Lymfatické uzliny sú viacnásobné, ale mäkké, pohyblivé a bezbolestné. Charakterizované zvýšením takmer všetkých skupín, ako aj mezenterických a mediastinálnych, lymfatických folikulov zadnej steny hltana, jazyka, zväčšenia palatinových a nosohltanových mandlí. Adenoidné vegetácie vedú k poruchám nosového dýchania, dlhotrvajúcej rinitíde, vzniku adenoidného typu tváre a zhoršujú prekrvenie mozgu, čo je spojené s určitou emočnou letargiou, nehybnosťou a fyzickou nečinnosťou u detí s LGD. Pri ťažkej hyperplázii týmusu sa vyvinú známky kompresie dýchacieho traktu: slabá farba a chrapot hlasu, vracanie hlavy počas spánku, hlučné dýchanie, zmiešaná dýchavičnosť, zhoršenie počas spánku a vo vodorovnej polohe, „kikiríka“ pri plači, „bezpríčinný“ kašeľ. V periférnej krvi sa zisťuje lymfocytóza a monocytóza.
V praxi rodinného lekára veľký význam má v sledovanej rodine prevenciu genotypovo podmienených ochorení. Multifaktoriálne dedičná patológia v prvom štádiu má nešpecifické klinické prejavy, ktoré sú klasifikované ako diatéza alebo konštitučná anomália. S vekom správna organizácia starostlivosť, režim, výživa, prejavy diatézy u väčšiny detí zmiznú a len v niektorých prípadoch sa transformujú na jednu alebo druhú chronickú chorobu. Je všeobecne akceptované rozlišovať exsudatívno-katarálne, lymfaticko-hypoplastické a neuroartritické anomálie konštitúcie. Diagnóza diatézy sa stanovuje s prihliadnutím na rodokmeň dieťaťa, povahu tehotenstva, klinické prejavy a laboratórny výskum.
Exsudatívno-katarálna diatéza najčastejšia ústavná anomália. Asi 28 % detí v prvom roku života má nejaké klinické prejavy diatézy. Ich vývoj je spojený s dedične podmienenými zmenami niektorých enzymatických systémov. V tomto prípade dochádza k zníženej histaminopektickej schopnosti krvi, nízkej aktivite karboxypeptidázy, acetylcholínesterázy, monoaminooxidázy, čo pomáha zvyšovať priepustnosť gastrointestinálneho traktu pre bielkoviny. U detí s exsudatívno-katarálnou diatézou dochádza v organizme k oneskoreniu sodíka, chlóru, vody a biogénnych amínov, čo je spôsobené nerovnováhou v činnosti nadobličiek so zvýšenou mineralokortikoidnou funkciou. Medzi príbuznými detí s exsudatívno-katarálnou diatézou sú pacienti s alergickými ochoreniami: bronchiálna astma, senná nádcha, potravinové alergie, atopická dermatitída atď.
Exsudatívno-katarálna diatéza je charakterizovaná prevažne katarálnymi léziami epiteliálnych ciest a kože alergickej povahy s tendenciou k sekundárnej mikrobiálnej infekcii. Príznaky exsudatívne-katarálnej diatézy u mnohých detí sa pozorujú už v prvých mesiacoch života. Sivé mastné šupiny (rula), šupinaté olupovanie a začervenanie kože na tvári („mliečna kôra“), plienková vyrážka v oblasti záhybov krku, dlaní, podpazušia a inguinálnych dutín pokožku hlavy. U detí v druhej polovici života a po roku sa často vyskytujú erytematózno-vezikulárne vyrážky, ktoré sa prejavujú dermatitídou a ekzémom.
Zo slizníc U detí s exsudatívno-katarálnou diatézou sa často vyskytuje blefaritída, konjunktivitída, katar horných dýchacích ciest, vulvovaginitída, balanitída, infekcie močové cesty. Deti majú tendenciu mať nestabilnú stolicu alebo pretrvávajúcu zápchu. Deti s klinickými prejavmi diatézy sa po prijatí do detského kolektívu spravidla zaraďujú do skupiny ľudí, ktorí často trpia ochoreniami dýchacích ciest.
Laboratórne vyšetrenia často odhalia stredne závažnú leukocytózu, eozinofíliu, lymfocytózu a monocytózu a mierne zvýšenie ESR. Druhý granulo-agranulocytový prechod u detí s exsudatívno-katarálnou diatézou sa pozoruje neskôr, približne vo veku 6-7 rokov. Z patogenetických markerov je dôležité zvýšenie imunoglobulínu E v krvi, zníženie alebo absencia sekrečnej zložky imunoglobulínu A v sekrétoch slizníc a nízka aktivita T-supresorových lymfocytov.
Prevencia klinických prejavov exsudatívno-katarálnej diatézy začína dlho pred narodením dieťaťa a je založená na vytvorení hypoalergénneho života pre tehotnú ženu. Deti s touto ústavnou anomáliou by mali zostať na dojčenie. Obligátne a kauzálne významné alergény sú vylúčené zo stravy dojčiacej matky. Keď sa zavádzajú doplnkové potraviny, reakcia dieťaťa na nové jedlo sa zaznamená do potravinového denníka. Je teda možné vylúčiť produkty, na ktoré existuje individuálna citlivosť. Pri zmiešanom a umelom kŕmení je potrebné, ak je to možné, množstvo znížiť kravské mlieko a živočíšny tuk, ktorý je z 30 % nahradený rastlinným olejom.
Liečba: v prípade alergických prejavov je dieťa predpísané antihistaminiká(suprastin, tavegil, ketotifén). Patogenetická liečba prejavov exsudatívno-katarálnej diatézy je založená na zvýšení prahu permeability epitelu gastrointestinálneho traktu pre proteíny. V tomto ohľade sa takýmto deťom odporúča používať lieky na ochranu membrán(vitamíny A, E, B 6) vo vekovo špecifických dávkach spolu s prípravky s obsahom minerálov(panangin, asparkam). Ak nie je možné pomocou vyššie uvedených metód udržať uspokojivý stav dieťaťa. Ak nie je možné pomocou vyššie uvedených metód udržať uspokojivý stav dieťaťa, odporúča sa liečba intalom alebo nalcromom perorálne. S prihliadnutím na existujúcu tráviacu dysenzymeopatiu je možné použiť enzýmy(Pancreatin, Mezim-Forte atď.) za predpokladu, že na ne nedôjde k alergickej reakcii. V opačnom prípade možno krátkodobo predpísať kyselinu chlorovodíkovú s pepsínom, kým sa nezlepší charakter stolice. Črevný syndróm s exsudatívno-katarálnou diatézou spravidla vedie k rozvoju črevnej dysbiózy. V tomto ohľade je opodstatnené použiť bakteriálne prípravky(bifidum-bakterín, lakto-bakterin, vo vyššom veku - koli-bakterín), ako aj kŕmenie fermentovanými mliečnymi zmesami pripravenými so špeciálnymi bakteriálnymi štartovacími kultúrami (biobakton, „Narine“).
Je široko používaný pri liečbe kožných a gastrointestinálnych prejavov exsudatívno-katarálnej diatézy. fytoterapiu(kúpele z bylín ťavieho tŕňa, lávového listu, kalamusového podzemku, dubovej kôry, oregana, ľubovníka, ovsených otrúb), škrobový kúpeľ. Vnútorne sa užíva takzvaný „aerin čaj“: Pri silnom svrbení použite sedatíva , obsahujúci bróm, valeriána lekárska, materina dúška.
Aplikácia na kožu masti s obsahom zinku alebo papaverínu, krém Unna. Počas obdobia remisie sa používajú na prevenciu exacerbácie adaptogénne lieky.
Lymfaticko-hypoplastická diatéza spojené s hypofunkciou sympatiko-nadobličkového systému, zníženou glukokortikoidnou funkciou kôry nadobličiek, nedostatočnou imunokompetentnou funkciou kôry nadobličiek a nedostatočnou imunokompetentnou funkciou lymfoidného tkaniva. Medzi príbuznými detí s touto ústavnou anomáliou sú pacienti s chronickými ochoreniami nosohltanu a dýchacích ciest.
Takéto deti majú hyperpláziu lymfoidného tkaniva so súčasnou hypopláziou niektorých endokrinných žliaz a vnútorné orgány. Často vykazujú abnormálny vývoj týmusovej žľazy a odchýlky vo vytváraní bunkovej a humorálnej imunity. Diatéza sa často prejavuje v skorých a predškolskom veku.
Vonkajšie deti vyzerajú letargicky, pastovito, ich telesná hmotnosť presahuje priemernú normu. Podkožný tuk nadmerne vyvinutý, svalový systém je slabo vyjadrený. Telo je pomerne krátke, končatiny sú predĺžené, hrudný kôš zúžené. Mandle sú hypertrofované a uvoľnené. Často sa nachádzajú výrazné adenoidné výrastky. Početné opuchnuté podkožné lymfatické uzliny sú hmatateľné. Týmusová žľaza je zväčšená.
Deti s lymfaticko-hypoplastickou diatézou sú náchylné na časté ochorenia dýchacích ciest rôzneho pôvodu. Často sa u nich vyvinie broncho-obštrukčný syndróm. Zápalové ochorenia nazofarynx sa často vyskytuje s prejavmi lymfadenitídy. O stresové situácie môže dôjsť k syndrómu náhleho úmrtia. Často s touto ústavnou anomáliou dochádza k kožným a respiračným alergickým reakciám, čo spôsobuje podobnosť lymfaticko-hypoplastickej a exsudatívne-katarálnej diatézy.
V krvi u takýchto detí sa pozoruje mierna leukocytóza, relatívna alebo absolútna lymfocytóza, niekedy monocytóza a neutropénia.
Liečba: Odporúča sa skoré otužovanie, pravidelné kurzy masáže a gymnastiky. Od diéty Nadmerné množstvo tukov, ľahko stráviteľných uhľohydrátov, soli a tekutiny je vylúčené. V chladnom období a na jar sa takýmto deťom odporúča predpisovať komplexne vitamínové prípravky(„Aevit“, „Undevit“, „Abeceda“ atď.), obsahujúce vitamíny A, E, C, B. Účinnosť kurzov bola preukázaná adaptogénne lieky. Včasné sanitácia nosohltanu(konzervatívny alebo chirurgický) tak pre dieťa, ako aj pre rodinných príslušníkov.
U detí s lymfaticko-hypoplastickou diatézou v dôsledku neskorého vývoja imunitný systém, o otázke preventívnych očkovaní sa rozhoduje individuálne s prihliadnutím na konzultáciu s imunológom. Takéto deti je vhodné očkovať neskôr v súlade s imunogramom.
Neuroartritická diatéza (kyselina močová) Je založená na geneticky podmienenom porušení aktivity množstva enzýmov zapojených do procesu syntézy kyseliny močovej. Rodokmeň takýchto detí zahŕňa dnu, urolitiázu, cholelitiázu, osteochondrózu, hypertonické ochorenie, ischemickej choroby srdcia, migrény, „ostrohy“, „tŕne“.
U detí s neuroartritickou diatézou sa hmotnosť často znižuje, ale môže sa tiež zvýšiť v dôsledku nadmerného ukladania tuku. Existujú porušenia z nervový systém vo forme nočných desov, tikoidnej hyperkinézy, logoneurózy, menej často účinných kŕčov, anorexie, enurézy. Charakteristické sú periodické záchvaty acetonemického zvracania. Jedným z hlavných príznakov je artralgia, ktorá je závislá od počasia. Niekedy sa vyskytuje brušný syndróm spojený s dyskinézou gastrointestinálneho traktu.
Deti s touto ústavnou anomáliou sa zrýchlili duševný vývoj, často s jednostranným talentom.
Alergické prejavy s touto diatézou sú zriedkavé. Častejšie sa pozorujú pri kombinácii neuroartritickej a exsudatívne-katarálnej diatézy a majú charakter suchého ekzému. V krvi takýchto detí je zvýšený obsah kyseliny močovej, v moči sa často vyskytuje uraturia, acetonúria, glykozúria a oxalúria.
Liečba: je založená na korekcia výživy. Zo stravy sú vylúčené vedľajšie produkty: pečeň, obličky, mozog, jazyk, ako aj konzervy, kakao, čokoláda, mäsové bujóny, šproty, orechy, fazuľa, hrach, fazuľa. Odporúča sa mliečno-zeleninová strava: ovocie, zelenina, vajcia, obilniny, ovocné a bobuľové šťavy, varené mäso (v prvej polovici dňa), rastlinný olej. Dni ovocia a zemiakov sú zobrazené ako dni pôstu. Zvýšte príjem tekutín najmä večer, na čo sa odporúčajú mierne zásadité vody (Smirnovskaja, Slavyanovskaja) a citrátové zmesi.
V prípade exacerbácie neuroartritickej diatézy sa predpisuje oxid horečnatý, vitamín B6, ATP, kokarboxyláza a v závažných prípadoch alopurinol. Deti s atakami acetonemického zvracania sú hospitalizované v nemocnici.
Alergická diatéza znamená pripravenosť na senzibilizáciu, alergické reakcie a choroby spôsobené dedičnými chorobami. Vrodené vlastnosti imunity, metabolizmu, neurovegetatívneho systému.
Nemá žiadne charakteristické ústavné znaky. Deti sú častejšie hyperstenické a v prvom roku majú príznaky atopickej dermatitídy. Často sú to deti so zvýšenou nervovou excitabilitou a podráždenosťou, poruchami spánku, zníženou chuťou do jedla a náladové. Spravidla majú zväčšenú pečeň, prejavujú sa príznaky biliárnej dyskinézy alebo cholecystitídy, dysbakteriózy. Často sa vyvinú chronické ložiská infekcie, hyperplázia periférnych lymfatických uzlín, sleziny a dlhotrvajúca horúčka nízkeho stupňa. Existuje zdĺhavý priebeh infekčné choroby, najmä respiračné, vyskytujúce sa s obštrukčnou zložkou. Deti netolerujú ťažkú fyzickú aktivitu. Prejav atopickej diatézy na alergické ochorenie v prvom roku života sa vyskytuje častejšie vo forme atopickej dermatitídy, v predškolskom veku - vo forme respiračných alergií, vr. bronchiálna astma, v škole - ekzém, neurodermatitída, dermatorespiračné alergie.
Rozlišujú sa tieto typy alergickej diatézy: atopická, autoimunitná, infekčno-alergická.
Atopická diatéza: pozitívna rodinná alergická anamnéza. Na otcovskej aj materskej línii (najmä ak je obojstranná). Vyznačuje sa vysokou syntézou Ig E, zvýšením počtu Th 2 pomocníkov, nerovnováhou v produkcii interleukínov (IL) (zvýšená syntéza IL4 pri zníženej syntéze γ-interferónu), deficitom celkových a sekrečných Ig. A, nedostatočná fagocytárna aktivita neutrofilov a makrofágov.
Autoimunitná diatéza- zvýšená citlivosť kože na UV žiarenie. Výrazné zvýšenie hladiny γ-globulínov v krvi, častá detekcia LE-buniek antinukleárnych faktorov v stave úplnej klinickej pohody, polyklonálna aktivita B-lymfocytov, ako aj T-pomocníkov s poklesom aktivita T-supresorov, zvýšená blastická transformácia lymfocytov, zvýšená hladina v krvi Ig M, nedostatok komplementu C3. Vrodený sklon k autoimunitné ochorenia Vyskytuje sa 2-krát častejšie u žien ako u mužov.
Infekčno-alergická diatéza – dlhé obdobia zvýšenie ESR A horúčka nízkeho stupňa po ARVI a ochoreniach nosohltanu, výskyt po týchto ochoreniach symptómov, ako je artralgia a kardialgia. Pri tomto variante alergickej diatézy sú deti náchylné na vaskulárne lézie (vaskulitída).
LIEČBA DYSTROFIA
Ak sa zistí podvýživa plodu, upraví sa strava tehotnej ženy, predpíšu sa vitamíny, metionín, ako aj vazodilatanciá a antispazmodiká, ktoré zlepšujú krvný obeh placenty. Po narodení, ak je sací alebo prehĺtací reflex oslabený, je dieťa kŕmené hadičkou. Frekvencia kŕmenia 7-8 krát denne. Výpočet objemu a denného obsahu kalórií sa vykonáva rovnakým spôsobom ako pri postnatálnej podvýžive. Prvých 7 dní života sa podáva len materské mlieko, pri zlepšení stavu sa podáva 5-7 g tvarohu denne. Zásady starostlivosti sú rovnaké ako u predčasne narodených detí. Počas prvého týždňa, najmä pri podvýžive II. a III. stupňa, je indikovaná transfúzia plazmy a vitamínová terapia (vitamíny B1, B6, B12 v dávkach primeraných veku). Do konca prvého mesiaca, keď sa stav zlepšuje, sú predpísané anabolické steroidy a apilac.
Pri postnatálnej podvýžive 1. stupňa sa liečba vykonáva ambulantne, pri podvýžive 2. a 3. stupňa - v nemocnici (najlepšie v boxových oddeleniach). Hlavnými princípmi liečby sú odstránenie príčiny podvýživy, diétna terapia, organizovanie správnej starostlivosti o dieťa, odstránenie metabolických porúch a nedostatku vitamínov, vedenie stimulačnej terapie a dezinfekcia ložísk infekcie v tele. Povaha liečebných opatrení sa určuje individuálne v závislosti od príčin a závažnosti podvýživy. Keď sa počas kontrolného výpočtu zistí, že výživa nepokrýva potreby tela na živiny a energiu, vykoná sa potrebná korekcia. Ak teda dieťa v prvých mesiacoch života v dôsledku hypogalaktie dostane nedostatočné množstvo materského mlieka, je predpísané dokrmovanie darcovským mliekom alebo umelým mliekom. Ak sa pri zmiešanom a umelom kŕmení zistí nedostatok niektorej živiny v strave, podáva sa táto látka dodatočne (napr. pri nedostatku bielkovín sa zvyčajne predpisuje kefír, tvaroh, bielkovinové mlieko, bielkoviny a mastné kyseliny) ; nedostatok uhľohydrátov sa odstraňuje pomocou cukrového sirupu, ktorý sa pridáva do jedla a pitnej vody; Na doplnenie chýbajúceho množstva tuku použite 10-20% smotanu. Používajú sa aj špeciálne mliečne zmesi s vysokým obsahom jednej alebo druhej látky a v závažných prípadoch sa uchyľujú k intravenóznemu podávaniu roztokov glukózy a proteínových hydrolyzátov.
Pri diétnej terapii sa používa dvojfázová metóda výživy: v prvej fáze sa objasňuje potravinová tolerancia, v druhej sa predpisuje zvýšená výživa, ktorá pokrýva potreby živín a obnovuje vyčerpané zásoby. Pri podvýžive I. stupňa prvá fáza zvyčajne trvá 1-3 dni; Kalorický obsah a objem jedla môže byť v porovnaní s normou mierne znížený v závislosti od chuti do jedla a tolerancie jedla. V druhej fáze by malo dieťa prijímať bielkoviny, sacharidy a kalórie na 1 kg správnej telesnej hmotnosti a tuky na 1 kg skutočnej hmotnosti.
Pri podvýžive II. a III. stupňa trvá prvá fáza minimálne 5-7 dní, počas ktorých sú predpísané 2/3, 1/2 alebo 1/3 požadovaného denného kalorického príjmu. Výpočet bielkovín a sacharidov pre II. stupeň podvýživy sa vykonáva na správnu telesnú hmotnosť, pre III. stupeň podvýživy na približne správnu telesnú hmotnosť (skutočná hmotnosť + 20 % z toho). Výpočty tuku sú založené na skutočnej telesnej hmotnosti. Objemovo chýbajúce množstvo potravy doplníme ovocnými a zeleninovými odvarmi, 5% roztokom glukózy, džúsmi. Počet kŕmení sa zvyšuje zo 7-8 (pri podvýžive II. štádia) na 10-krát (pri podvýžive III. štádia) za deň a zodpovedajúcim spôsobom sa znižuje objem porcií. V prvých dňoch sa odporúča kŕmiť dieťa prvého roku života materským mliekom.
Vo fáze posilnenej výživy sa postupne zvyšuje množstvo stravy, zavádza sa dojčenská výživa, potom sa zavádzajú doplnkové potraviny, aby sa zabezpečil normálny denný kalorický príjem. V tomto období pri prirodzenom kŕmení sa denné množstvo bielkovín vypočíta na základe 2-2,5 g/kg (do 1 mesiaca veku) alebo 2,5-3 g/kg (nad 1 mesiac veku). Pri umelom kŕmení upravenou mliečnou výživou, ako je „Malyutka“, „Malysh“, „Detolakt“, „Vitalakt“, množstvo bielkovín by malo byť 3,5 g/kg na deň a pri neprispôsobenej výžive – 4 g/kg na deň. deň. Množstvo tukov a sacharidov sa postupne prispôsobuje vekovej norme.
Liečba pacientov s podvýživou III. stupňa, ktorí sú v mimoriadne vážnom stave, začína úplnou parenterálnou výživou alebo kŕmením sondou. Pri parenterálnej výžive 1. deň by mal byť denný kalorický obsah podávaných roztokov 60 kcal/kg (zabráni sa tým rozkladu telu vlastných bielkovín), potom sa postupne zvyšuje podľa potreby veku a v prípade potreby sa zvyšuje o ďalších 10-15%. Potrebu bielkovín dopĺňajú roztoky aminokyselín (prvý deň sa podávajú v dávke 0,6 – 0,7 g/kg s postupným zvyšovaním dávky na 2,0 – 2,5 g/kg denne). Potrebu tuku pokrývajú tukové emulzie, ktorých denná dávka je spočiatku 0,5 g/kg, potom sa pomaly zvyšuje na 3-4 g/kg. Potreba sacharidov sa vypočíta na základe chýbajúceho množstva kalórií, používa sa 10 alebo 20% roztok glukózy, aby pacient prijal 15 g/kg sacharidov denne. Roztoky glukózy a aminokyselín sa distribuujú rovnomerne počas dňa a tukové emulzie sa podávajú frakčne (každých 6 hodín), niekedy súčasne s heparínom (50 jednotiek/hodinu). Od 3-4 dňa je potrebné užívať kokarboxylázu, vitamíny C, B6 a prijať opatrenia zamerané na odstránenie hypokaliémie, hypokalcémie, hypermagneziémie. Celková parenterálna výživa by sa nemala podávať dlhodobo. Keď sa celkový stav dieťaťa zlepšuje, prechádza na zmiešanú parenterálno-enterálnu výživu. Spočiatku sa potrava zavádza do gastrointestinálneho traktu pomocou sondy, čím sa znižuje množstvo parenterálne podávaných roztokov. Pre deti nízky vek Materské mlieko sa podáva perorálne a v jeho neprítomnosti upravené mliečne zmesi (v prípade nedostatku laktázy mliečne zmesi, ktoré neobsahujú laktózu). Deti staršie ako 6 mesiacov. Môžu byť predpísané enpity (bielkoviny, tuky). Akonáhle to stav pacienta dovolí, prejde úplne na enterálnu výživu cez ústa. Postupne sa strava rozširuje a približuje sa k fyziologickej.
V prípade podvýživy spôsobenej enzymopatiami, špeciálna terapeutická výživa v závislosti od povahy zistenej patológie. Pri intolerancii laktózy sa teda odporúča používanie nízkolaktózových zmesí, v ktorých je laktózy výrazne menej ako v mlieku. Na podvýživu spôsobenú vývojovými chybami zažívacie ústrojenstvo, endokrinná patológia, lézie centrálneho nervového systému. liečiť základné ochorenie.
Všetky deti s podvýživou, bez ohľadu na jej príčinu, majú predpísané vitamíny, enzýmové prípravky(napríklad pepsín, abomin, pankreatín, panzinorm, festal), stimulanty (apilak, dibazol, v závažných prípadoch - anabolické hormóny, imunoglobulín, plazma), masáže, cvičebná terapia, UV ožarovanie.
Dieťa by malo byť vo svetlej, pravidelne vetranej miestnosti, ožiarenej baktericídnou lampou, pri teplote 24-27°. Pri absencii ohniskov infekcie sa organizujú prechádzky na čerstvom vzduchu alebo verande (pri teplotách vzduchu pod - 5 °). Teplé kúpele (38°C) sa odporúčajú denne (pri absencii kontraindikácií).
Deti s podvýživou sú pod dispenzárne pozorovanie pediatra a sú vyšetrované lekárom najmenej raz za 2 týždne. Pri každom vyšetrení sa vykonáva antropometria, výpočet a korekcia výživy. Pravidelne sa predpisujú enzýmové prípravky, vitamíny, stimulanty, masáže a cvičebná terapia.
Prognóza podvýživy I. a II. stupňa v prípade včasnej a adekvátnej liečby býva priaznivá. Pri podvýžive III. stupňa môže úmrtnosť dosiahnuť 30-50%.
Prevencia vnútromaternicovej podvýživy zahŕňa udržiavanie denného režimu a racionálnej výživy ženy počas tehotenstva; eliminácia pracovných rizík a iných faktorov, ktoré majú nepriaznivý vplyv na plod (pozri Prenatálna ochrana plodu); systematické sledovanie stavu tehotnej ženy a plodu, včasná liečba patologických stavov tehotnej ženy (napríklad toxikóza tehotných žien) a hypoxia plodu.
V postnatálnom období je potrebné sledovať výživu dojčiacej matky. Dôležité mať skorá diagnóza a liečbu hypogalaktie. Je potrebné urýchlene previesť dieťa na zmiešané alebo umelé kŕmenie, zaviesť doplnkové potraviny podľa veku (pozri Kŕmenie detí), sledovať dynamiku priberania dieťaťa a dodržiavať pravidlá starostlivosti oň.
Hypostatúra je podvýživa u detí prvého roku života, prejavujúca sa najmä retardáciou rastu; telesná hmotnosť pre danú výšku je blízka normálu. Oddych klinické príznaky spravidla zodpovedajú podvýžive I. stupňa. Liečba je rovnaká ako pri podvýžive I. štádia, je potrebné predpísať anabolické steroidy skôr. Prognóza je priaznivá.
Paratrofia (choroba múky, porucha príjmu potravy, pseudotučnost) je chronická porucha výživy u malých detí, ktorá sa vyskytuje pri konzumácii prevažne sacharidovej stravy s nízkym obsahom bielkovín a je charakterizovaná miernym prebytkom telesnej hmotnosti v porovnaní s normou na hydrolabilitu tkaniva. Prvýkrát ju opísal A. Czerny u detí, ktoré pre nedostatok mlieka prešli na jednostrannú stravu z múčnych výrobkov (múčne odvary alebo polievky bez pridania masla a mlieka), v dôsledku čoho príjem bielkovín a tukov do tela dieťaťa sa výrazne znížil. Ak sa príjem bielkovín prudko neznížil, potom „múčne“ deti najskôr dokonca pribrali na váhe na pozadí zvyšujúcej sa bledosti a pastovitosti. IN moderné podmienky Rozvoj paratrofie je možný u detí, ktoré sú kŕmené z fľaše, keď sú kŕmené prevažne sacharidovými potravinami s nízkym obsahom bielkovín (napríklad krupica) a nedostatočným množstvom mliečnych výrobkov v strave.
Pri paratrofii sú narušené všetky typy metabolizmu, vzniká hydrolabilita tkanív, hypovitaminóza, rachitída, anémia, znižuje sa odolnosť organizmu voči infekcii. Hrúbka podkožného tkaniva u dieťaťa je zvyčajne zväčšená, najmä na bruchu a bokoch, ale palpácia odhalí uvoľnenosť a pastovitosť. Môžu sa vyskytnúť opuchy očných viečok a chrbta rúk a nôh. Rast dieťaťa je zvyčajne v súlade s jeho vekom. Koža je bledá, suchá. Znižuje sa turgor tkaniva a svalový tonus. Psychomotorický vývoj je trochu oneskorený. V niektorých prípadoch sa pozoruje emočná labilita, poruchy spánku a znížená chuť do jedla. Stolica je nestabilná, často častá, stolica je tekutá s prímesou zelene a hlienu, niekedy spenená. Dieťa často trpí akútnymi respiračnými infekciami vírusové ochorenia ktoré majú zdĺhavý priebeh a sú často komplikované zápalom stredného ucha a zápalom pľúc. Pri interkurentných ochoreniach a strate chuti do jedla sa ľahko rozvíja dehydratácia a telesná hmotnosť dieťaťa rýchlo klesá.
Paratrofia sa často mylne stotožňuje s obezitou (zvyčajne I. stupňa), ktorá vzniká v dôsledku nadmernej konzumácie potravín bohatých na sacharidy, pri dostatočnom príjme bielkovín a tukov. Obézne deti sú aktívne, ich pokožka je zamatová, nie je tam žiadna bledosť ani pastovitosť; nadmerná telesná hmotnosť je spôsobená nadmerným, generalizovaným vývojom podkožného tkaniva.
Liečba paratrofie spočíva v organizovaní správnej výživy primeranej veku. Mali by ste obmedziť potraviny obsahujúce veľké množstvo uhľohydráty (napríklad nahradiť kašu zeleninovými jedlami). Strava je obohatená o bielkoviny - zobrazené sú fermentované mliečne zmesi (napríklad Biolact), tvaroh, proteínový enpit. Predpísané sú vitamíny B1, B2, B6, B12, A, stimulanty (pentoxyl, metyluracil, dibazol), masáž, cvičebná terapia. Prognóza je zvyčajne priaznivá. Prevencia spočíva v sledovaní výživy detí, ktoré sú na zmiešanej a umelej výžive.
Catad_tema Anémia z nedostatku železa - články
Faktory, ktoré určujú správnosť a účinnosť liečby detí s anémiou z nedostatku železa
I. S. Tarasova, V. M. Černov / Otázky praktickej pediatrie, 2011, ročník 6, č. 3I.S. Tarasová, V.M. Černov
Federálne vedecké a klinické centrum pre detskú hematológiu, onkológiu a imunológiu Ministerstva zdravotníctva a sociálneho rozvoja Ruska, Moskva
Prednáška je venovaná liečbe anémie z nedostatku železa u detí. Podrobne sa zvažuje: výpočet optimálnej dávky perorálnych doplnkov železa; výber moderná drogažľaza; aplikácia najefektívnejšieho terapeutického plánu; sledovanie účinnosti liečby a jej nákladov. Diskutuje sa o nevýhodách a výhodách základných prípravkov železa. Je dokázaná vysoká účinnosť nového terapeutického plánu liečby anémie z nedostatku železa s použitím 100% dávky železa počas celej kúry. Výpočty zohľadňujúce množstvo elementárneho železa v jednej tablete, počet tabliet v balení a potrebu lieku na liečebný cyklus ukázali, že náklady na liečebný cyklus anémie z nedostatku železa s použitím prípravkov trojmocného železa na báze hydroxid-polymaltózový komplex je vyšší ako pri použití prípravkov so soľou železa. Tento rozdiel však nie je taký veľký, ako by sa pri porovnaní nákladov na jedno balenie liekov mohlo zdať. Vyššie náklady by nemali slúžiť ako základ pre odmietnutie používania prípravkov trojmocného železa na báze komplexu hydroxid-polymaltóza, pretože ich dobrá znášanlivosť a absencia nežiaducich účinkov určuje vysokú adherenciu pacienta k liečbe, čo v konečnom dôsledku rozhoduje o jej úspechu.
Kľúčové slová: deti, anémia z nedostatku železa, doplnky železa, dávky, terapeutický plán, efektivita, náklady na liečbu, Maltofer
Faktory určujúce správnosť a účinnosť liečby detí s anémiou z nedostatku železa
I.S.Tarašová, V.M.Černov
Federálne vedecké a klinické centrum pre detskú hematológiu, onkológiu a imunológiu, Ministerstvo verejného zdravotníctva a sociálneho rozvoja Ruskej federácie, Moskva;
Prednáška sa zaoberá liečbou anémie z nedostatku železa u detí. Je uvedený podrobný popis výpočtu optimálnych dávok perorálnych liekov obsahujúcich železo; výber modernej drogy železa; použitie najefektívnejšieho terapeutického liečebného plánu; kontrola účinnosti liečby a jej nákladov. Diskutuje sa o nedostatkoch a výhodách hlavných liekov obsahujúcich železo. Dokázala sa vysoká účinnosť nového terapeutického plánu liečby anémie z nedostatku železa s užívaním 100% dávky medikácie železa počas celej kúry. Výpočty zohľadňujúce množstvo elementárneho železa v tablete, počet tabliet v balení a požiadavky na liečivo na liečebný cyklus ukázali, že náklady na priebeh liečby anémie z nedostatku železa s použitím komplexov hydroxid železitý (III) s polymaltózou je vyššia ako pri užívaní liekov so soľou železa. Tento rozdiel však nie je taký veľký, ako by sa mohlo zdať v porovnaní s cenou jedného balenia lieku. Vyššia cena by nemala byť dôvodom na odmietnutie používania liekov na báze trojmocného železa na báze hydroxid-polymaltózového komplexu, pretože ich dobrá tolerancia a absencia nežiaducich účinkov zaisťuje vysokú adherenciu pacienta k terapii, čo z dlhodobého hľadiska podmieňuje jeho úspech. Kľúčové slová: anémia z nedostatku železa, lieky na báze železa, dávky, terapeutický plán, efektivita, náklady na liečbu, Maltofer
Pri začatí liečby anémie z nedostatku železa (IDA) je potrebné ešte raz skontrolovať, či je diagnóza správna. V pediatrickej praxi je 90% všetkých anémií spôsobených nedostatkom železa. Zvyšných 10 % tvorí anémia sprevádzajúca chronické ochorenia, včasná anémia nedonosených, dedičná a získaná hemolytická a aplastická anémia. Pri týchto anémiách sú doplnky železa nielen neúčinné, ale u niektorých sú aj kontraindikované.
Výpočet dávky doplnku železa
V Rusku je liečba IDA určená protokolom schváleným Ministerstvom zdravotníctva a sociálneho rozvoja Ruska 22. októbra 2004 - „Protokol o manažmente pacientov. Anémia z nedostatku železa“. Vytvorenie tohto protokolu skupinou popredných odborníkov v našej krajine bolo významným posunom vpred, pretože lekárov „vyzbrojilo“ spoločným chápaním problému nedostatku železa, kritérií jeho diagnostiky, princípov liečby, manažmentu pacientov s IDA a hodnotenie kvality ich života.
Z pohľadu pediatra má liečba IDA u detí niektoré črty, ktoré by sa mali zohľadniť v liečebnom protokole. Po prvé, používanie prípravkov so soľou dvojmocného železa u detí mladších ako 3 roky v dávke 5-8 mg/kg telesnej hmotnosti na deň, ako sa odporúča v protokole, spôsobuje u mnohých pacientov toxicitu a nie je odôvodnené terapeutického hľadiska.
Pri výpočte dávok prípravkov so soľou železa vychádzame z odporúčaní Svetová organizácia zdravie (WHO) (tabuľka 1). Podobná dávka prípravkov so soľou železa (3 mg/kg telesnej hmotnosti za deň) pre deti do 3 rokov je uvedená v príručke pre lekárov schválenej moskovským ministerstvom zdravotníctva v roku 2004.
Rôzny vek detí (od novorodeneckého obdobia až po neskorú adolescenciu) a teda aj rozdielna telesná hmotnosť (3,2 – 70 kg alebo viac) si vyžaduje individuálne vypočítať dávku doplnkov železa pre každé dieťa.
„Protokol“ odporúča vypočítať dávku lieku na základe komplexu hydroxidu polymaltózy (HPC) trojmocného železa so zameraním na vek detí, a nie na ich telesnú hmotnosť. Domnievame sa, že v pediatrickej praxi by dávka prípravkov železa (III) na základe CPC mala byť 5 mg/kg telesnej hmotnosti denne bez ohľadu na vek; Toto je dávka odporúčaná vyššie spomínaným manuálom pre lekárov.
Výber doplnku železa
Výber doplnku železa na liečbu IDA je úlohou ošetrujúceho lekára. Lekár predpisuje liek s prihliadnutím na vlastné skúsenosti, informácie o nových liekoch získané na výstavách, z lekárskych časopisov alebo internetu a na finančné možnosti rodičov chorého dieťaťa (nákup lieku na celý priebeh liečby) . Zároveň nemožno ignorovať skutočnosť, že vo svetovej praxi existuje tendencia nahrádzať prípravky solí dvojmocného železa menej toxickými prípravkami železa (III) na báze HPA.
Pri liečbe IDA u detí a dospelých sa dlhé roky používali prípravky so soľou železa a za „zlatý štandard“ terapie sa považovalo podávanie síranu železnatého, takže nie je náhoda, že väčšinu prípravkov so soľou železa predstavujú tejto konkrétnej zlúčeniny (tabuľka 2). Okrem toho má najvyššiu absorpciu síran železnatý, po ktorom nasleduje glukonát železnatý, chlorid a fumarát, pretože táto kvalita klesá.
Užívanie prípravkov so soľou železa je však spojené s mnohými problémami a nežiaducimi účinkami:
Možnosť predávkovania a dokonca otravy v dôsledku nekontrolovanej absorpcie v gastrointestinálnom trakte (GIT);
interakcia s inými liekmi a potravinami;
vyjadrený kovová chuť drogy;
farbenie skloviny zubov a ďasien, niekedy trvalé;
časté odmietanie liečby pacientmi (až 30 – 35 % tých, ktorí liečbu začali), teda nízka compliance.
Situácia sa zásadne zmenila s vývojom prípravkov trojmocného železa na báze CHP. Vlastnosti štruktúry tohto komplexu: vysoká molekulová hmotnosť, prítomnosť jadra z hydroxidu železitého pozostávajúceho z 260 atómov, vysoký obsah železa v jadre (asi 27 %), polymaltózový obal. Štruktúrou a valenciou je molekula železitého prípravku na báze HPA podobná molekule feritínu.
Prípravky železa (III) na báze HPA majú tieto hlavné vlastnosti a výhody:
Vysoká účinnosť;
vysoká bezpečnosť, žiadne riziko predávkovania, intoxikácie a otravy;
žiadne stmavnutie ďasien a zubov;
príjemná chuť;
vynikajúca znášanlivosť, ktorá určuje vysokú zhodu;
nedostatok interakcie s inými liekmi a jedlom;
prítomnosť antioxidačných vlastností.
Dôvody neúčinnosti liečby doplnkami železa:
Použitie nízkych dávok;
skrátenie trvania liečby v dôsledku zavinenia pacienta alebo lekára;
malabsorpcia;
liečbu chronickej posthemoragickej anémie bez identifikácie a/alebo odstránenia zdroja straty krvi.
Je extrémne zriedkavé, že IDA nemožno vyliečiť štandardnou terapiou železom. Nedávno americkí vedci zistili, že chronický
choroby a nedostatočná odpoveď na liečbu doplnkami železa pri IDA sú spôsobené prítomnosťou rôznych mutácií v géne TMPRSS6. Predpokladá sa, že objavené mutácie vedú k nadmernej syntéze proteínu hepcidínu, ktorý reguluje dva dôležité procesy v tele: vstrebávanie železa v čreve a jeho uvoľňovanie z makrofágov počas procesu reutilizácie.
Terapeutický liečebný plán pre IDA
V ruskej pediatrickej praxi je už mnoho rokov prijatý takzvaný „lichobežníkový“ terapeutický plán na liečbu IDA u detí (obrázok). Tento plán bol navrhnutý pre prípravky železnej soli, pretože iné v tom čase jednoducho neexistovali. V súlade s týmto plánom sa v prvých 3-5 dňoch dávka prípravkov so soľou železa postupne zvyšovala tak, aby u pacienta nespôsobovala podráždenie sliznice tráviaceho traktu. Plná (100%) dávka prípravku so soľou železa sa používala 1,5-3 mesiace v závislosti od závažnosti anémie, po ktorej nasledovalo jej zníženie na 50% do konca liečby. Tento plán, ako väčšina ostatných, bol vyvinutý empiricky a jeho účinnosť nebola nikdy potvrdená randomizovanými štúdiami.
Vznik prípravkov železa (III) na báze HPA si vynútil prehodnotenie plánu liečby IDA.
Pod vedením zamestnancov Federálneho vedeckého a klinického centra pre detskú hematológiu, onkológiu a imunológiu Ministerstva zdravotníctva a sociálneho rozvoja Ruska sa uskutočnila randomizovaná štúdia na porovnanie účinnosti dvoch liečebných plánov pre IDA. rôzneho stupňa závažnosť u detí a dospievajúcich: tradičný „lichobežníkový“ a nový, ktorý zahŕňa užívanie 100 % dávky preparátu železa (III) na báze GPA počas celého liečebného obdobia. Počas štúdie bola hodnotená znášanlivosť lieku Maltofer (Vifor International, Švajčiarsko) a účinnosť terapie v skorých (retikulocytová reakcia, zvýšenie hemoglobínu - Hb) a neskorých obdobiach (normalizácia Hb, koncentrácie železa v sére a feritínu v sére). . Ukázalo sa, že je účinný substitučná liečba u detí a dospievajúcich s IDA s prípravkom železa (III) na báze GPC. Po ukončení liečby sa normalizácia koncentrácie Hb dosiahla u 96,9 %, sérového železa - u 73,4 %, sérového feritínu - u 60,9 % pacientov. Malý počet (6,3 %) nežiaducich účinkov (zápcha počas 1. mesiaca liečby) a 100 % adherencia pacientov k liečbe viedli k záveru, že preparát železa (III) na báze GPA je optimálnym liekom na liečbu IDA. u detí a dospievajúcich.
Kreslenie.Terapeutický „lichobežníkový“ plán na liečbu IDA, používaný v Rusku.
Preukázala sa aj výhoda použitia 100 % dávky preparátu železa (III) na báze GPA počas celého priebehu liečby: normalizácia koncentrácie železa v sére bola zaznamenaná u 90,6 %, sérového feritínu u 75 % detí a dospievajúcich. Pri použití tradičného „lichobežníkového“ plánu liečby boli tieto čísla 56,3 a 46,9 %.
Lekár môže posúdiť účinnosť liečby IDA na základe viacerých kritérií. Najskorším kritériom odpovede, ktoré naznačuje správnosť diagnózy a účinnosť liečby, je reakcia retikulocytov. Po 7-10 dňoch od začiatku užívania doplnkov železa sa počet retikulocytov zvýši, zvyčajne o 1-2% (10-20 %O) oproti pôvodnému. Na posúdenie účinnosti liečby IDA doplnkami železa môžete použiť aj kritériá vyvinuté Centrami pre kontrolu a prevenciu chorôb v USA (Centers for Disease Control - CDC). Podľa týchto kritérií by sa do konca 4. týždňa liečby IDA mala zvýšiť koncentrácia Hb o 10 g/l a hematokrit o 3 % v porovnaní s počiatočnými hodnotami.
Medzi neskoršie kritériá účinnosti liečby IDA patrí normalizácia koncentrácií Hb a sérového feritínu.
Za liek na IDA sa považuje prekonanie tkanivovej sideropénie a obnovenie zásob železa v tele. Dnes je medzinárodne uznávaným ukazovateľom zásob železa v tele sérový feritín, napriek niektorým existujúcim obmedzeniam (proteín akútna fáza zápal), nutnosť odberu krvi zo žily a relatívne vysoké náklady na jej stanovenie.
Náklady na liečbu IDA u detí
Podľa niektorých lekárov je jediným limitujúcim faktorom pre plošné a rozšírené zavedenie prípravkov železa (III) na báze CGP ich vyššia cena (2-3 krát) v porovnaní so soľnými prípravkami. Vypočítali sme skutočné náklady na liečbu IDA s použitím prípravkov so soľou železa a prípravku železa (III) na základe GPA (tabuľka 3) Pri výpočtoch boli použité priemerné maloobchodné ceny prípravkov železa v moskovských lekárňach k 30. januáru 2011 . Ukázalo sa, že berúc do úvahy množstvo elementárneho železa obsiahnutého v jednej tablete, počet tabliet v balení a potrebu lieku na priebeh liečby IDA, náklady na tento liek pri použití železa (III) prípravok na báze HPA je vyšší, ale nie až taký, ako by sa pri porovnaní nákladov na jedno balenie liekov mohlo zdať. Nižšiu cenu jedného balenia prípravku železitej soli a kúpu lieku len z tohto dôvodu sme nazvali „syndróm lekárenského pultu“. Je potrebné zdôrazniť, že vyššie náklady by nemali slúžiť ako základ na odmietnutie používania prípravkov železa (III) na báze CHP. Ich prednosti uvedené vyššie, predovšetkým dobrá znášanlivosť a absencia nežiaducich účinkov, podmieňujú vysokú adherenciu pacienta k terapii (compliance), ktorá v konečnom dôsledku rozhoduje o úspechu liečby.
|
Tabuľka 3. Hlavné charakteristiky rôznych prípravkov železa na liečbu anémie z nedostatku železa u detí |
||||
|
Charakteristický |
Droga |
|||
|
Aktiferrin |
Tardiferon |
Ferroplex |
Maltofer |
|
|
Formulár na uvoľnenie |
pilulky, |
žuvacie tablety; |
||
|
|
blister obsahuje 10 kapsúl; 2 blistre v balení |
potiahnuté; 10 tabliet v blistri; 3 blistre v balení |
100 kusov v balení |
blister obsahuje 10 tabliet; 3 blistre v balení |
|
Zlúčenina železa |
Síran železitý Fe 2+ |
Síran železitý Fe 2+ |
Síran železitý Fe 2+ |
Hydroxidový polymaltózový komplex Fe 3 + |
|
železo v balení, mg |
|
|
|
|
|
Priemerná maloobchodná cena |
||||
|
balenie v moskovských lekárňach |
|
|
|
|
|
k 30.01.2011 rub. |
|
|
|
|
|
Cena 1 mg elementálu |
||||
|
žehliť, trieť. |
|
|
|
|
|
Dávka, mg/kg telesnej hmotnosti |
||||
|
Náklady na ošetrenie*, tr. |
||||
|
„Náklady na 90-dňovú liečbu anémie z nedostatku železa sa počítajú pre dieťa s hmotnosťou 30 kg. |
||||
Domnievame sa, že praktizujúci lekári by sa mali plne orientovať na ekonomickú stránku problematiky a vysvetliť rodičom výhody liečby IDA preparátmi železa (III) na báze GPA.
Literatúra
1. Hertl M. Odlišná diagnóza v pediatrii. M.: Medicína, 1990; 2:512.
2. Protokol pre manažment pacienta. Anémia z nedostatku železa. M.: Newdiamed, 2005; 76.
3. WHO, UNICEF, OSN. IDA: prevencia, hodnotenie a kontrola: správa o spoločnej konzultácii WHO/UNICEF/UNU. Ženeva, WHO; 1998.
4. Svetová zdravotnícka organizácia. Anémia z nedostatku železa: hodnotenie, prevencia a kontrola. Príručka pre programových manažérov. Ženeva, 2001 (WHO/NHD/01.03.): 132.
5. Rumyantsev A.G., Korovina N.A., Chernov V.M. a iné.Diagnostika a liečba anémie z nedostatku železa u detí. Metodická príručka pre lekárov. M., 2004; 45.
6. Samsygina G.A. Anémia z nedostatku železa u detí. Farmakológovia a farmakokinetika moderných ferodrog. V knihe: Nedostatok železa a anémia z nedostatku železa / ed. N. S. Kislyak a kol., M.: Slovanský dialóg, 2001; 108-13.
7. Dvoretsky L.I., Zaspa E.A. Anémia z nedostatku železa v praxi pôrodníka-gynekológa. Ruský lekársky časopis 2008; 16(29): 1898-906.
8. Maltofer. Monografia o lieku. 3. vyd. M.: Mega Pro, 2001; 96.
9. Finberg K., Heeney M., Campagna D. a kol. Mutácie v TMPRSS6 spôsobujú anémiu z nedostatku železa odolnú voči železu (IRIDA). Nat Genet 2008; 40(5):569-71.
10. Mayansky N.A., Semikina E.L. Hepcidín: hlavný regulátor metabolizmu železa a nový diagnostický marker. Diagnostické problémy v pediatrii 2009;1(1): 18-23.
11. Ozhegov E.A., Tarasova I.S., Ozhegov A.M. a kol.Porovnávacia účinnosť dvoch terapeutických plánov na liečbu anémie z nedostatku železa u detí a dospievajúcich. Problematika hematológie/onkológie a imunopatológie v pediatrii 2005; 4(1): 14-9.
12. Ozhegov E.A. Optimalizácia liečby anémie z nedostatku železa u detí a dospievajúcich. Autorský abstrakt. diss. ...sladkosti. med. Sci. M., 2005; 23.
13. Odporúčania na prevenciu a kontrolu nedostatku železa v USA. Centrá pre kontrolu a prevenciu chorôb. MMWR Recomm Rep 1998; 47(RR-3): 1-29.
Ide o anémiu, ktorá vzniká pri nedostatočnom prísune železa do kostnej drene, čo vedie k narušeniu normálnej tvorby červených krviniek. IDA prvýkrát opísal Lange v roku 1554 a prípravky železa na jej liečbu prvýkrát použil Sydenham v roku 1600.
Nedostatok železa je najčastejšou príčinou anémie na celom svete. IN európske krajiny Nedostatok železa sa zistí približne u 15-25% žien a 2% mužov. Táto prevalencia IDA sa vysvetľuje vysokou frekvenciou krvných strát a obmedzenou schopnosťou gastrointestinálneho traktu absorbovať železo.
Telo dospelého človeka obsahuje približne 4 g železa. Denná strata železa stolicou, močom, potom, kožnými bunkami a sliznicou gastrointestinálneho traktu je asi 1 mg. K absorpcii železa dochádza predovšetkým v dvanástniku a v menšej miere v jejune. Množstvo železa a možnosť jeho absorpcie v gastrointestinálnom trakte sa značne líši v závislosti od typu produktu. Mäso a pečeň sú lepším zdrojom železa ako zelenina, ovocie či vajcia. Najaktívnejšie absorbované železo je hém a anorganické železo. Priemerná denná strava obsahuje 10-15 mg železa, z ktorého sa vstrebáva len 5-10%. Typicky sa do gastrointestinálneho traktu neabsorbuje viac ako 3,5 mg železa za deň. Pri niektorých stavoch, ako je nedostatok železa alebo tehotenstvo, sa môže podiel absorbovaného železa zvýšiť na 20 – 30 %. ale stále sa hlavná časť železa z potravy nevyužíva Denná potreba železa závisí najmä od pohlavia a veku, vysoká je najmä v tehotenstve, u dospievajúcich a žien v reprodukčnom veku. Práve u týchto kategórií je najväčšia pravdepodobnosť vzniku nedostatku železa v dôsledku dodatočnej straty alebo nedostatočného príjmu.
Príčiny:
Hlavnou príčinou nedostatku železa je chronická strata krvi v dôsledku krvácania z maternice a gastrointestinálneho traktu. 1 ml plnej krvi obsahuje približne 0,5 mg železa. Preto aj napriek zvýšenej absorpcii železa u takýchto jedincov vedie chronická strata aj malého objemu krvi k nedostatku železa. U žien sa nedostatok železa často vyskytuje v dôsledku menorágie alebo iných gynekologických patológií. Normálna strata železa menštruačnou krvou je asi 20 mg za mesiac. Zvýšená potreba železa u tehotných žien spočíva v 35% zvýšení celkového počtu červených krviniek, prenose železa do plodu a strate krvi pri pôrode. Vo všeobecnosti počas tehotenstva a pôrodu telo ženy stráca približne 500-1000 mg železa.
Zhoršená absorpcia železa je zriedka jedinou príčinou IDA. Na vzniku nedostatku železa sa však môžu podieľať (po ktorých dochádza k zrýchlenému prechodu potravy), ako aj ťažké gastrointestinálne ochorenia (chronická, chronická atrofická gastritída). Malo by sa pamätať na to, že samotný nedostatok železa prispieva k rozvoju chronickej atrofickej gastritídy a duodenitídy.
Často má jeden pacient súčasne niekoľko príčin nedostatku železa.
Hlavné príčiny nedostatku železa:
1. Chronická strata krvi: menorágia, metrorágia:
- gastrointestinálne krvácanie(kŕčové žily pažeráka, žalúdočné vredy a dvanástnik, gastritída, duodenitída, dlhodobé užívanie protizápalových liekov, nádory, hemangióm, helmintické zamorenia atď.);
- zriedkavé príčiny straty krvi (masívna, hemoglobinúria, pľúcna hemosideróza atď.).
2. Zvýšená potreba železa: rýchly rast; tehotenstvo, laktácia.
3. Zhoršená absorpcia železa:
- totálna gastrektómia;
- chronická a trofická gastritída, duodenitída, enteritída.
4. Nedostatočný príjem železa z potravy.
Zriedkavou príčinou IDA môže byť narušená inkorporácia železa naviazaného na transferín do erytroidných buniek v dôsledku defektu alebo absencie transferínových receptorov. Táto patológia môže byť buď vrodená, alebo získaná v dôsledku výskytu protilátok proti týmto receptorom.
S rozvojom nedostatku sa zásoby železa v tele (feritín, hemosiderín makrofágov RES) úplne vyčerpajú ešte pred vznikom anémie a dochádza k takzvanému latentnému nedostatku železa. S progresiou nedostatku nastáva erytropoéza nedostatku železa a potom anémia.
Symptómy:
Keďže nedostatok železa sa zvyčajne vyvíja postupne, jeho príznaky, najmä v počiatočnom období, môžu byť slabé. Ako choroba postupuje, objavujú sa príznaky takzvaného sideropenického syndrómu: svalová slabosť, znížená výkonnosť a tolerancia voči fyzická aktivita, perverzia chuti a vône (pica chlorotica ~ pacienti majú radi chuť kriedy, vápna, pach farby, benzínu a pod.), zvláštne zmeny na koži, nechtoch, vlasoch, slizniciach (glositída, hranaté, ľahko lámavé nechty , atď.). Tieto príznaky sa môžu objaviť aj pri normálnych hladinách hemoglobínu, teda pri latentnom nedostatku železa.
Zníženie koncentrácie hemoglobínu je sprevádzané objavením sa príznakov anemického syndrómu. Mnoho pacientov s IDA má často sťažnosti súvisiace s patológiou gastrointestinálneho traktu (zvyčajne atrofickou s achlórhydriou): bolesť, pocit ťažkosti v epigastrickej oblasti po jedle, znížená chuť do jedla atď.
Nedostatok železa vedie nielen k rozvoju anémie, ale aj k nehematologickým následkom (pomalší vývoj plodu s ťažkým nedostatkom železa u matky, zmeny na koži, nechtoch a slizniciach, zhoršená funkcia svalov, znížená tolerancia ťažkých otrava kovmi, zmeny v správaní, znížená motivácia, intelektuálne schopnosti atď.). Nehematologické prejavy nedostatku železa sú u detí výraznejšie ako u dospelých, obnova zásob železa zvyčajne vedie k vymiznutiu týchto javov.
Diagnostika:
Laboratórne testy dokážu identifikovať všetky štádiá vývoja nedostatku železa. Latentný nedostatok železa je charakterizovaný prudkým poklesom alebo absenciou usadenín železa v makrofágoch kostná dreň, ktoré sa identifikujú pomocou špeciálneho farbenia. Druhým znakom vyčerpania zásob železa v tele je zníženie hladiny feritínu v krvnom sére.
Erytropoéza nedostatku železa je sprevádzaná výskytom miernej hypochrómnej mikrocytózy s normálnou koncentráciou hemoglobínu. Zvyšuje sa koncentrácia nenasýtených transferínov, klesá obsah nasýtených transferínov a železa v krvnom sére. Množstvo voľného protoporfyrínu v erytrocytoch sa zvyšuje v dôsledku nedostatku železa potrebného na jeho premenu na hém.
IDA je charakterizovaná poklesom koncentrácie hemoglobínu, výraznejšou hypochrómiou a mikrocytózou erytrocytov a objavením sa poikilocytózy. Počet retikulocytov je normálny alebo mierne znížený, ale môže sa zvýšiť po akútnej strate krvi. Vzorec leukocytov sa zvyčajne nemení, počet krvných doštičiek je normálny alebo mierne zvýšený. Koncentrácia železa a nasýtených transferínov sa zníži a koncentrácia nenasýtených transferínov sa zvýši. Celularita kostnej drene je normálna, možno pozorovať miernu hyperpláziu erytroidnej línie. Počet sideroblastov je výrazne znížený.
Ak už bol pacient liečený doplnkami železa alebo podstúpil transfúziu červených krviniek, potom mikroskopia periférnej krvi môže odhaliť takzvané dimorfné červené krvinky, t. j. kombináciu hypochrómnych mikrocytov a normálnych červených krviniek. Pri kombinácii nedostatku železa a vitamín B, g Hypochrómne mikrocyty a hyperchrómne makrocyty môžu byť detekované súčasne.
Diferenciálna diagnostika sa vykonáva s inými hypochrómnymi mikrocytárnymi anémiami: talasémia, sideroblastická anémia a anémia pri chronických zápalových a malígnych ochoreniach.
Ak diagnostika IDA zvyčajne nespôsobuje výrazné ťažkosti, potom určenie jej príčiny nie je vždy jednoduché a často si vyžaduje vytrvalosť lekára a komplexné vyšetrenie pacienta. Osobitná pozornosť treba zvážiť u starších pacientov, u ktorých môže byť nedostatok železa prvým príznakom malignity. U dospievajúcich dievčat a žien v plodnom veku Hlavnými príčinami nedostatku železa sú zvyčajne menorágia a opakované tehotenstvá, hoci iné by mali byť vylúčené možné dôvody. U mužov a žien po menopauze je hlavnou príčinou nedostatku železa krvácanie z gastrointestinálneho traktu.
U všetkých pacientov s IDA je potrebné dôkladné vyšetrenie tráviaceho traktu s opakovaným vyšetrením stolice na skrytú stolicu pomocou fibrogastroduodenoskopie a sigmoidoskopie. Fluoroskopia pažeráka a žalúdka, irrigoskopia, fibrokolonoskopia, ultrazvuk a Počítačová tomografia brušných orgánov. Ak je test stolice Okultná krv indikuje krvácanie z tráviaceho traktu a tieto metódy neviedli k identifikácii zdroja, možno vykonať cievnu angiografiu brušná dutina pre výnimku. Presnou metódou identifikácie z tráviaceho traktu je test s rádioaktívnym chrómom, pri ktorom sa pacientovi po inkubácii s chrómom znovu podajú červené krvinky a následne sa do 5 dní vykoná rádioaktívne posúdenie stolice. Vyšetrenie gastrointestinálneho traktu umožňuje súčasne identifikovať príčiny možného narušenia absorpcie železa.
Ak sa nezistí strata krvi v maternici alebo gastrointestinálnom trakte, je potrebné vylúčiť zriedkavejšie zdroje krvácania. orgánov hrudnej dutiny umožňujú podozrenie na izolovanú pľúcnu hemosiderózu. Opakované vyšetrenie moču sa vykonáva na zistenie hematúrie, ako aj hemosiderinúrie spôsobenej chronickou intravaskulárnou hemolýzou.
Treba ešte raz zdôrazniť, že nedostatok železa v potrave a zhoršené vstrebávanie sú zriedka jedinou príčinou nedostatku železa.
Liečba:
Liečba IDA zahŕňa liečbu patológie, ktorá viedla k nedostatku železa a použitie liekov obsahujúcich železo na obnovenie zásob železa v tele. Identifikácia a náprava patologických stavov, ktoré spôsobujú nedostatok železa - podstatné prvky komplexná liečba. Rutinné podávanie liekov s obsahom železa všetkým pacientom s IDA je neprijateľné, pretože nie je dostatočne účinné, je drahé a čo je dôležitejšie, je často sprevádzané diagnostickými chybami (neodhalenie novotvarov atď.).
Strava pacientov s IDA by mala obsahovať mäsové výrobky s obsahom hemového železa, ktoré sa vstrebáva lepšie ako z iných produktov. Na to treba pamätať výrazný nedostatokŽelezo je nemožné kompenzovať iba predpisovaním diéty.
Liečba nedostatku železa sa vykonáva hlavne perorálnymi liekmi obsahujúcimi železo, parenterálne lieky používa sa, keď existujú špeciálne indikácie. Je potrebné poznamenať, že užívanie perorálnych liekov s obsahom železa je účinné u väčšiny pacientov, ktorých telo je schopné absorbovať dostatočné množstvo farmakologického železa na nápravu nedostatku. V súčasnosti sa vyrába veľké množstvo liekov obsahujúcich soli železa (ferroplex, orferon, tardiferon atď.). Najvýhodnejšie a najlacnejšie sú prípravky s obsahom 200 mg síranu železnatého, teda 50 mg elementárneho železa v jednej tablete (ferocal, ferroplex). Zvyčajná dávka pre dospelých je 1-2 tablety. 3x denne. Dospelý pacient by mal dostať aspoň 3 mg elementárneho železa na kg telesnej hmotnosti denne, t.j. 200 mg denne. Zvyčajná dávka pre deti je 2-3 mg elementárneho železa na kg telesnej hmotnosti a deň.
Účinnosť prípravkov s obsahom laktátu, sukcinátu alebo fumarátu železnatého neprevyšuje účinnosť tabliet s obsahom síranu alebo glukonátu železnatého. Kombinácia solí železa a vitamínov v jednom prípravku, s výnimkou kombinácie železa a kyseliny listovej v tehotenstve, spravidla nezvyšuje vstrebávanie železa. Hoci tento účinok možno dosiahnuť veľkými dávkami kyseliny askorbovej, výsledné nežiaduce účinky spôsobujú, že terapeutické použitie takejto kombinácie je nevhodné. Účinnosť pomaly pôsobiacich (retardujúcich) liekov je zvyčajne nižšia ako u konvenčných liekov, pretože vstupujú do dolného čreva, kde sa železo nevstrebáva, ale môže byť vyššia ako pri rýchlo pôsobiacich liekoch užívaných s jedlom.
Medzi užitím tabliet sa neodporúča robiť prestávku kratšiu ako 6 hodín, pretože niekoľko hodín po užití lieku sú dvanástnikové enterocyty refraktérne na absorpciu železa. Maximálna absorpcia železa nastáva pri užívaní tabliet nalačno, užívanie počas jedla alebo po jedle ho znižuje o 50-60%. Neužívajte lieky obsahujúce železo s čajom alebo kávou, ktoré bránia vstrebávaniu železa.
Väčšina nežiaducich účinkov pri používaní liekov obsahujúcich železo je spojená s podráždením gastrointestinálneho traktu. Zároveň nežiaduce udalosti spojené s podráždením dolného gastrointestinálneho traktu (stredná zápcha, hnačka) zvyčajne nezávisia od dávky lieku, zatiaľ čo závažnosť podráždenia horného gastrointestinálneho traktu (nevoľnosť, nepohodlie, bolesť v epigastrickej oblasti) je určená dávkou. Nežiaduce účinky sú u detí menej časté, hoci u nich môže použitie tekutých zmesí obsahujúcich železo viesť k dočasnému stmavnutiu zubov. Aby ste tomu zabránili, mali by ste liek podávať ku koreňu jazyka, užívať liek s tekutinou a čistiť si zuby častejšie.
Ak existujú závažné nežiaduce udalosti spojené s podráždením horného gastrointestinálneho traktu, môžete liek užívať po jedle alebo znížiť jednorazová dávka. Ak nežiaduce účinky pretrvávajú, môžete predpísať lieky obsahujúce menšie množstvo železa, napríklad v zložení glukonátu železnatého (37 mg elementárneho železa na tabletu). Ak sa v tomto prípade nepriaznivé účinky nezastavia, mali by ste prejsť na pomaly pôsobiace lieky.
Zlepšenie pohody pacientov zvyčajne začína na 4.-6. deň adekvátnej terapie, na 10.-11. deň sa zvyšuje počet retikulocytov, na 16.-18. deň sa začína zvyšovať koncentrácia hemoglobínu, mikrocytóza a hypochrómia postupne miznú . Priemerná rýchlosť zvýšenia koncentrácie hemoglobínu pri adekvátnej liečbe je 20 g/l počas 3 týždňov. Po 1-1,5 mesiaci úspešnej liečby doplnkami železa je možné dávku znížiť.
Hlavné dôvody nedostatku očakávaného účinku pri používaní liekov obsahujúcich železo sú uvedené nižšie. Treba zdôrazniť, že hlavný dôvod Neúčinnosťou takejto liečby je pokračujúce krvácanie, takže identifikácia zdroja a zastavenie krvácania je kľúčom k úspešnej terapii.
Hlavné dôvody neúčinnosti liečby anémie z nedostatku železa: prebiehajúca strata krvi; nevhodné užívanie liekov:
- nesprávna diagnóza (anémia s chronické choroby sideroblastická anémia);
- kombinovaný nedostatok (železo a vitamín B12 alebo kyselina listová);
- užívanie pomaly pôsobiacich liekov obsahujúcich železo: zhoršené vstrebávanie doplnkov železa (zriedkavé).
Je dôležité si uvedomiť, že na obnovenie zásob železa v tele v prípade závažného nedostatku by malo byť trvanie užívania liekov obsahujúcich železo najmenej 4-6 mesiacov alebo najmenej 3 mesiace po normalizácii hladín hemoglobínu v periférnej krvi. . Užívanie perorálnych doplnkov železa nevedie k preťaženiu železom, pretože absorpcia sa výrazne zníži, keď sa obnovia zásoby železa.
Profylaktické použitie perorálnych liekov obsahujúcich železo je indikované počas tehotenstva, pacientok, ktoré pravidelne dostávajú železo, a darcov krvi. Predčasne narodené deti je indikované použitie výživových zmesí obsahujúcich soli železa.
Pacienti s IDA zriedka potrebujú používať parenterálne lieky obsahujúce železo (ferrum-lek, imferon, ferkoven atď.), pretože zvyčajne rýchlo reagujú na liečbu perorálnymi liekmi. Navyše adekvátna terapia perorálnymi liekmi je spravidla dobre tolerovaná aj pacientmi s gastrointestinálnou patológiou (peptický vred, peptický vred atď.). Hlavnými indikáciami pre ich použitie je potreba rýchlej kompenzácie nedostatku železa (výrazná strata krvi, nadchádzajúca operácia atď.), závažné vedľajšie účinky perorálnych liekov alebo zhoršená absorpcia železa v dôsledku poškodenia tenké črevo. Parenterálne podávanie doplnkov železa môže byť sprevádzané závažnými vedľajšími účinkami a môže tiež viesť k nadmernej akumulácii železa v tele. Parenterálne prípravky železa sa nelíšia od perorálnych prípravkov v rýchlosti normalizácie hematologických parametrov, aj keď rýchlosť obnovy zásob železa v organizme pri použití parenterálnych prípravkov je oveľa vyššia. V každom prípade sa užívanie parenterálnych doplnkov železa môže odporučiť len vtedy, ak je lekár presvedčený, že liečba perorálnymi liekmi je neúčinná alebo netolerovateľná.
Prípravky železa na parenterálne použitie sa zvyčajne podávajú intravenózne alebo intramuskulárne, pričom výhodná je intravenózna cesta podania. Obsahujú od 20 do 50 mg elementárneho železa na ml. Celková dávka lieku sa vypočíta podľa vzorca:
Dávka železa (mg) = (deficit hemoglobínu (g/l)) / 1000 (objem cirkulujúcej krvi) x 3,4.
Objem cirkulujúcej krvi u dospelých je približne 7 % telesnej hmotnosti. Na obnovenie zásob železa sa k vypočítanej dávke zvyčajne pridáva 500 mg. Pred začatím liečby sa podáva 0,5 ml liečiva na vylúčenie anafylaktickej reakcie. Ak do 1 hodiny nie sú žiadne príznaky anafylaxie, potom sa liek podáva tak, aby celková dávka bola 100 mg. Potom sa podáva 100 mg denne, kým sa nedosiahne celková dávka liečiva. Všetky injekcie sa podávajú pomaly (1 ml za minútu).
Alternatívnou metódou je okamžite intravenózne podanie celú celkovú dávku železa. Liečivo sa rozpustí v 0,9% roztoku chloridu sodného tak, aby jeho koncentrácia bola menšia ako 5%. Infúzia sa začína rýchlosťou 10 kvapiek za minútu, ak sa do 10 minút nevyskytnú žiadne nežiaduce udalosti, rýchlosť podávania sa zvýši tak, aby celková dĺžka infúzie bola 4-6 hodín.
Najprísnejšie vedľajší účinok parenterálne doplnky železa sú anafylaktická reakcia, ktoré sa môžu vyskytnúť pri intravenóznom aj intramuskulárnom podaní. Aj keď sa takéto reakcie vyskytujú pomerne zriedkavo, užívanie parenterálnych doplnkov železa by sa malo vykonávať iba v zdravotníckych zariadení vybavené na poskytovanie núdzová starostlivosť plne. Medzi ďalšie nežiaduce účinky patrí sčervenanie tváre, zvýšená telesná teplota, žihľavková vyrážka a flebitída (ak sa liek podáva príliš rýchlo). Drogy by sa nemali dostať pod kožu. Použitie parenterálnych prípravkov železa môže viesť k aktivácii reumatoidnej choroby.
Transfúzie červených krviniek sa vykonávajú iba v prípadoch ťažkej IDA, sprevádzanej závažnými príznakmi zlyhania krvného obehu alebo nadchádzajúcou chirurgickou liečbou.